En la hemorragia subaracnoidea aneurismática, la exclusión endovascular o quirúrgica del aneurisma responsable del sangrado de la circulación cerebral es mandatoria para prevenir el resangrado. En España no existen datos sobre la frecuencia de utilización de ambas técnicas, el momento en el que se realiza el tratamiento, la existencia de variabilidad entre los diferentes centros que tratan estos pacientes o los factores que condicionan la elección de una u otra modalidad terapéutica.
Objetivos1) Describir la variabilidad en el uso del tratamiento endovascular o la cirugía en el tratamiento de estos pacientes entre los centros participantes. 2) Establecer qué factores se relacionan con la elección del tipo de tratamiento y el resultado final.
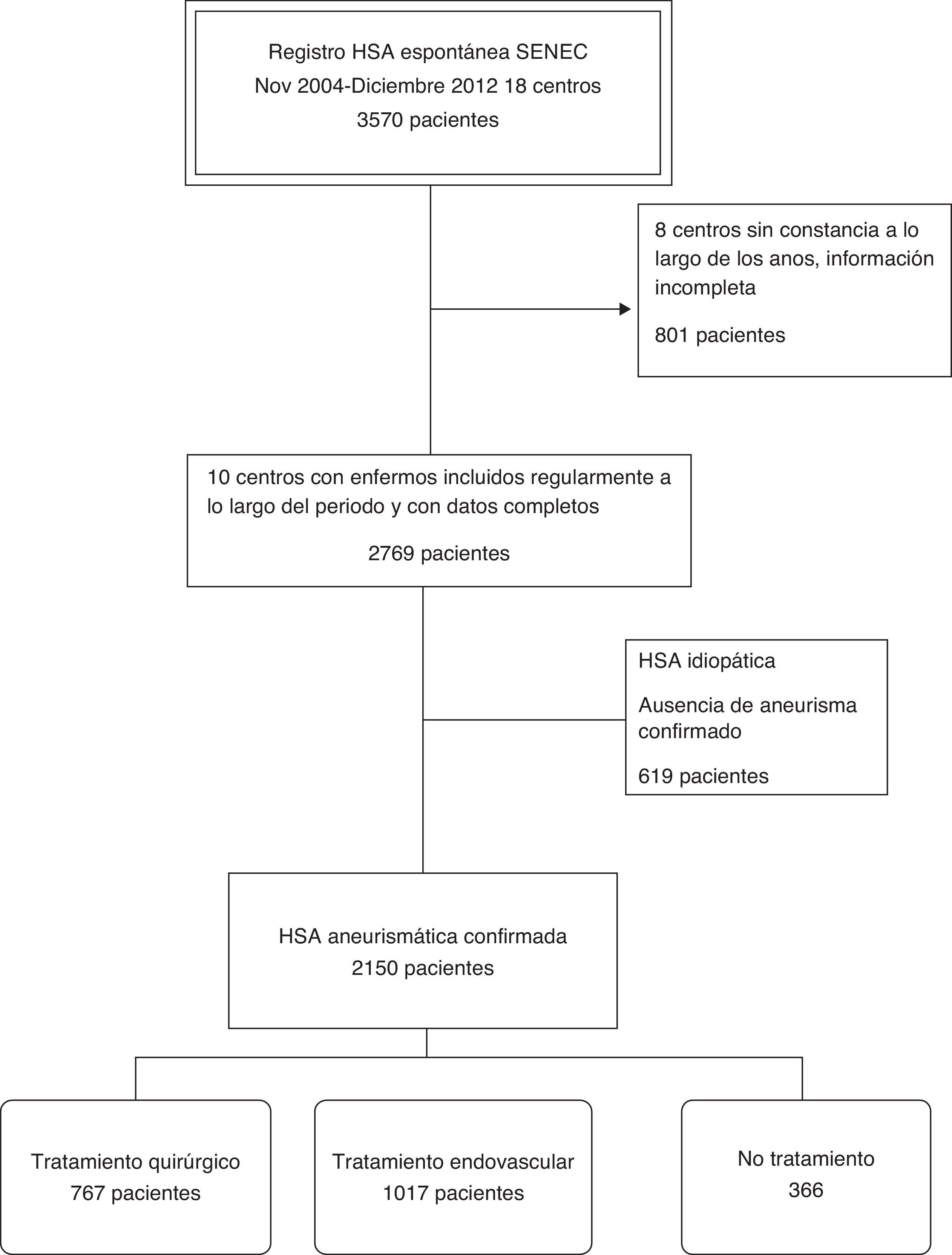
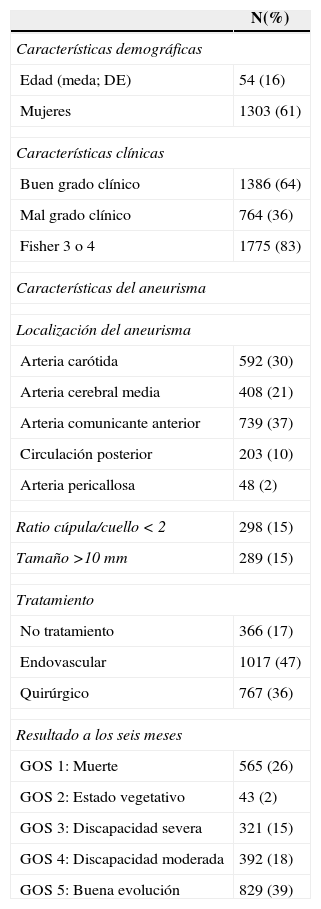
Material y métodosDe la totalidad de los pacientes en la base de datos, se seleccionaron los 2150 casos con HSA aneurismática confirmada provenientes de los 10 centros que incluyeron enfermos de forma regular durante el periodo 2004-2012 con un índice de cumplimentación de las variables de estudio superior al 95%. Se realizó un análisis descriptivo con respecto al tipo de tratamiento utilizado y un estudio multivariable de regresión logística para establecer los factores relacionados con la elección del tipo de tratamiento y con la evolución final.
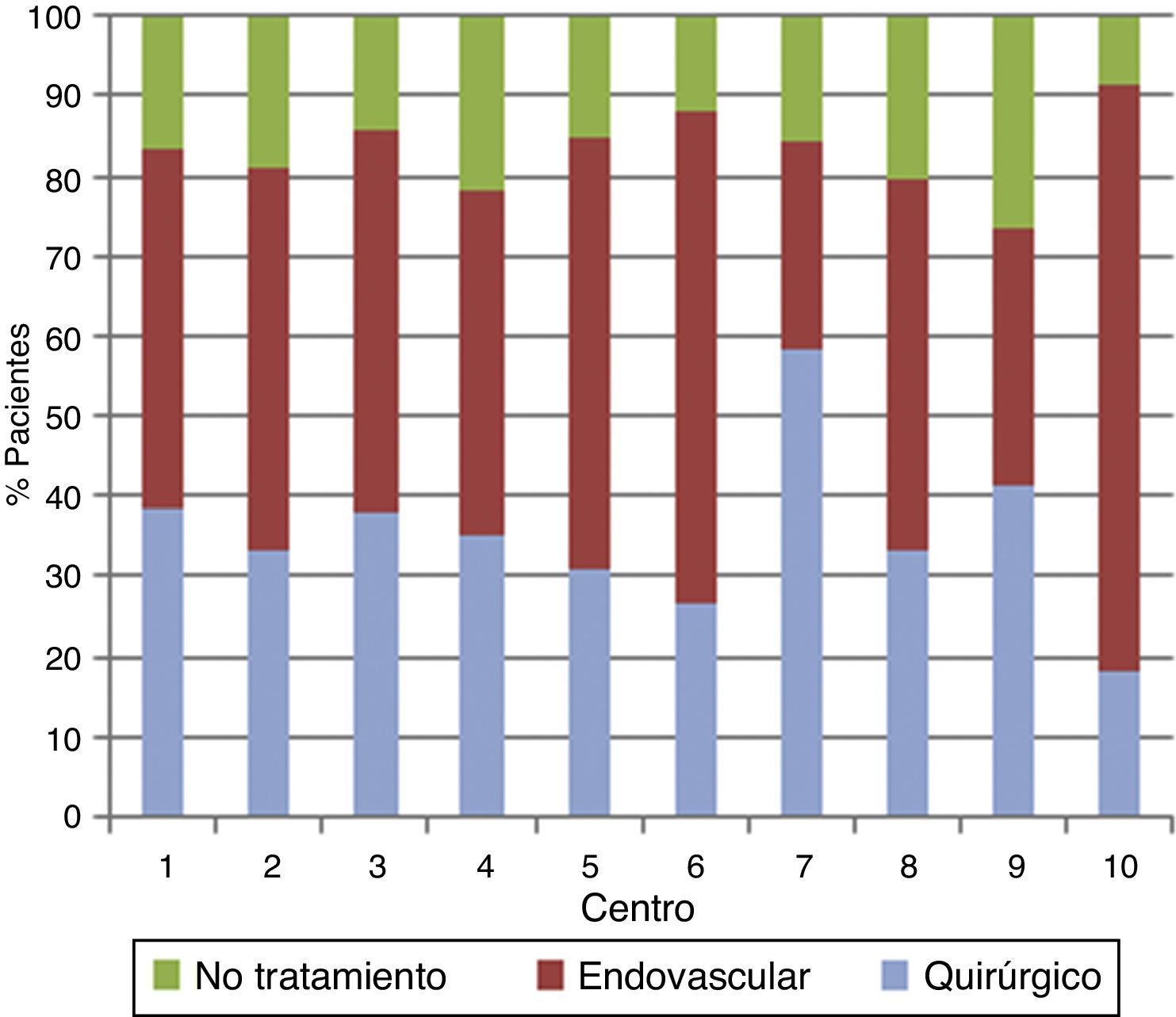
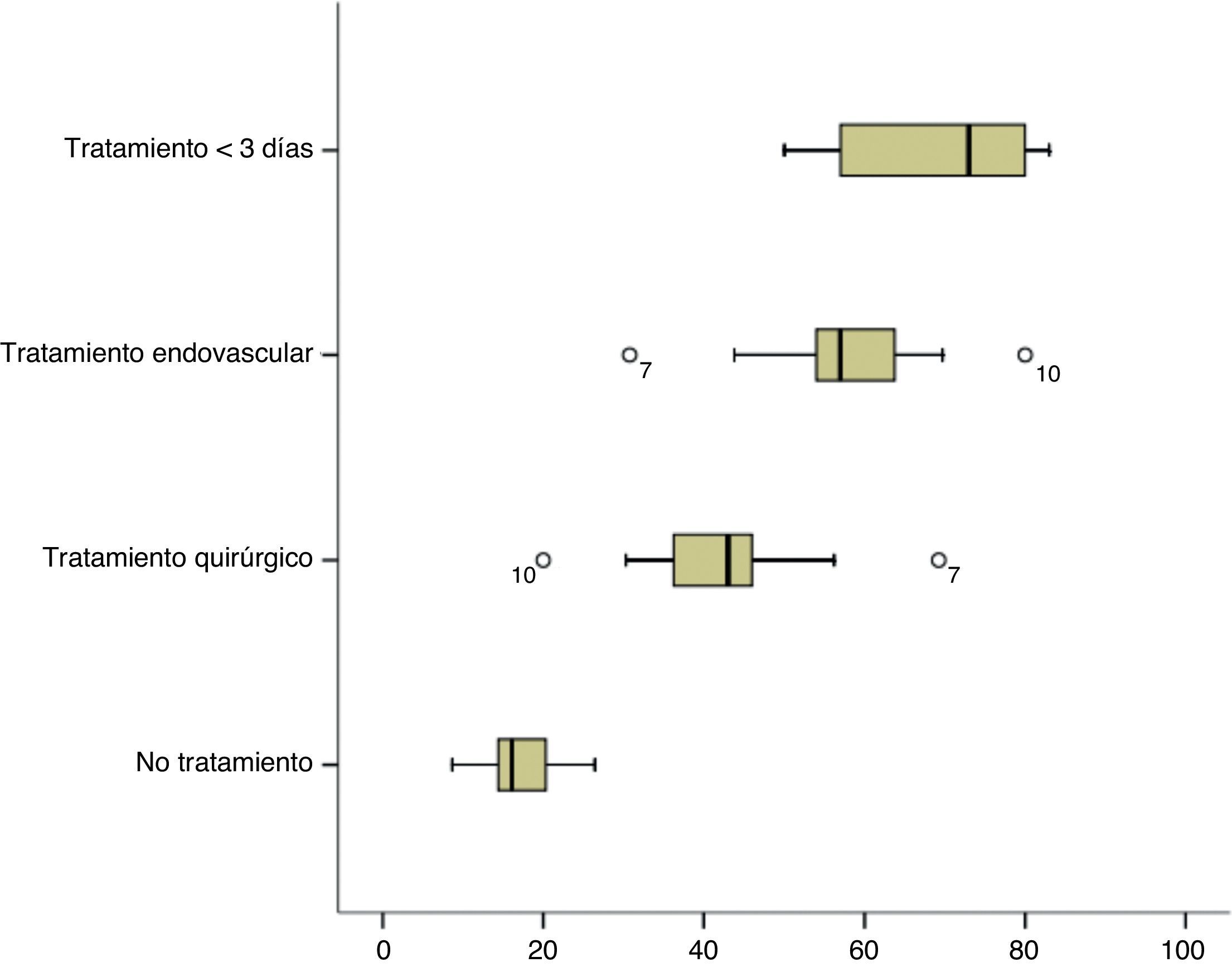
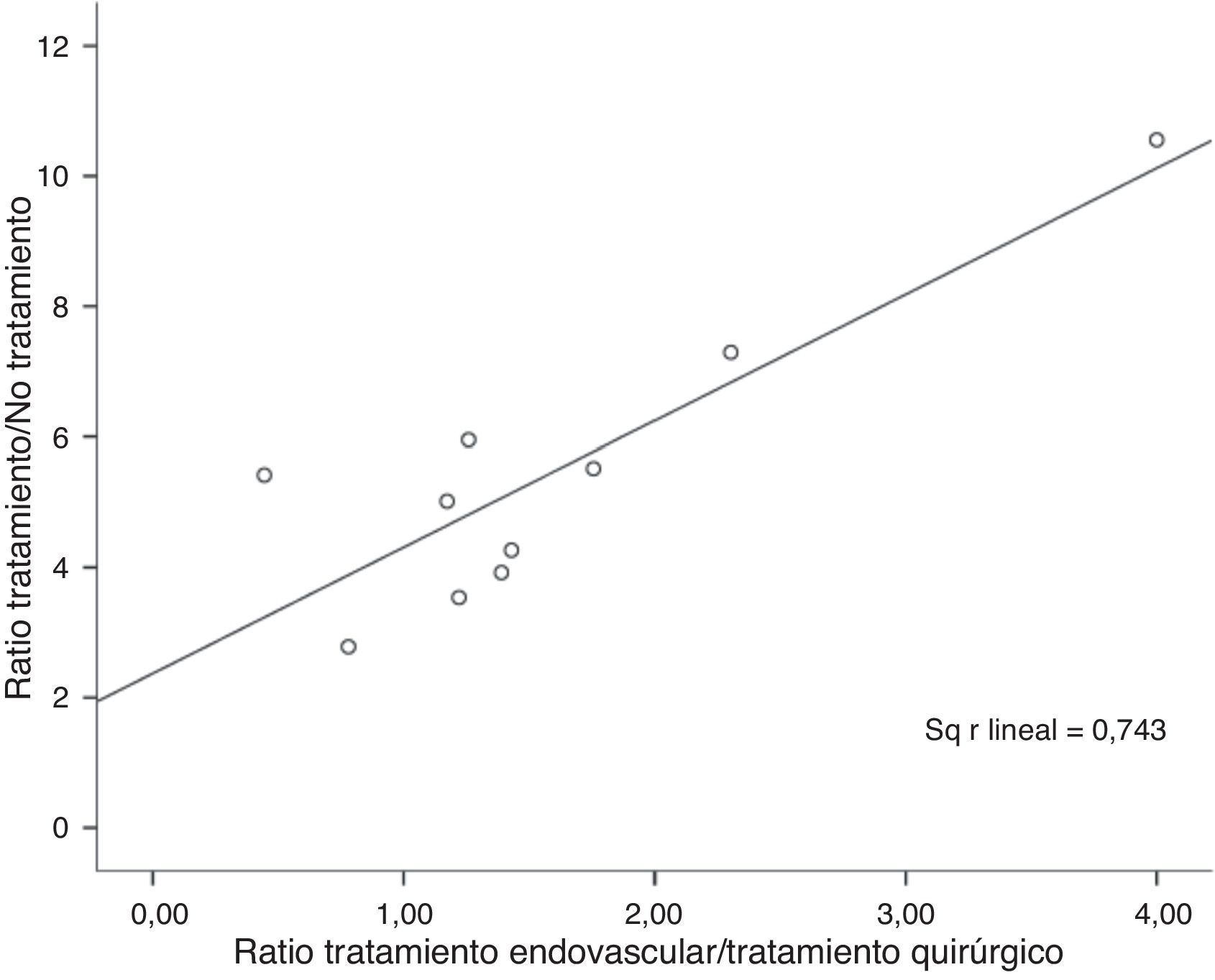
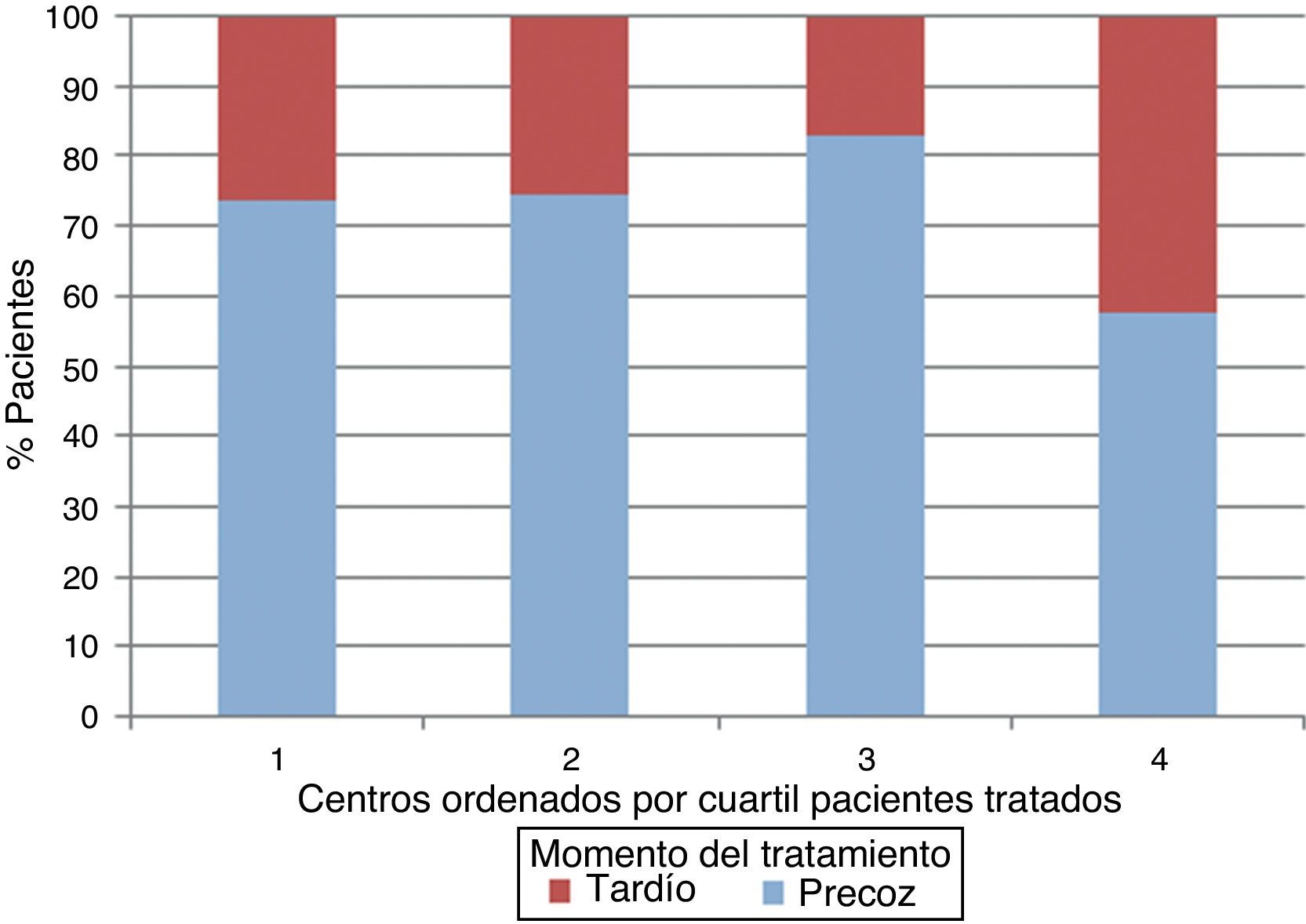
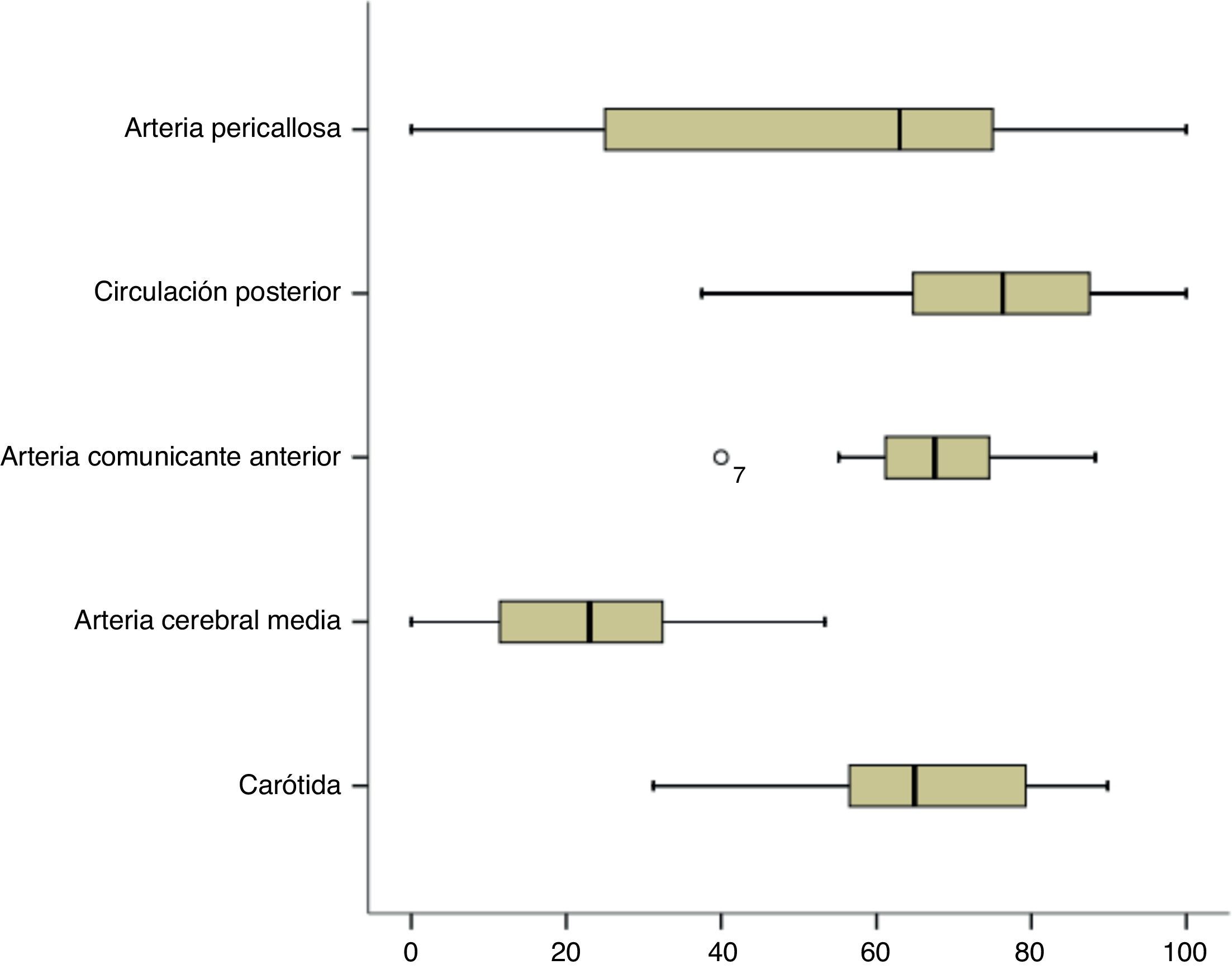
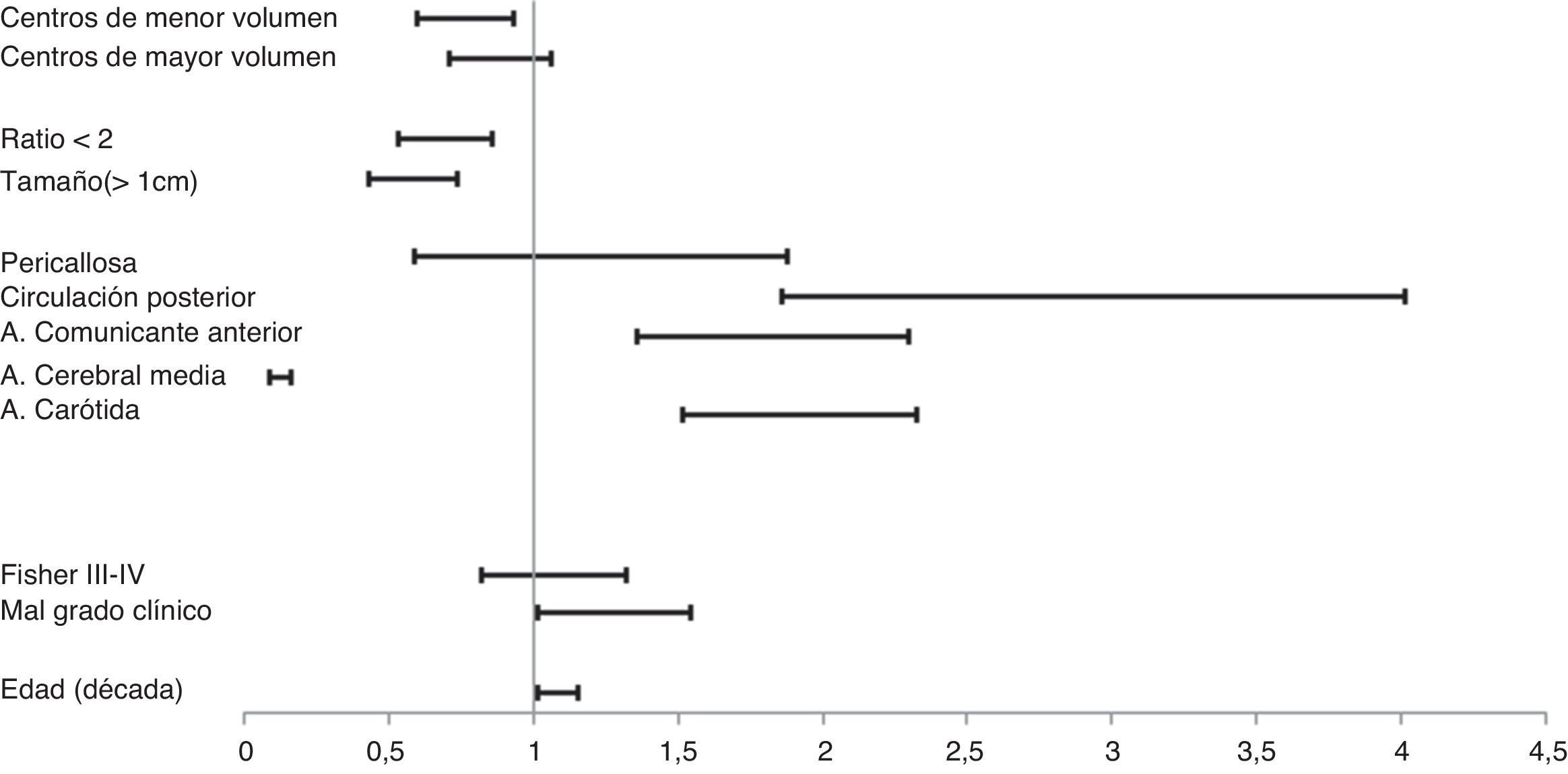
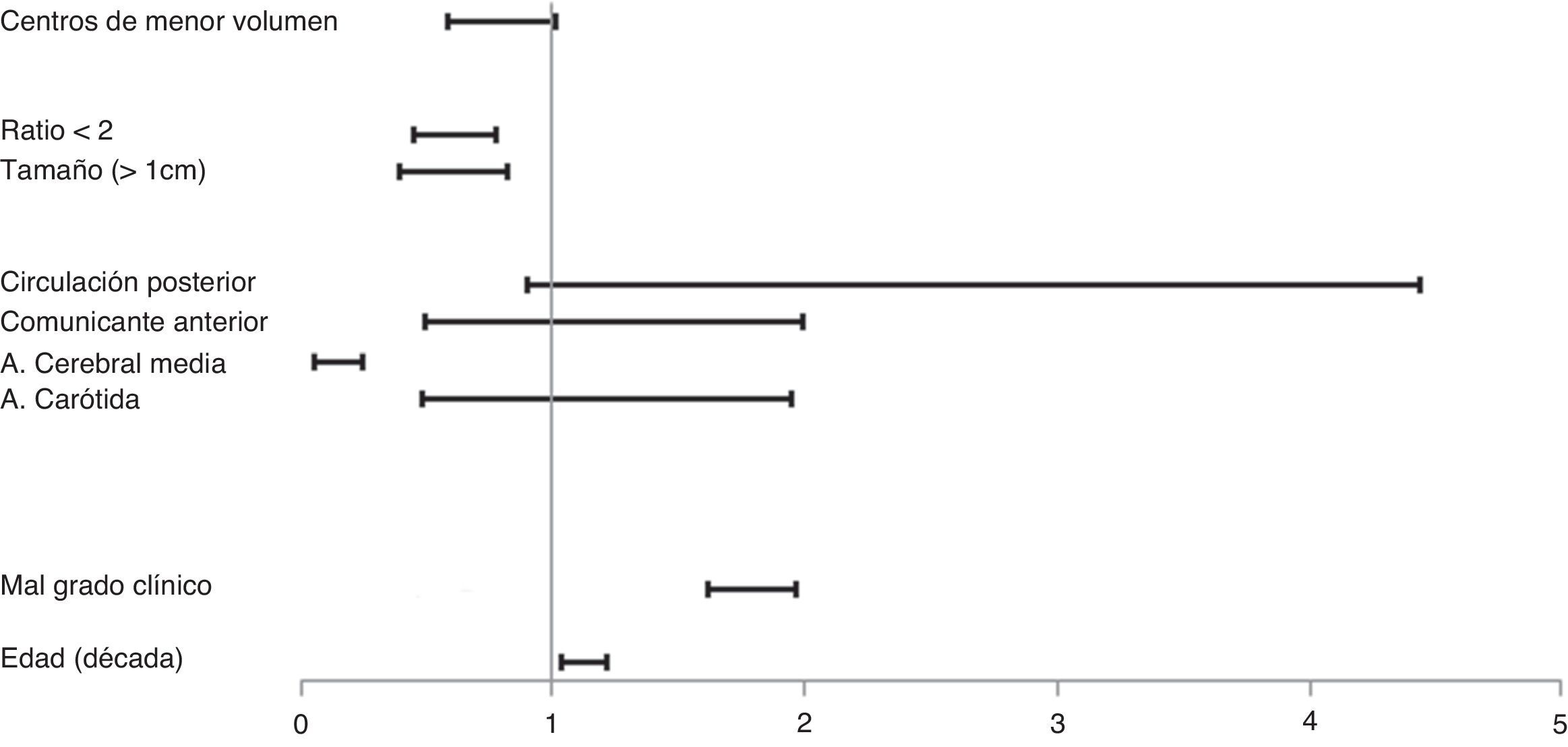
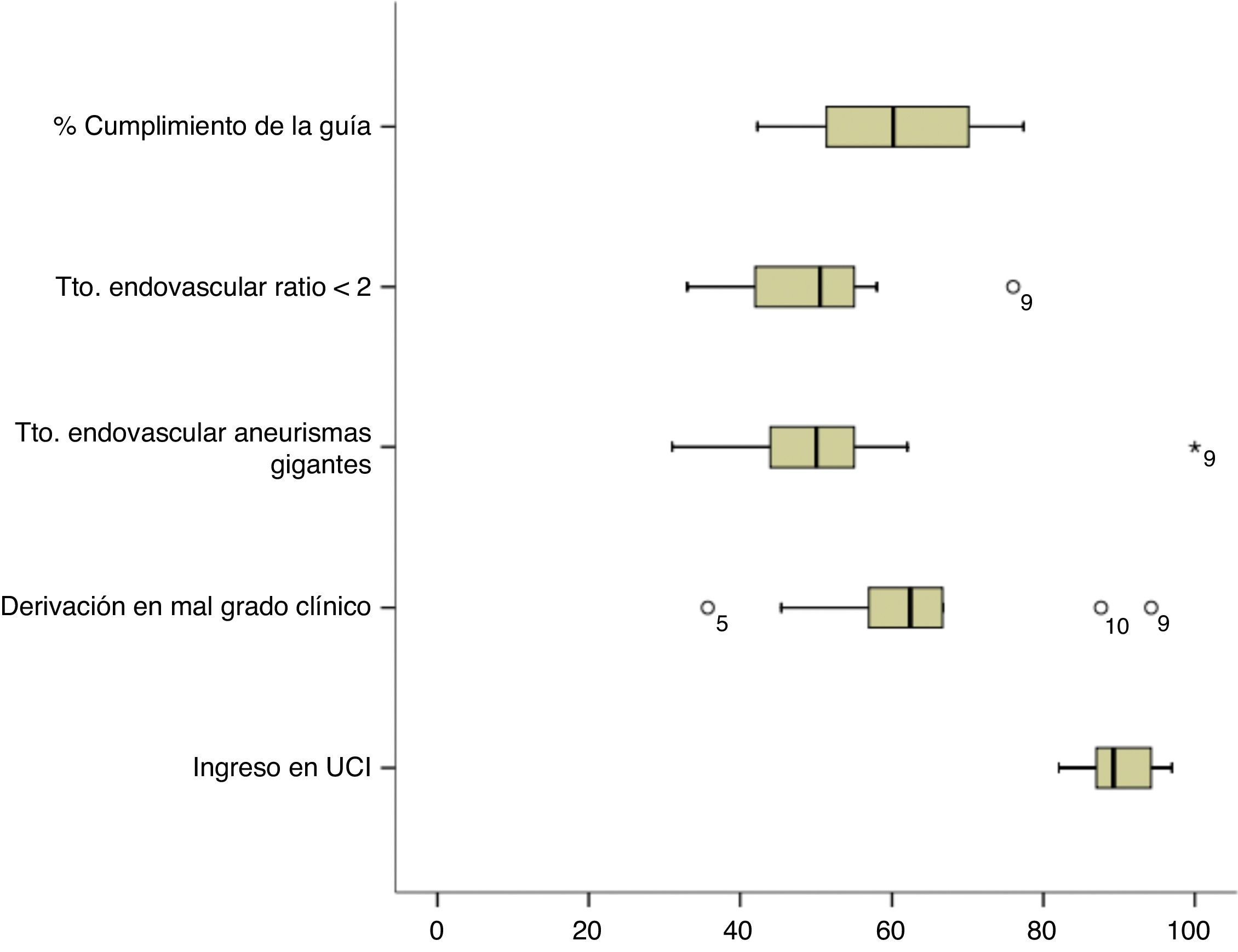
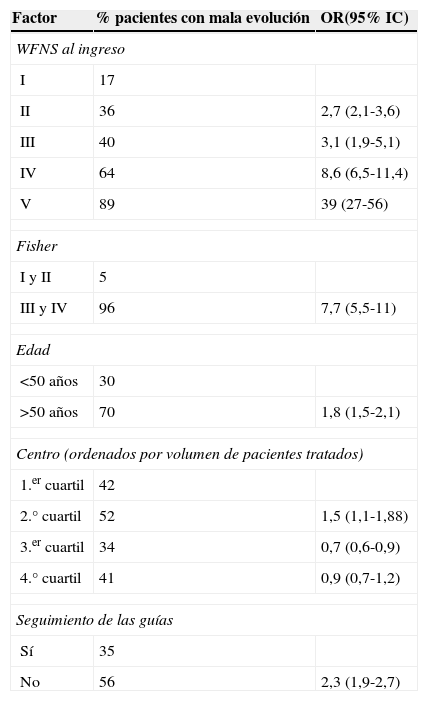
ResultadosLa ratio de tratamiento endovascular/tratamiento quirúrgico fue de 1,32. Se observó una elevada variabilidad con respecto al uso del tratamiento endovascular entre centros (32-80%). Un 17% de los aneurismas no recibieron tratamiento siendo este porcentaje mayor en aquellos centros con menor uso del tratamiento endovascular. Los centros con menor volumen de tratamiento trataban los aneurismas más tardíamente. La edad y el mal grado al ingreso fueron factores que favorecieron el uso del tratamiento endovascular mientras que la localización a nivel de la cerebral media y las características morfológicas poco favorables de tratamiento quirúrgico. La elección del tipo de tratamiento o el volumen de pacientes tratados no influyeron en la evolución final.
ConclusionesHay una elevada variabilidad intercentros en la elección del tipo de tratamiento de estos pacientes en España. El tratamiento endovascular permite que un mayor número de pacientes sean tratados. La adherencia a las guías de tratamiento es moderado.
In aneurysmal subarachnoid haemorrhage, endovascular or surgical exclusion of the aneurysm responsible for the bleeding is mandatory to prevent re-bleeding. In Spain there is no data regarding the frequency of usage of the two techniques, the moment treatment is performed, the existence of variability among the different centres treating these patients or the factors that determine the election of the therapeutic modality.
Objectives1) To describe the variability in the use of endovascular treatment or surgery in the treatment of these patients among the participating centres. 2) To establish which factors are related to the election of treatment and outcome.
Materials and methodsOf all the patients included in the database, we selected 2,150 cases suffering confirmed aneurysmal subarachnoid haemorrhage from 10 centres that included patients regularly during the period between 2004 and 2012 with a data completeness index over 95%. A descriptive analysis on mode of aneurysm treatment was performed. A multivariate analysis of the factors related to treatment modality of the aneurysm and outcome was performed using logistic regression.
ResultsThe ratio endovascular/surgical treatment was 1.32. There was high variability among centres regarding the frequency of endovascular treatment (32-80%). No treatment was given to 17% of the aneurysms, with this percentage being higher in the centres with lower rates of endovascular treatment. Lower volume centres treated aneurysms later. Age and poor clinical grade were factors related to the election of endovascular treatment, while middle cerebral artery location and unfavourable morphological criteria were factors of surgical treatment. The choice of treatment, guideline adherence and centre patient volume were not related to outcome.
ConclusionsThere is high variability in the election of treatment modality among centres in Spain. Endovascular treatment allows more patients to have their aneurysm treated. Guideline adherence is moderate.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".