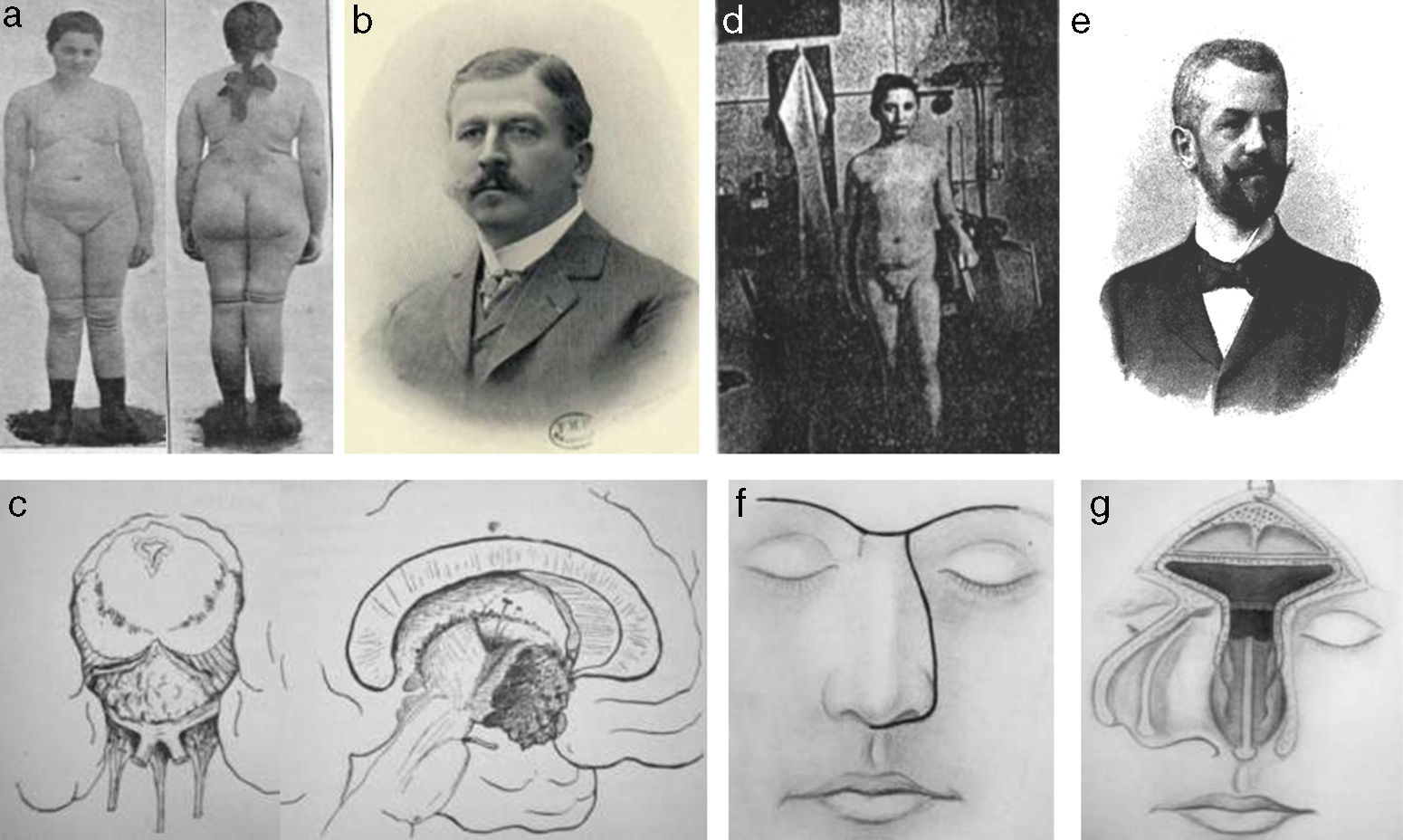
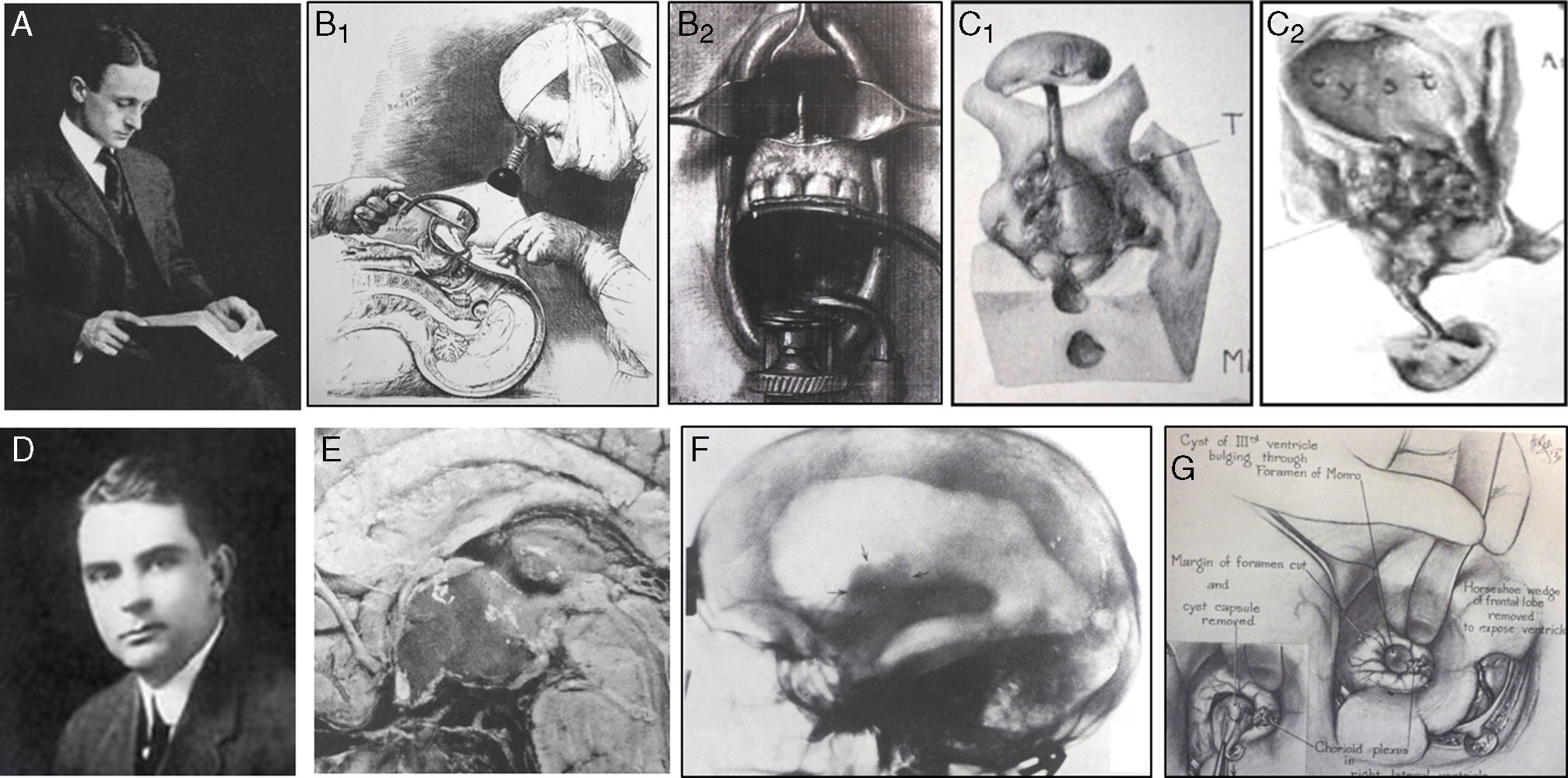
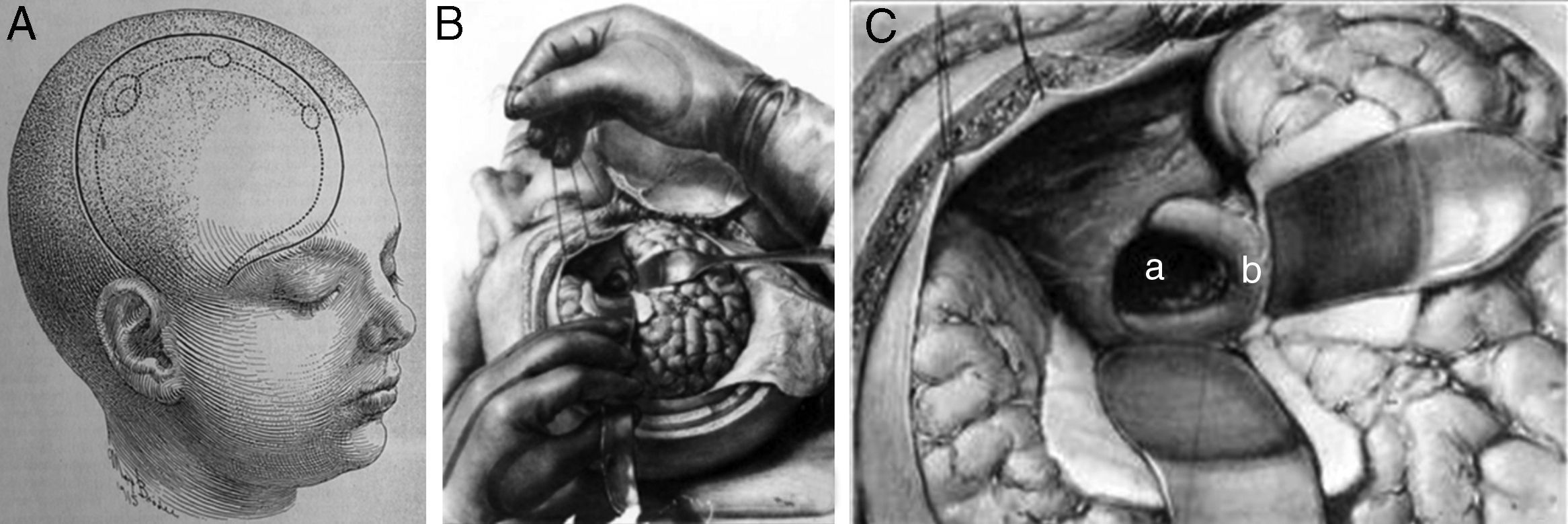
Este estudio revisa la evolución histórica de los hallazgos patológicos, neurorradiológicos y quirúrgicos que han influido en el desarrollo de los conceptos sobre la topografía de los craneofaringiomas y en los diversos métodos de clasificación topográfica de estas lesiones.
Material y métodosSe ha realizado un análisis sistemático de los métodos de clasificación topográfica empleados en las series quirúrgicas de craneofaringiomas descritas en la literatura (n=145 series, 4.588 craneofaringiomas), con el objetivo de describir los hallazgos anatómicos fundamentales que han guiado el desarrollo de las clasificaciones topográficas empleadas a lo largo de la historia. Estos hallazgos se han comparado con las relaciones topográficas de casos individuales bien descritos de craneofaringiomas intervenidos (n=224 casos), así como de casos no operados estudiados en autopsias (n=201 casos).
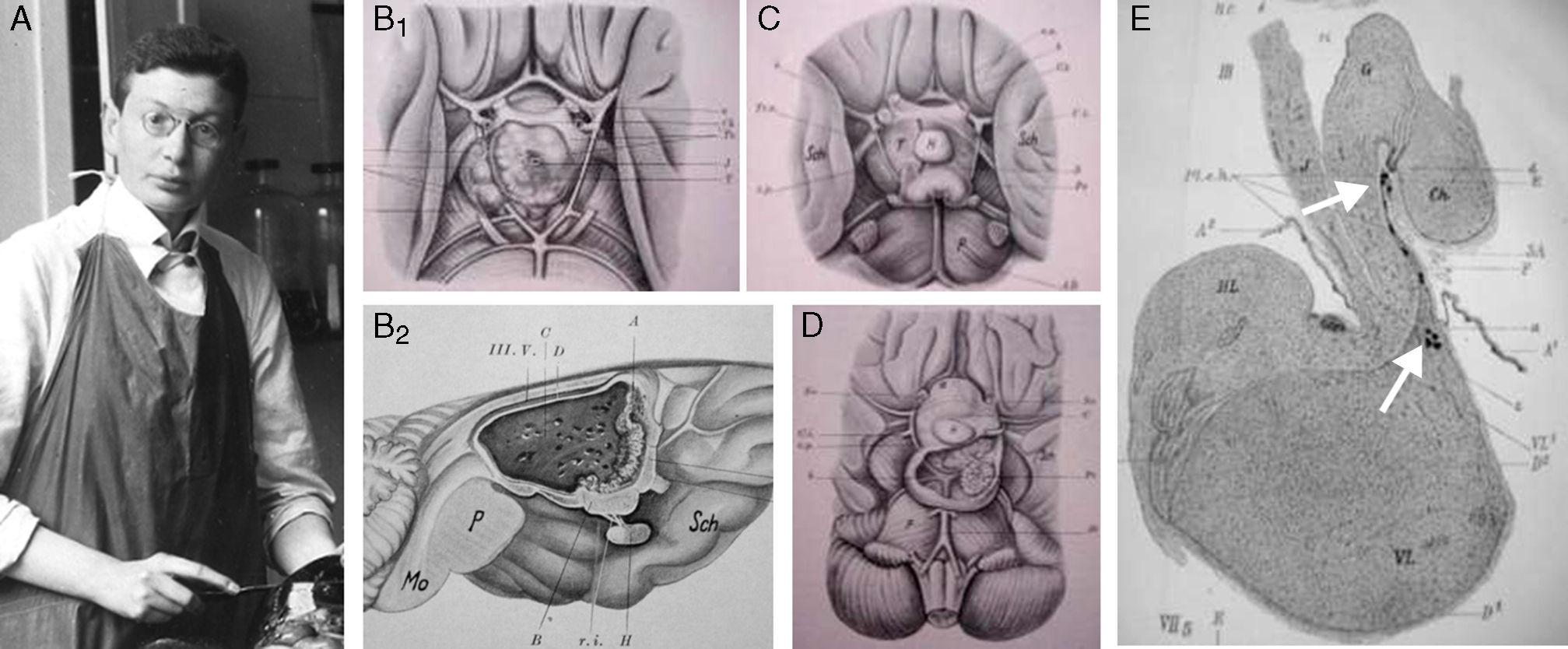
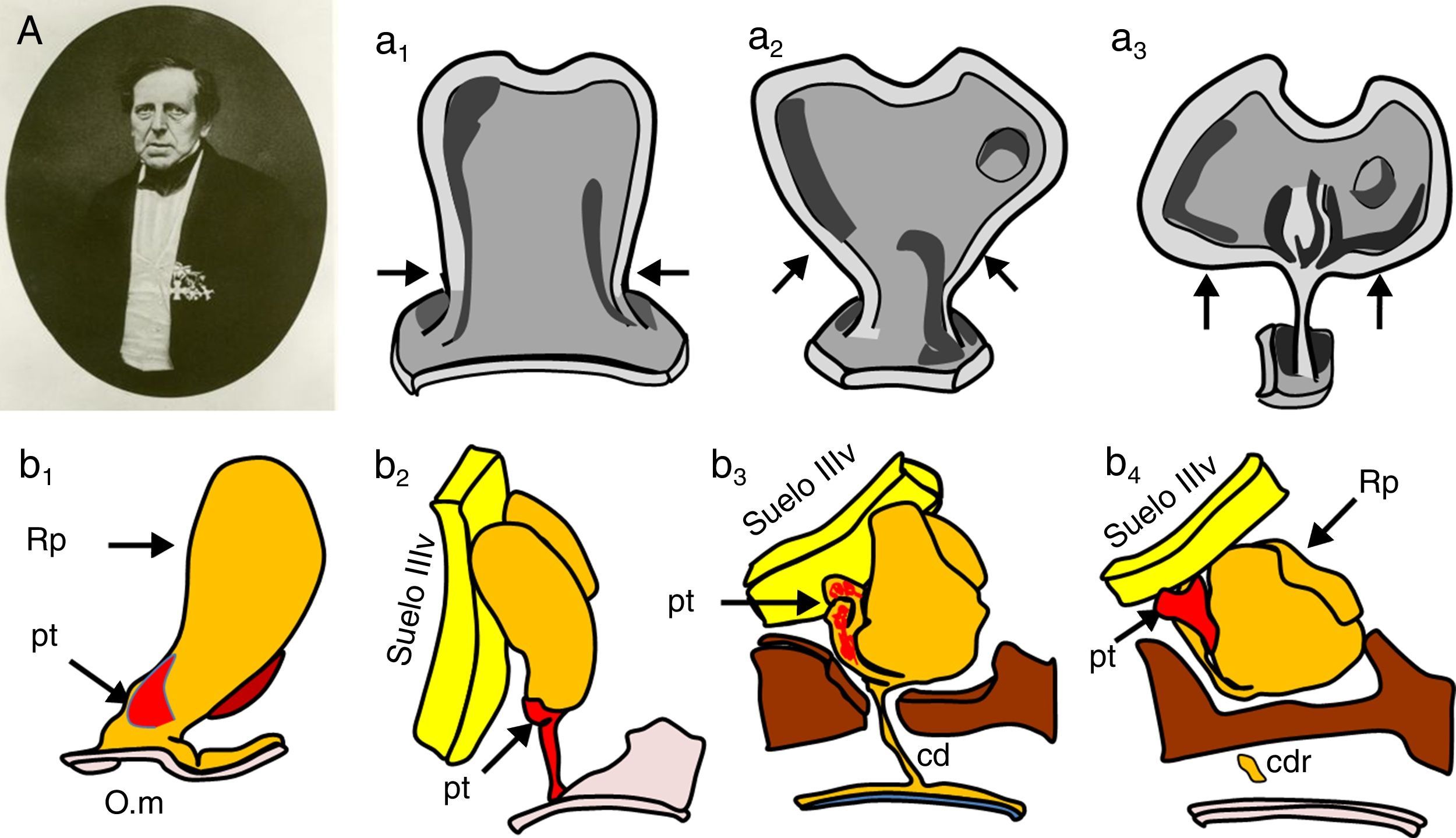
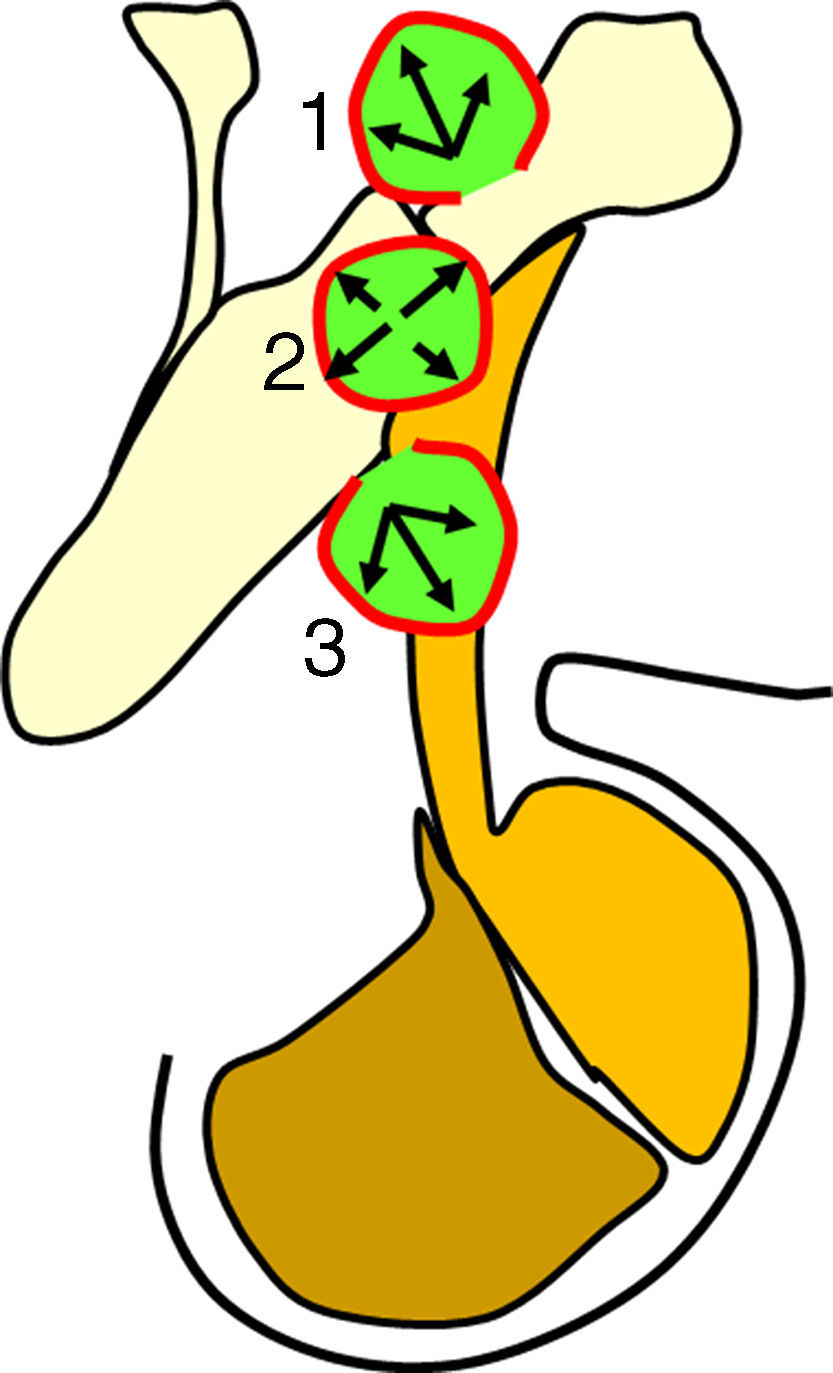
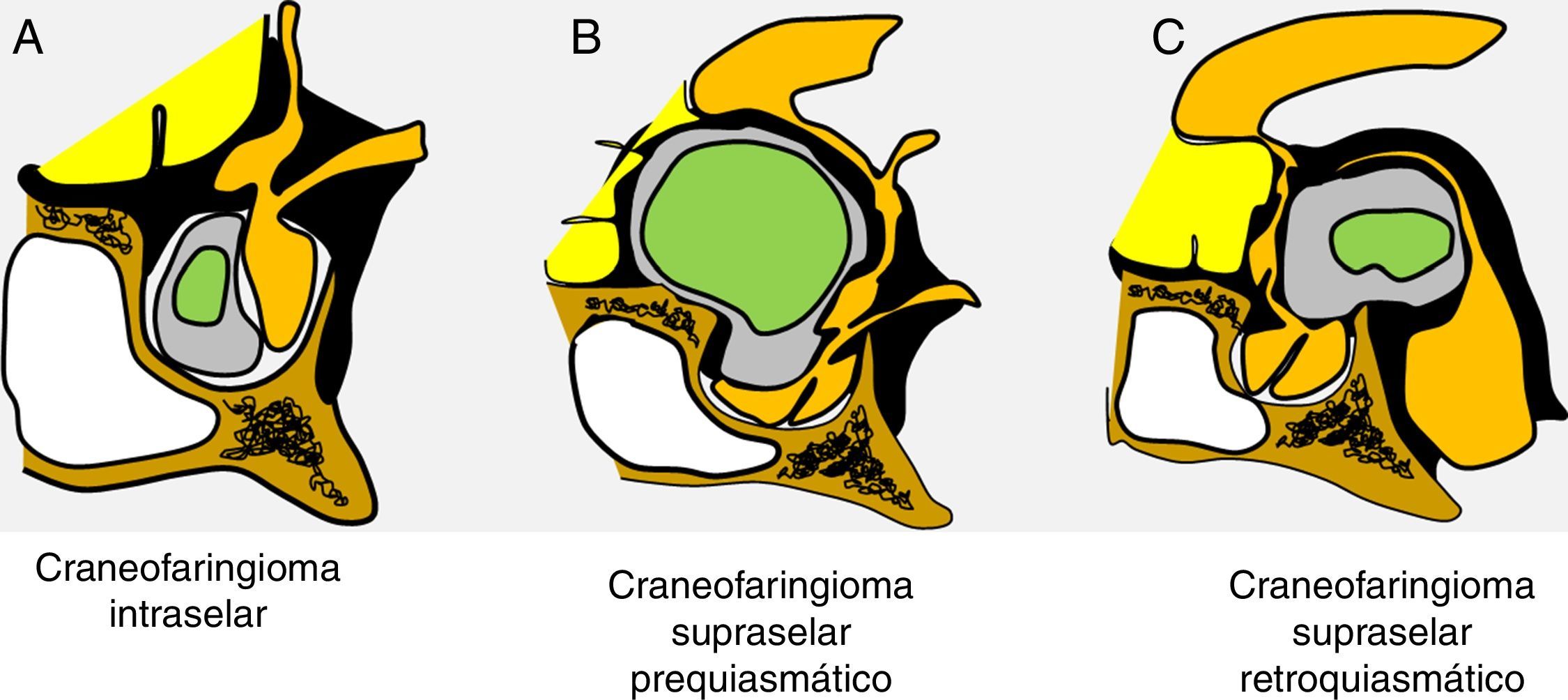
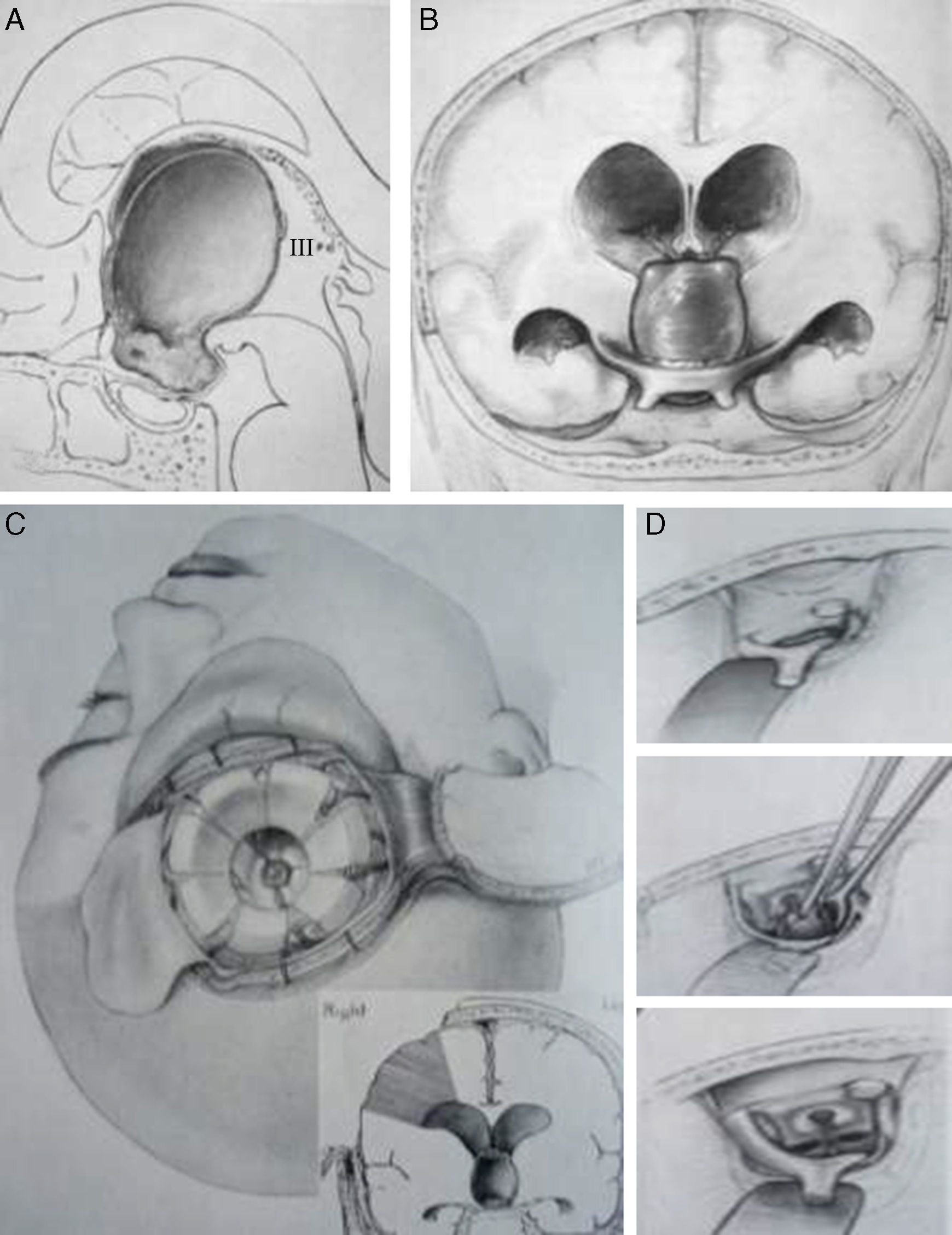
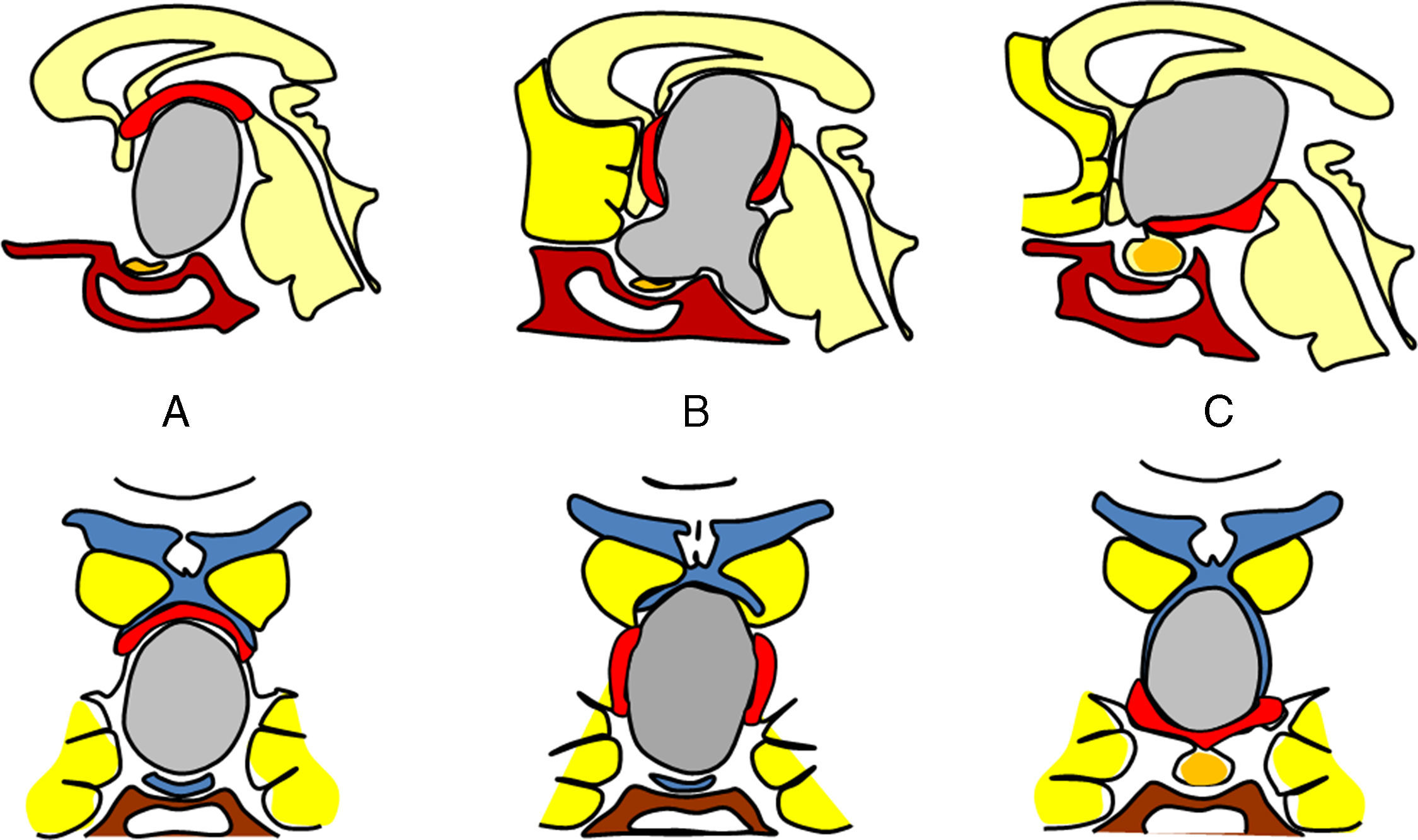
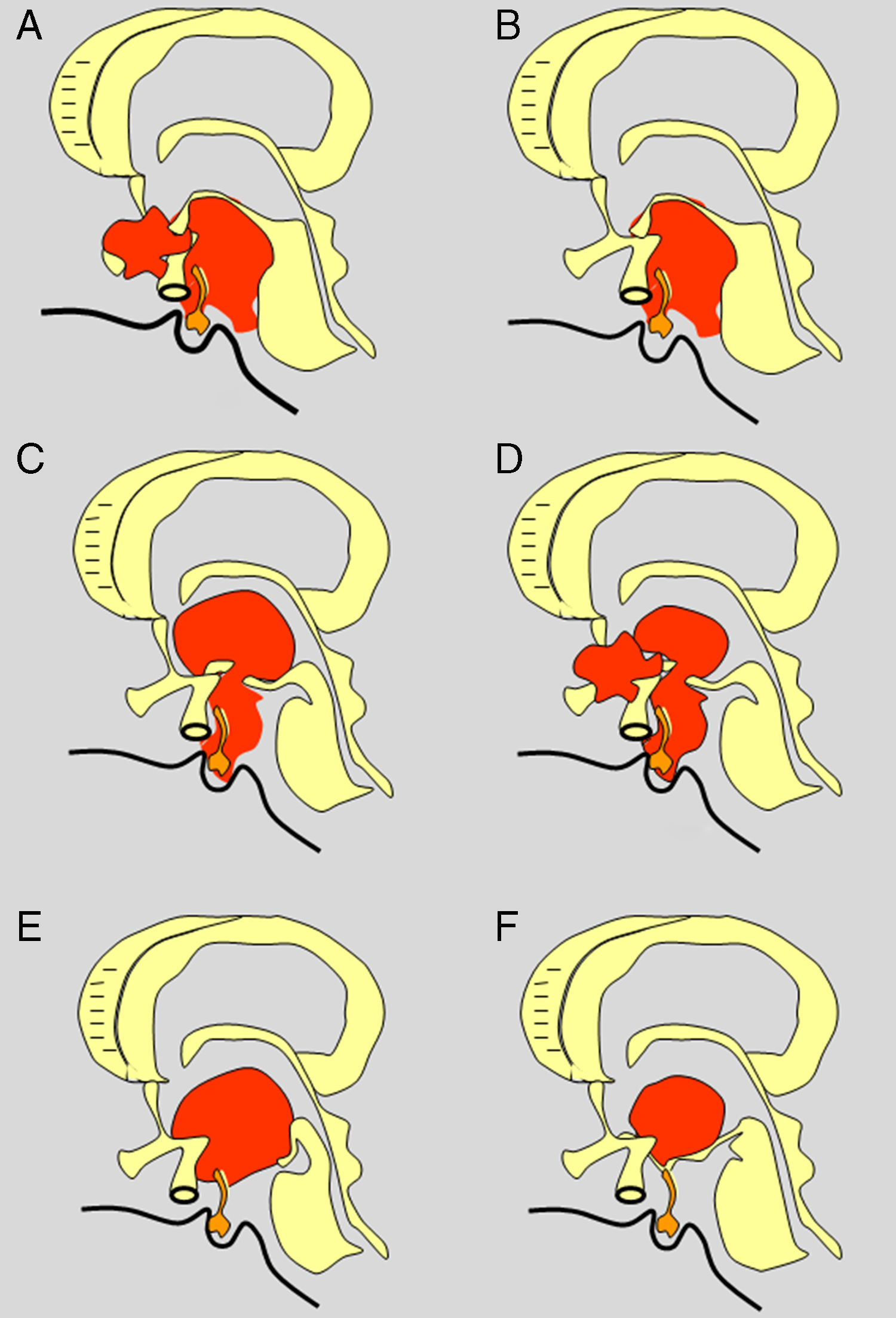
ResultadosLas 2 principales variables que definen la topografía de un craneofaringioma son su posición con respecto al diafragma selar y su grado de invasión del suelo del tercer ventrículo. Los tumores supraselares que desplazan hacia arriba el suelo del tercer ventrículo (craneofaringiomas seudointraventriculares) pueden extirparse totalmente de forma segura y deben distinguirse de los tumores que han crecido de forma primaria en el suelo del tercer ventrículo (craneofaringiomas infundibulotuberales o no estrictamente intraventriculares). Esta última categoría comprende aproximadamente un 40% de casos que presentan una adherencia circunferencial muy fuerte con el suelo del tercer ventrículo.
ConclusionesUn modelo de clasificación topográfica de los craneofaringiomas en 3 ejes que incluya el grado de infiltración del hipotálamo es útil para la planificación del abordaje y el grado de resección. Los craneofaringiomas infundibulotuberales asocian el mayor riesgo de daño hipotalámico, en torno al 50%. El abordaje transesfenoidal endoscópico permite valorar la topografía de la lesión y su grado de adherencia tumoral hipotalámica bajo visión directa.
This study reviews the historical evolution of pathological, neuroradiological and surgical evidence that influenced the topographical concepts and classification schemes of craniopharyngiomas.
Material and methodsAn extensive, systematic analysis of the surgical series of craniopharyngiomas reported in the literature was performed (n=145 series, 4,588 tumours) to describe the fundamental anatomical findings guiding the topographical classification schemes used for this tumour throughout history. These findings were compared with topographical relationships reported for well-described operated craniopharyngiomas (n=224 cases) as well as for non-operated cases studied in autopsies (n=201 cases).
ResultsTwo major variables define the topography of a craniopharyngioma: its position relative to the sellar diaphragm and its degree of invasion of the third ventricle floor. Suprasellar lesions displacing the third ventricle floor upwards (pseudointraventricular craniopharyngiomas) are amenable to safe, radical resection and must be differentiated from lesions developing primarily within the third ventricle floor (infundibulo-tuberal or not strictly intraventricular craniopharyngiomas). The latter group typically shows tight, circumferential adhesion to the third ventricle floor and represents approximately 40% of all cases.
ConclusionsA triple-axis topographical model for craniopharyngiomas that includes the degree of hypothalamus invasion is useful in planning surgical approach and degree of resection. The group of infundibulo-tuberal craniopharyngiomas associates the highest risk of hypothalamic injury (50%). The endoscopically-assisted extended transsphenoidal approach provides a proper view to assess the topography of the craniopharyngioma and its degree of adherence to the hypothalamus.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".