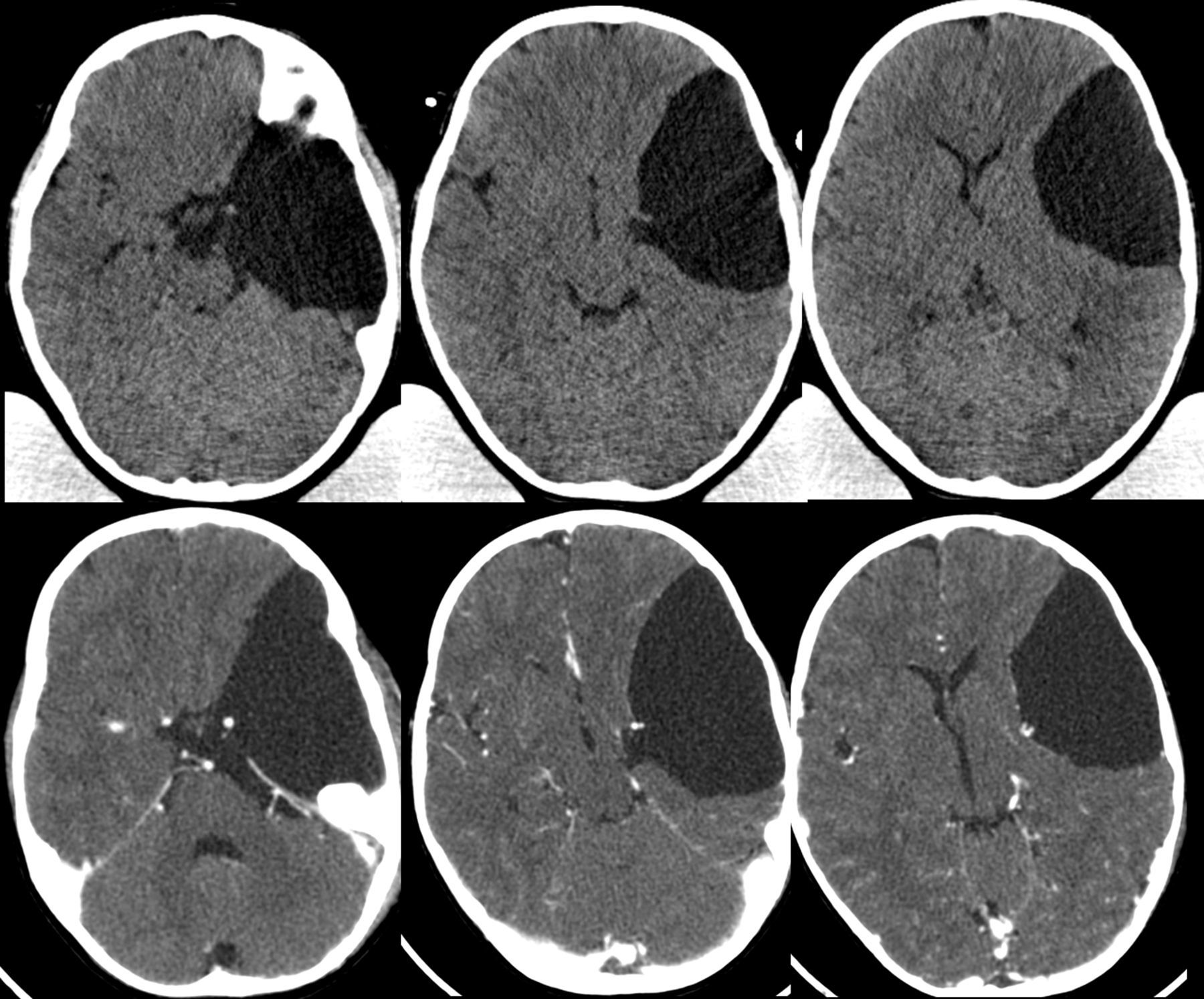
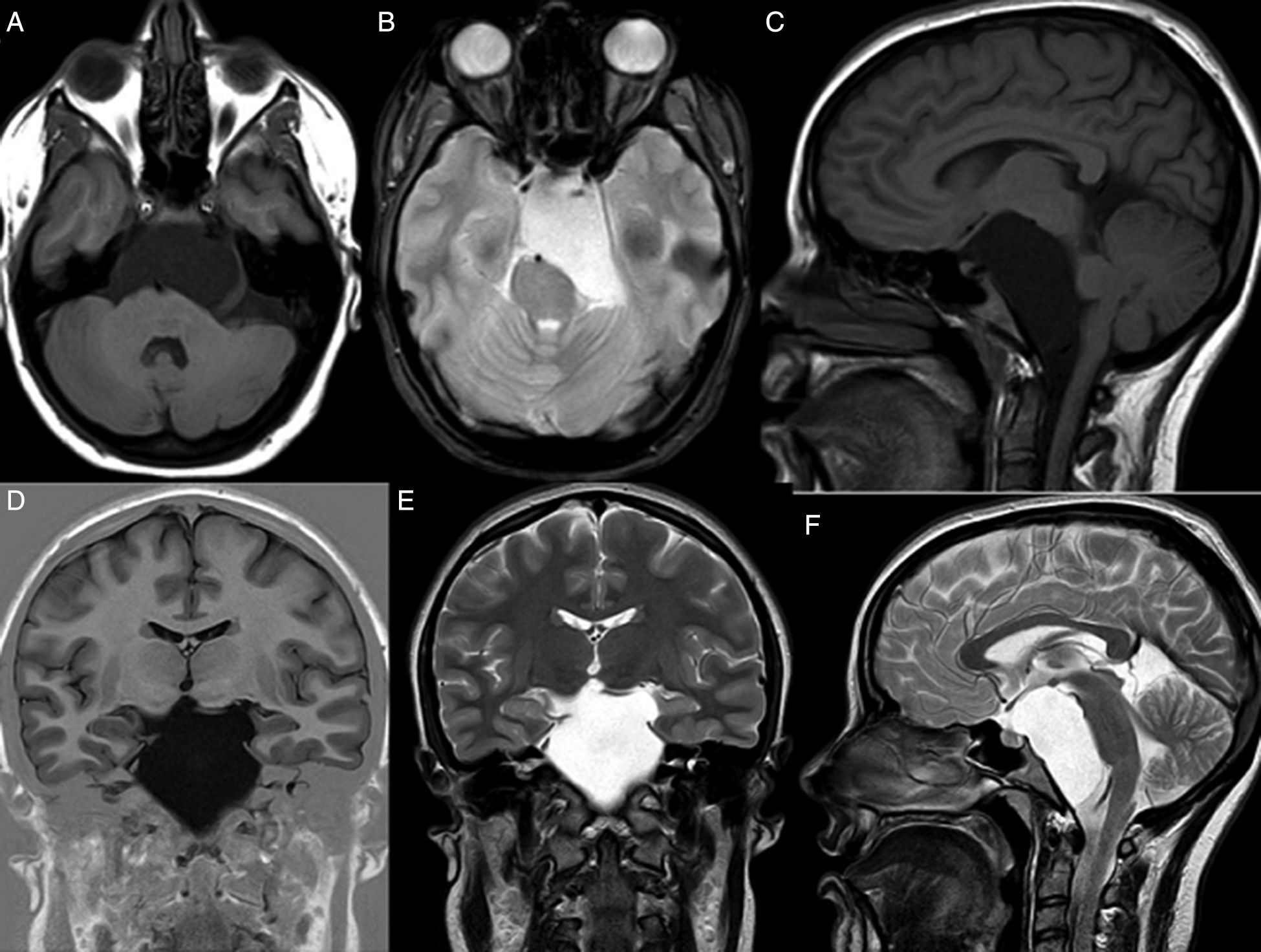
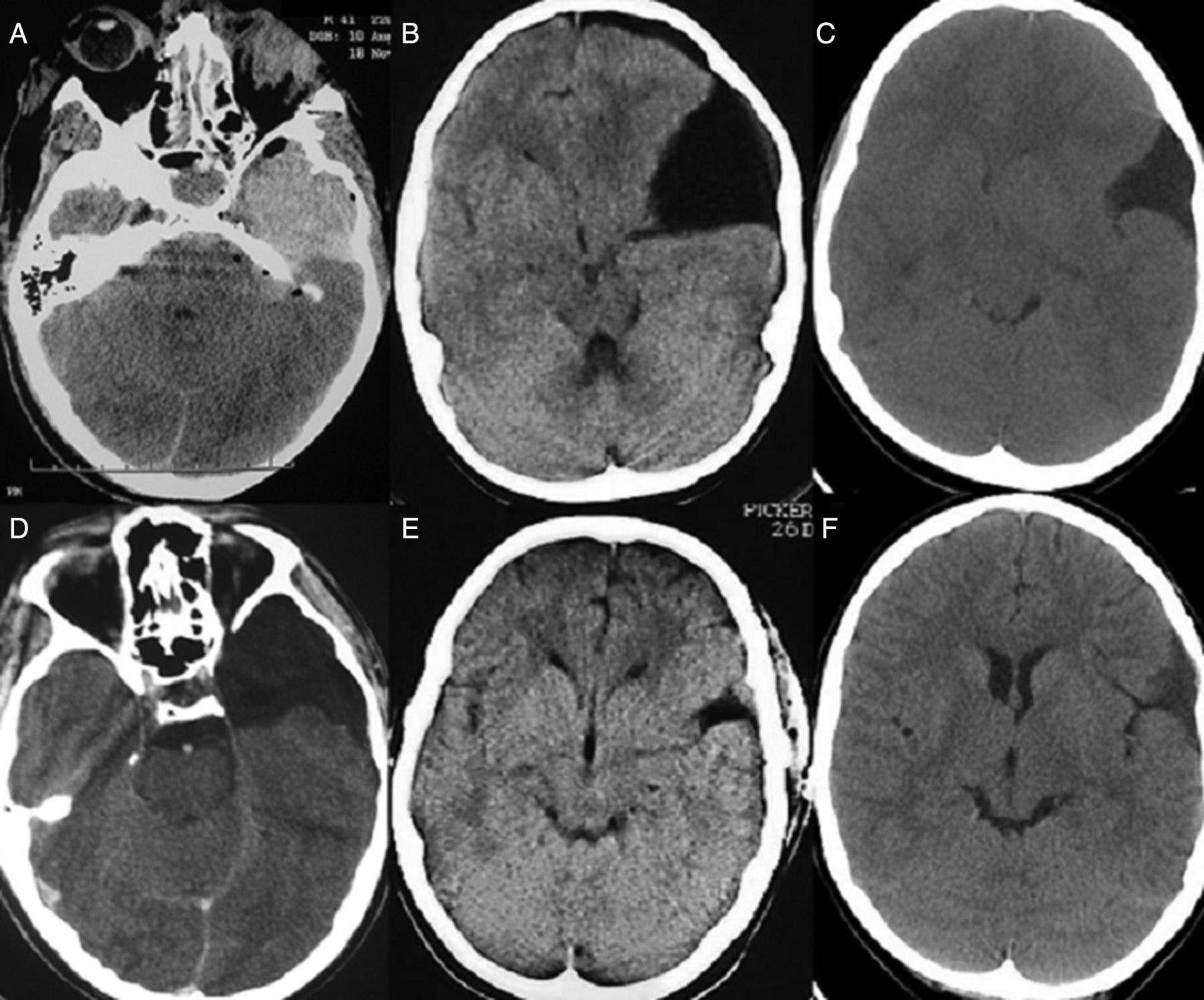
Los quistes aracnoideos son lesiones quísticas malformativas que contienen en su interior un líquido de características similares al líquido cefalorraquídeo. Constituyen alrededor del 1% de todos los procesos ocupantes de espacio a nivel intracraneal y, en los últimos años, su incidencia se ha incrementado ligeramente debido a la mejora en las técnicas de diagnóstico radiológico.
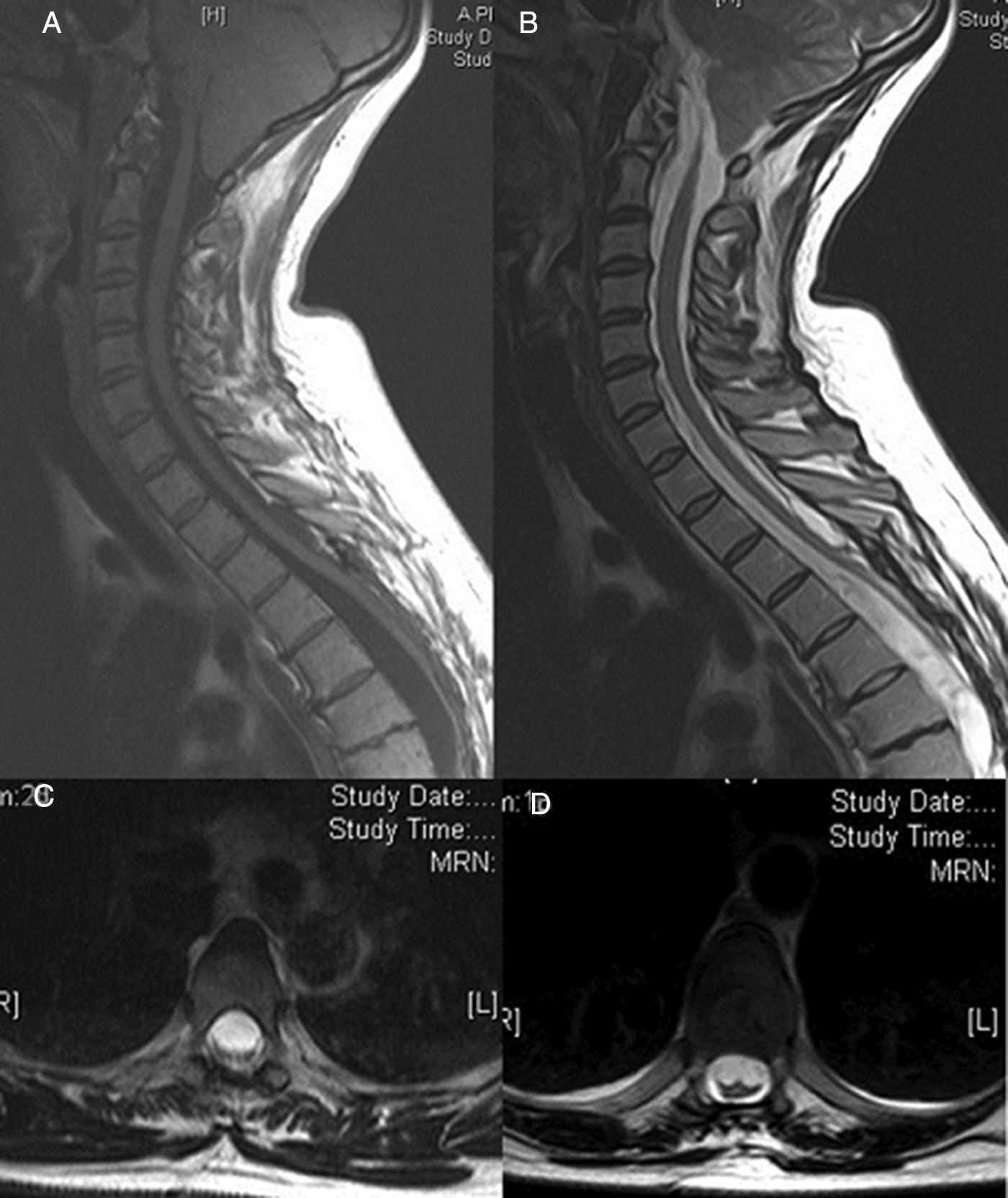
Aunque la mayoría de los quistes aracnoideos se sitúan en la cavidad craneal, especialmente en la región de la cisura de Silvio, un menor número de casos pueden localizarse a nivel espinal.
Realizamos una revisión sobre las diferentes técnicas de diagnóstico por imagen de los quistes aracnoideos, analizando la indicación de cada una de ellas en función de la localización y edad de los pacientes.
Arachnoid cysts are malformed lesions that contain a fluid similar to the cerebrospinal fluid, and are usually located within the arachnoidal membrane. They represent 1% of all intracranial lesions, and in recent years, with the development of radiological techniques, the clinical detectability of arachnoid cysts seems to have increased.
Although the majority of diagnosed arachnoid cysts are located in the cranial cavity and especially in the Sylvian fissure, a small number are located at spinal level and they can occur extra- or intra-spinally.
An analysis is carried out, detailing the various tests used for the diagnosis of both intracranial and spinal arachnoids cysts, analysing the indications of each one depending on the location of the cysts and patient age.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".