Los tumores vertebrales originados en los primeros segmentos cervicales son poco frecuentes. Exponemos nuestra experiencia en el manejo de estas lesiones.
Material y métodos Se revisaron de forma retrospectiva las historias clínicas de pacientes intervenidos en nuestro centro entre enero de 2000 y junio de 2011.
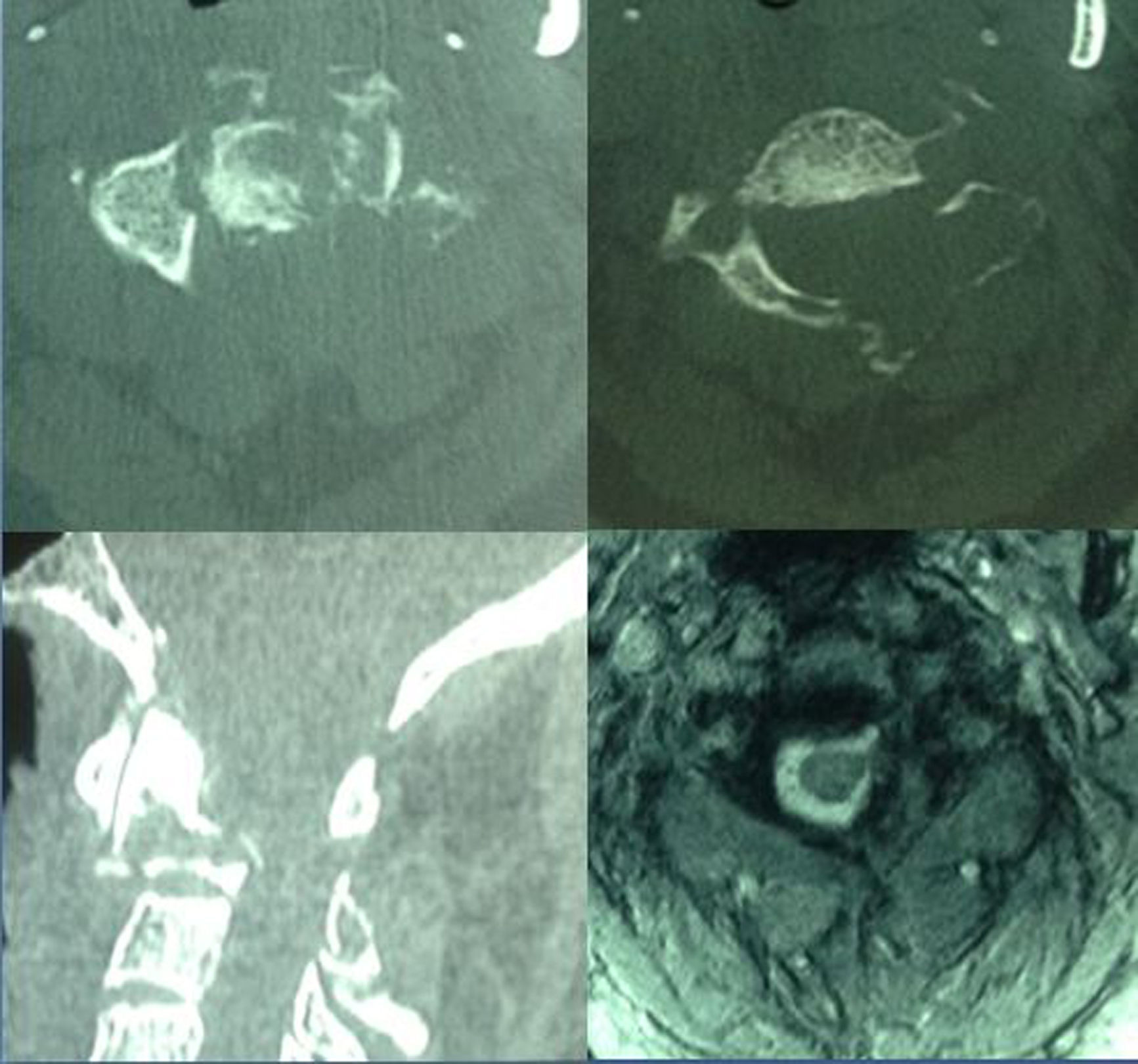
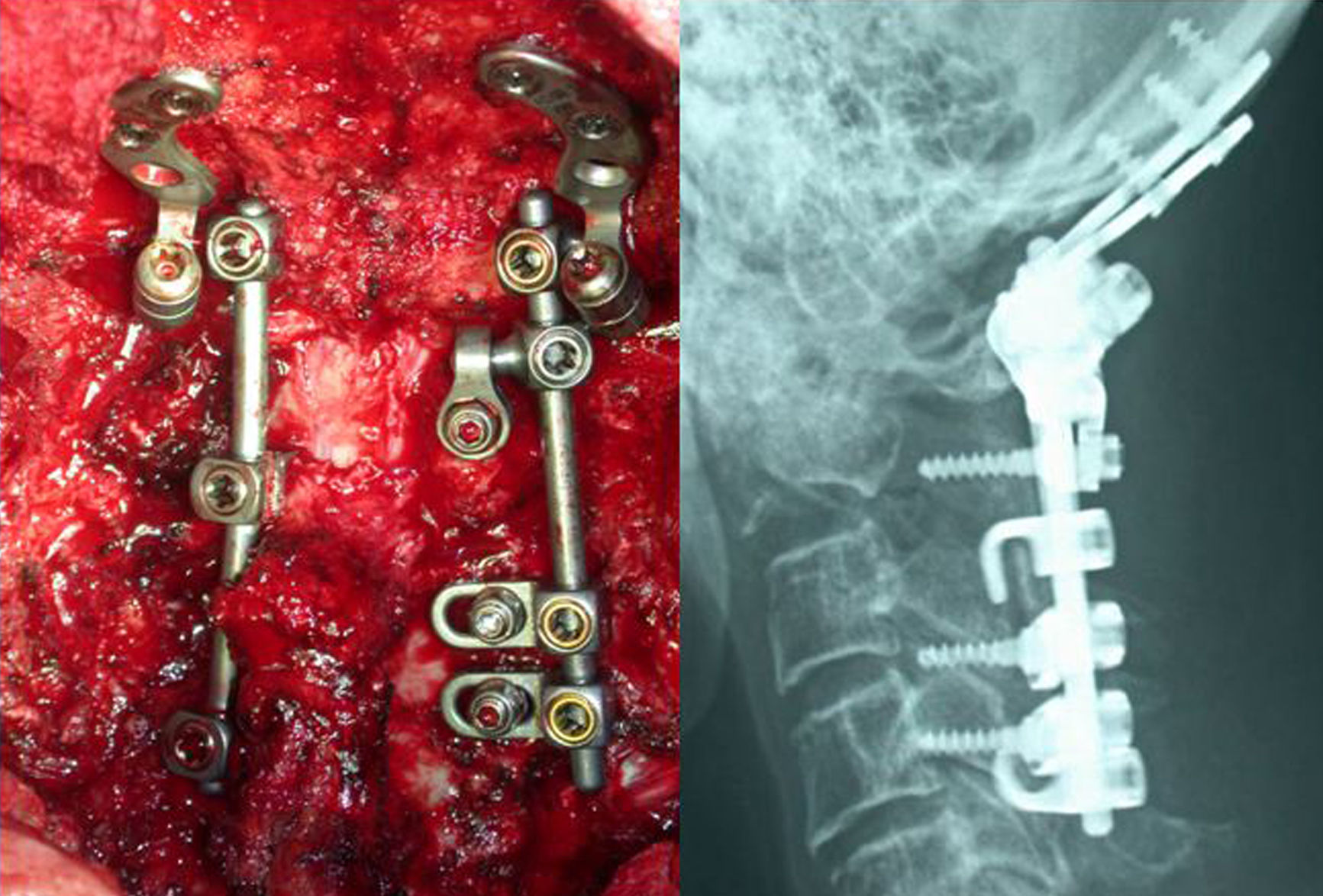
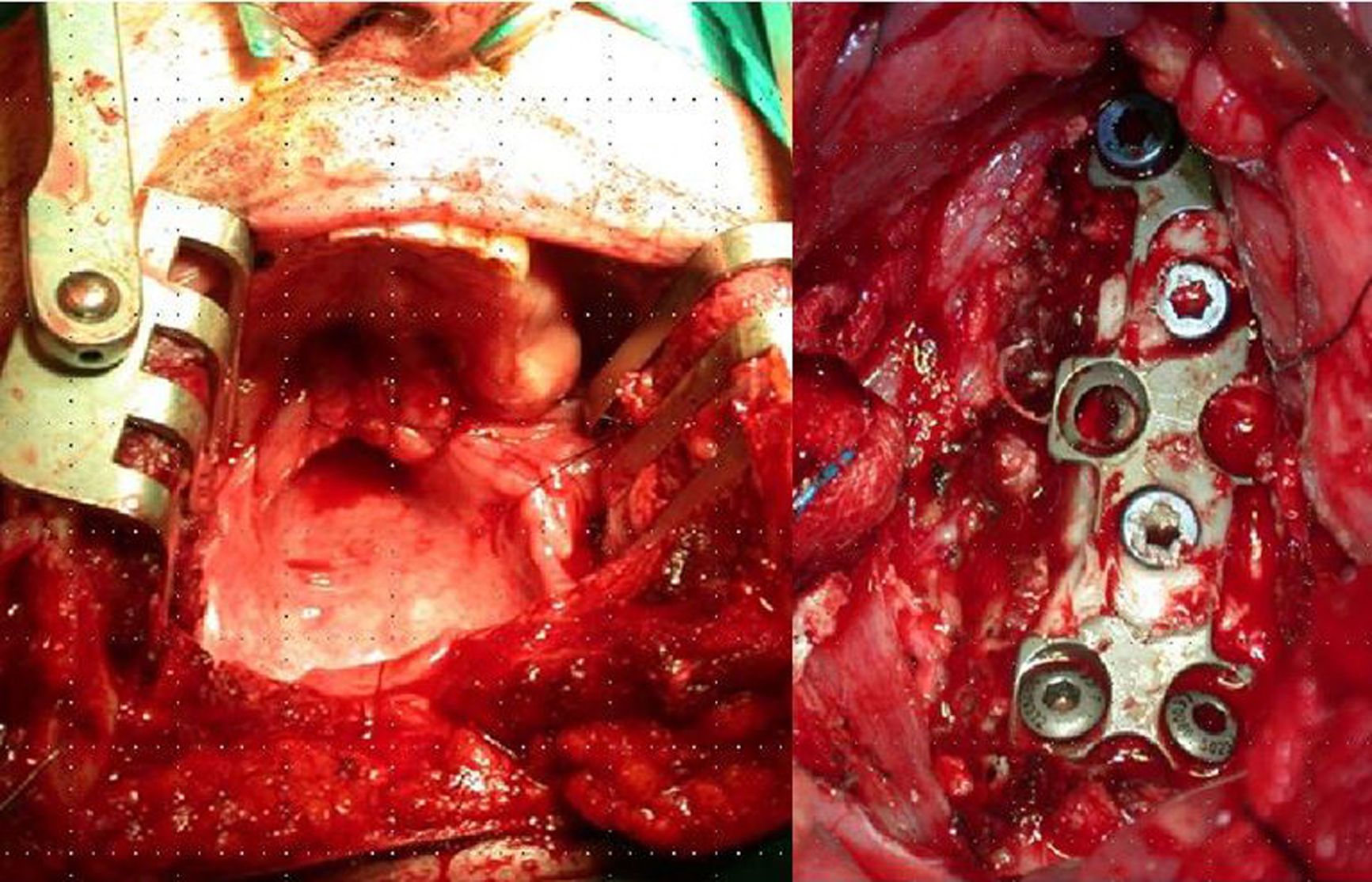
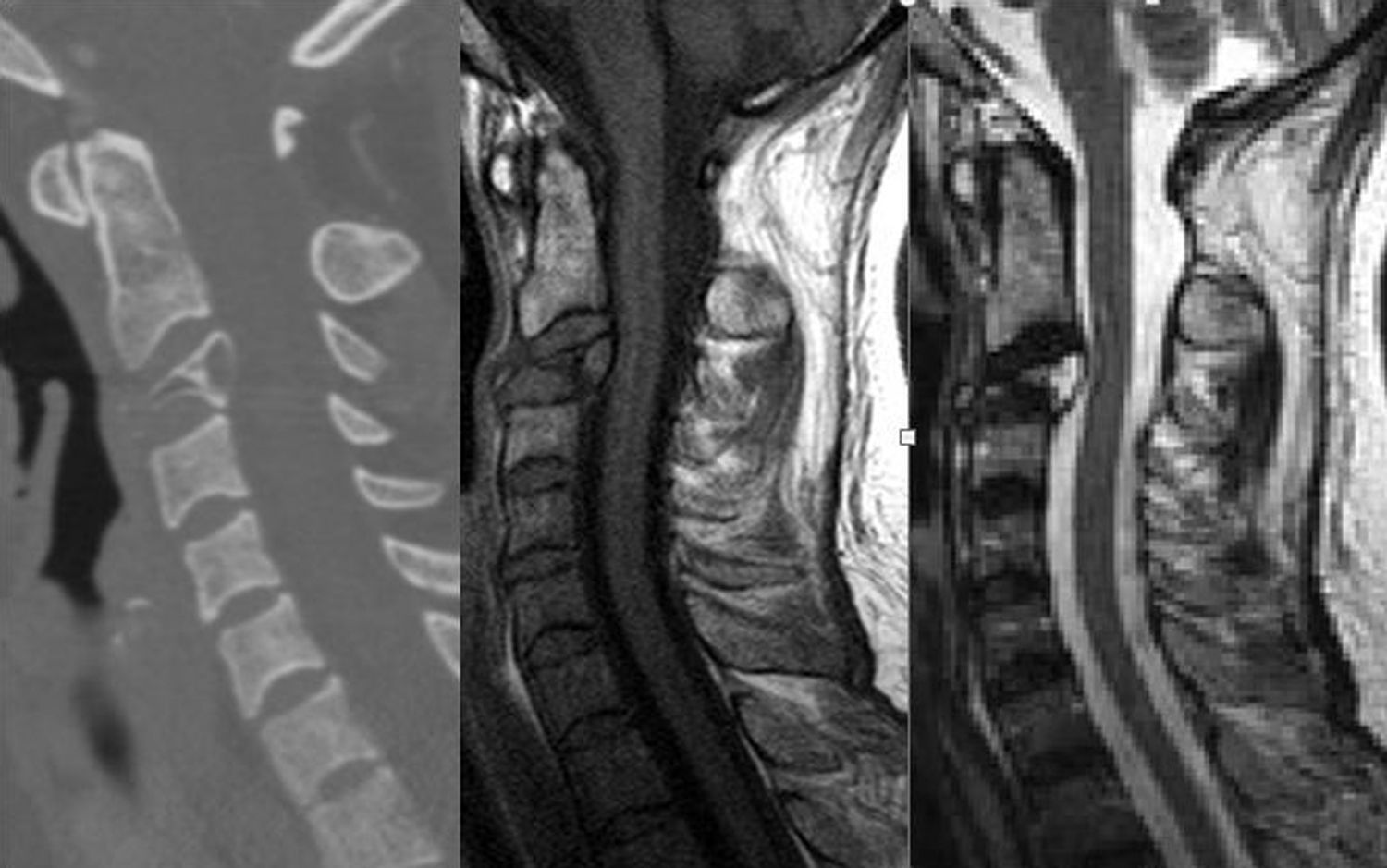
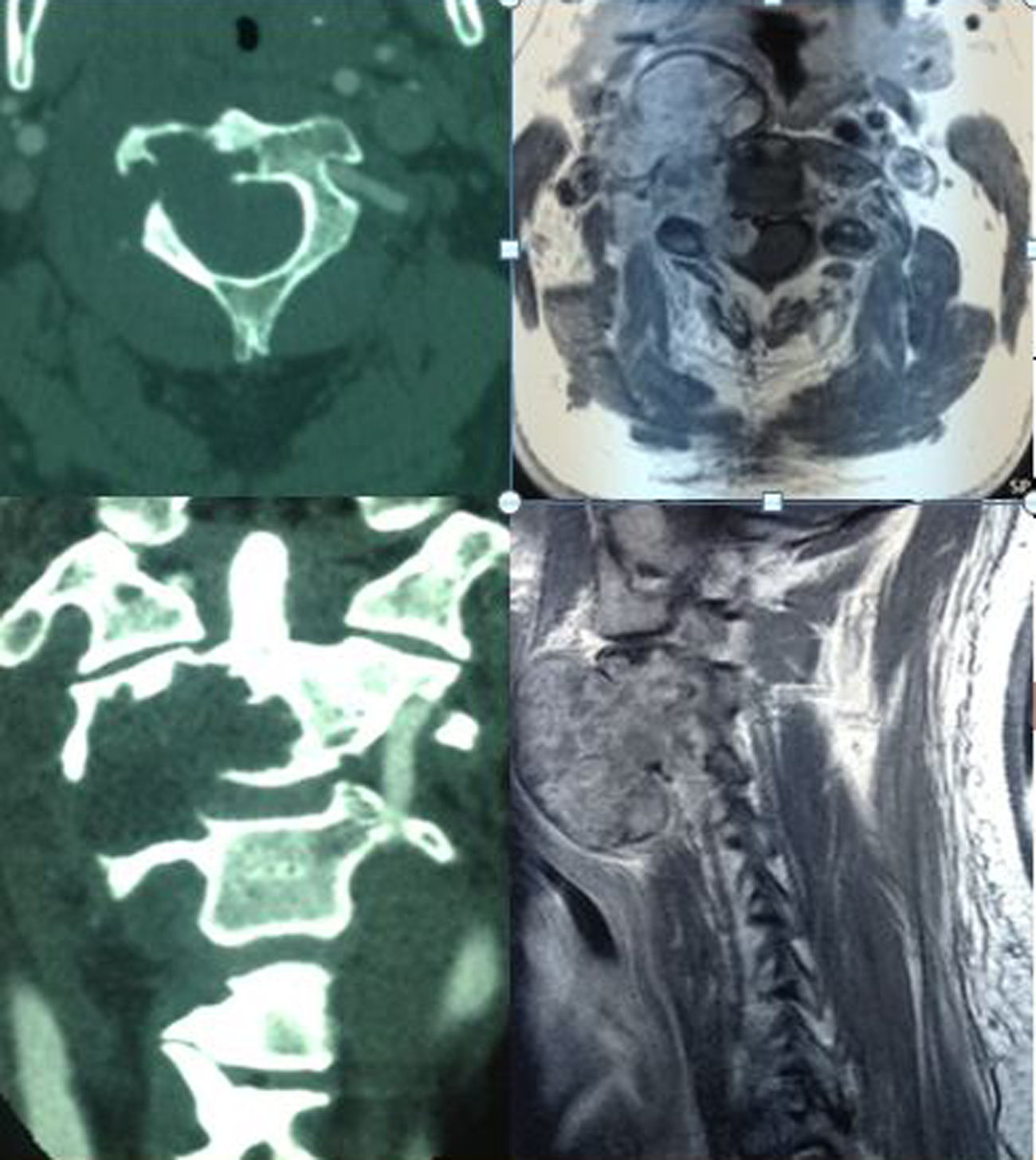
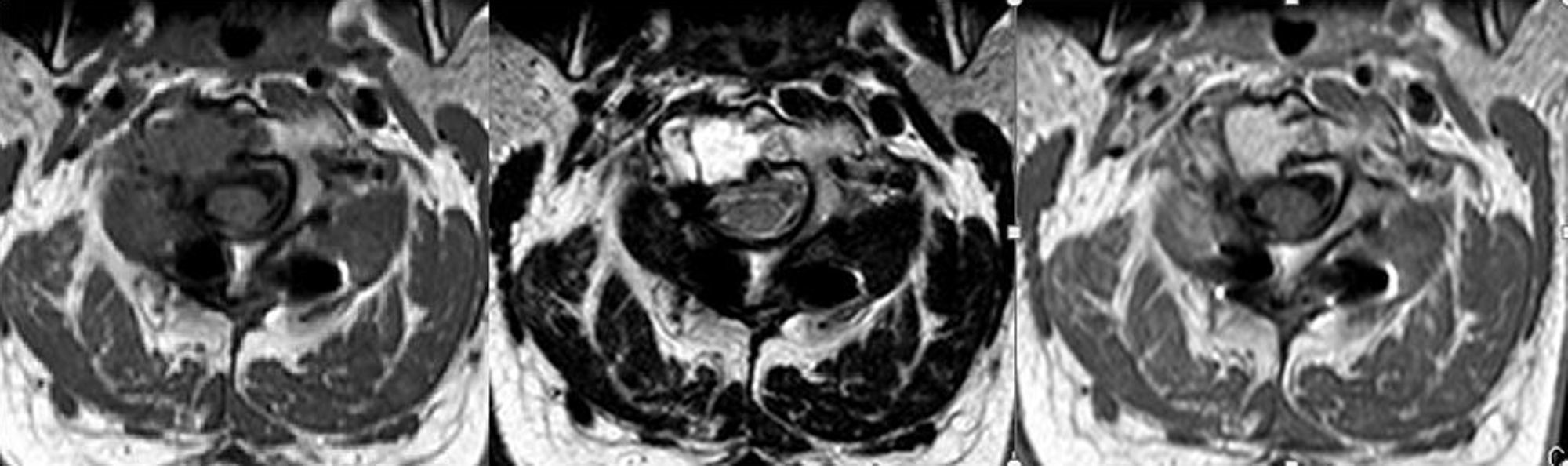
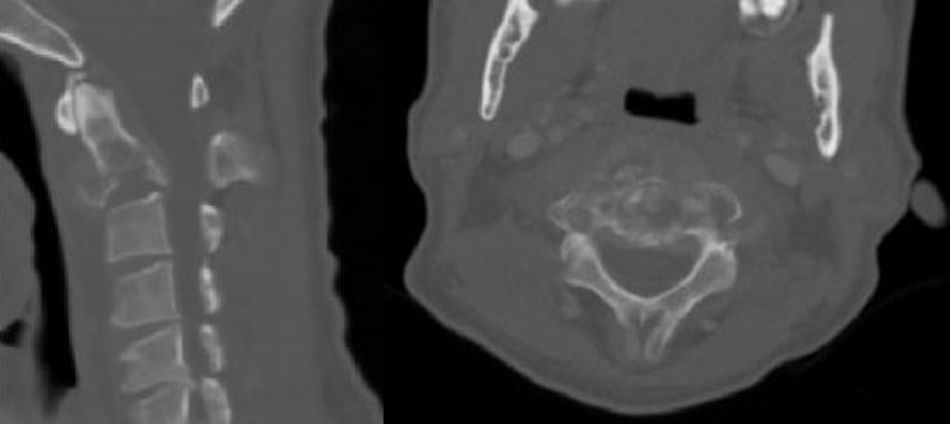
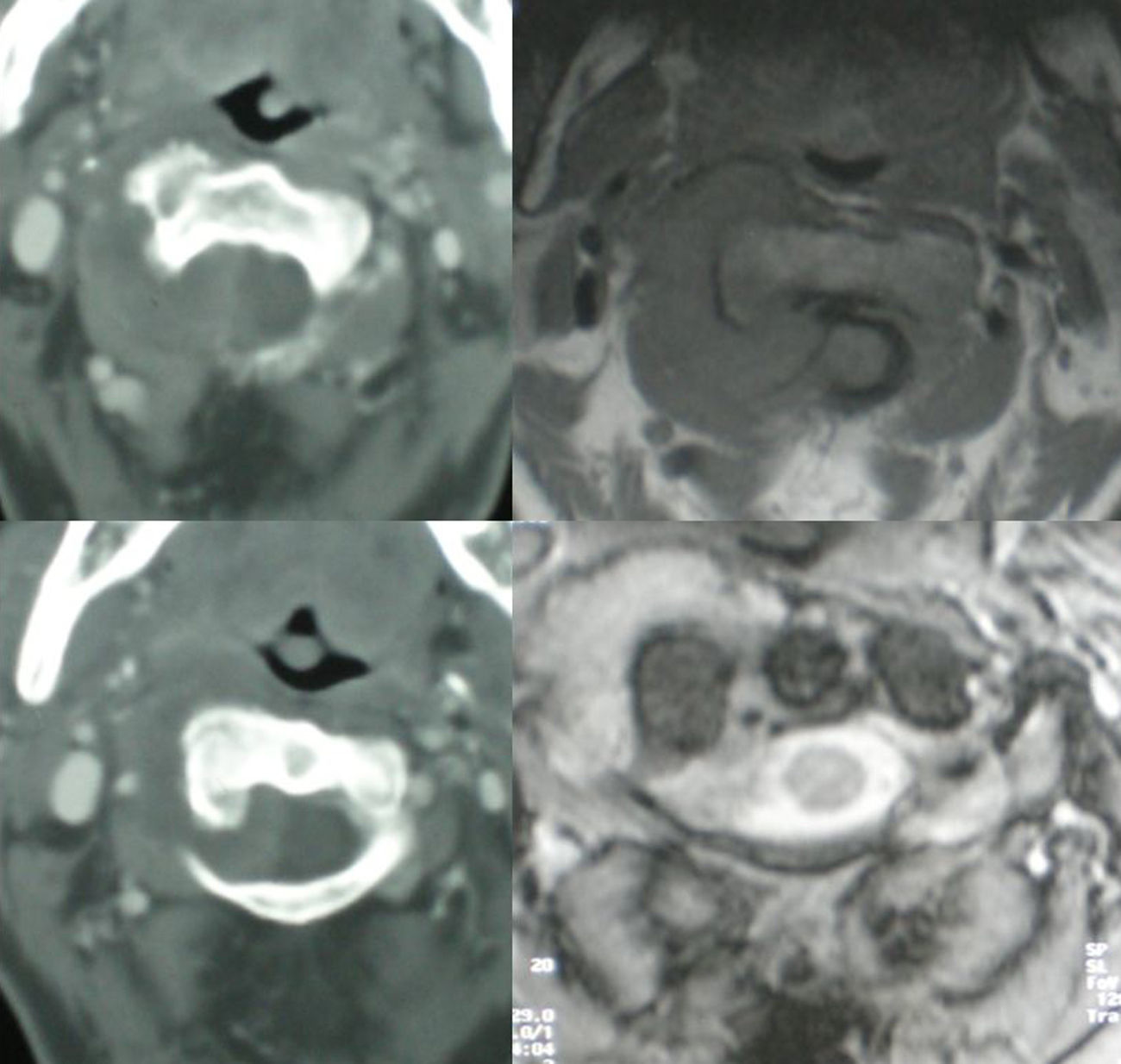
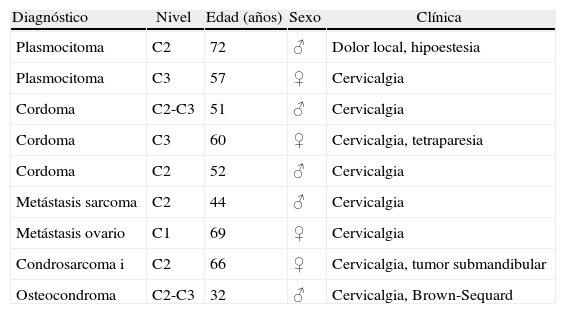
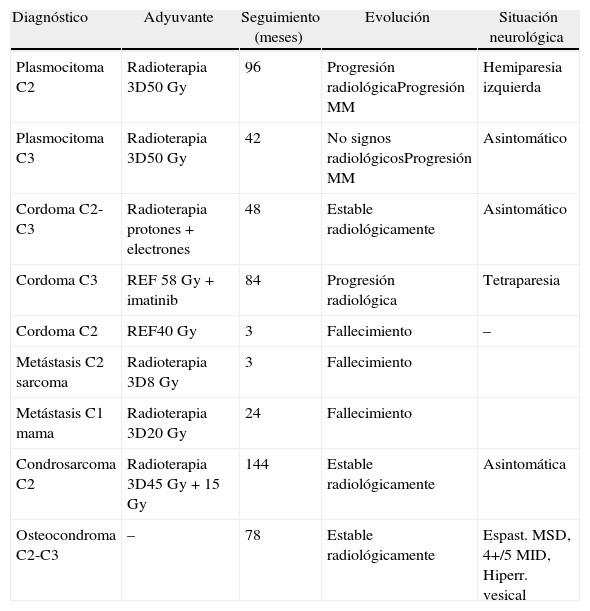
Resultados Presentamos una serie de 9pacientes con tumores en C1-C2-C3. De ellos 2 fueron metastáticos. Seis de los restantes 7casos correspondían a tumores malignos primarios: 3cordomas, 2plasmocitomas y un condrosarcoma. El paciente restante fue diagnosticado de osteocondroma. El síntoma con el que comenzaron fue cervicalgia en todos los casos. Se practicó un doble abordaje anterior y posterior en 3pacientes, abordaje posterior en 3 y abordaje exclusivamente anterior en otros 3. En 7casos se realizó una escisión intralesional. A los tumores malignos se les administró tratamiento adyuvante en forma de radioterapia y/o quimioterapia.
Conclusiones Los tumores cervicales altos suelen ser en general malignos y precisan un tratamiento encaminado a la resección en bloque, la estabilización y la administración de tratamientos adyuvantes. Sin embargo, esta resección no es técnicamente posible en múltiples ocasiones. Este hecho empeora el pronóstico y concede gran importancia a la administración de tratamientos adyuvantes.
Vertebral tumours arising in the upper cervical spine are rare. We present our experience in managing these neoplasms.
Material and methodsWe retrospectively reviewed the case histories of patients treated at our institution between January 2000 and June 2011.
ResultsThere were 9 patients with tumours in C1-C2-C3: 2metastases, 3chordomas, 2plasmocytomas, 1chondrosarcoma and 1osteochondroma. All patients complained of neck pain at the time of diagnosis. Three patients underwent an anterior and posterior approach, 3 an exclusively posterior approach and 3 an exclusively anterior surgical approach. Tumour resection was intralesional in 7cases. Chemo-radiotherapy was used as adjuvant therapy in patients with malignant tumours.
ConclusionsVertebral tumours in the upper cervical spine are usually malignant. Achieving en bloc resection is particularly challenging and is technically unfeasible in many cases. This worsens the prognosis and makes adjuvant treatment very important.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora