Las fístulas arteriovenosas piales son malformaciones vasculares infrecuentes. Generalmente son congénitas y su historia natural es ominosa. El objetivo es describir nuestra experiencia en su manejo endovascular y analizar la literatura.
Pacientes y métodosEs un estudio retrospectivo descriptivo de pacientes tratados por vía endovascular durante 3 años en 3 instituciones latinoamericanas.
ResultadosFueron 6 pacientes con edad media de 22 años. Un caso fue resultado de un traumatismo. El 50% presentó hemorragia intracraneal, el 66% desarrollaron clínica secundaria a efecto de masa y al flujo retrógrado.
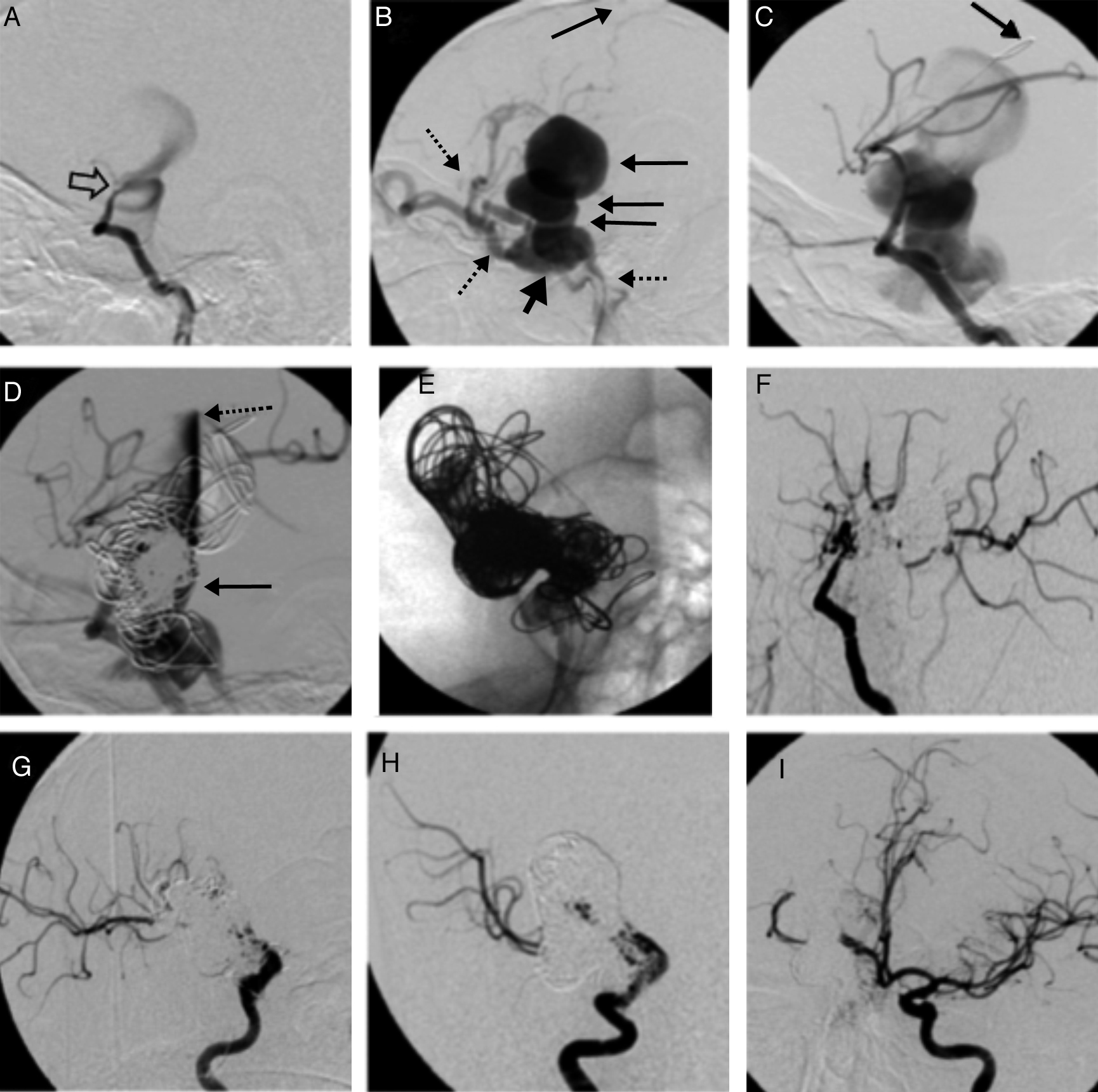
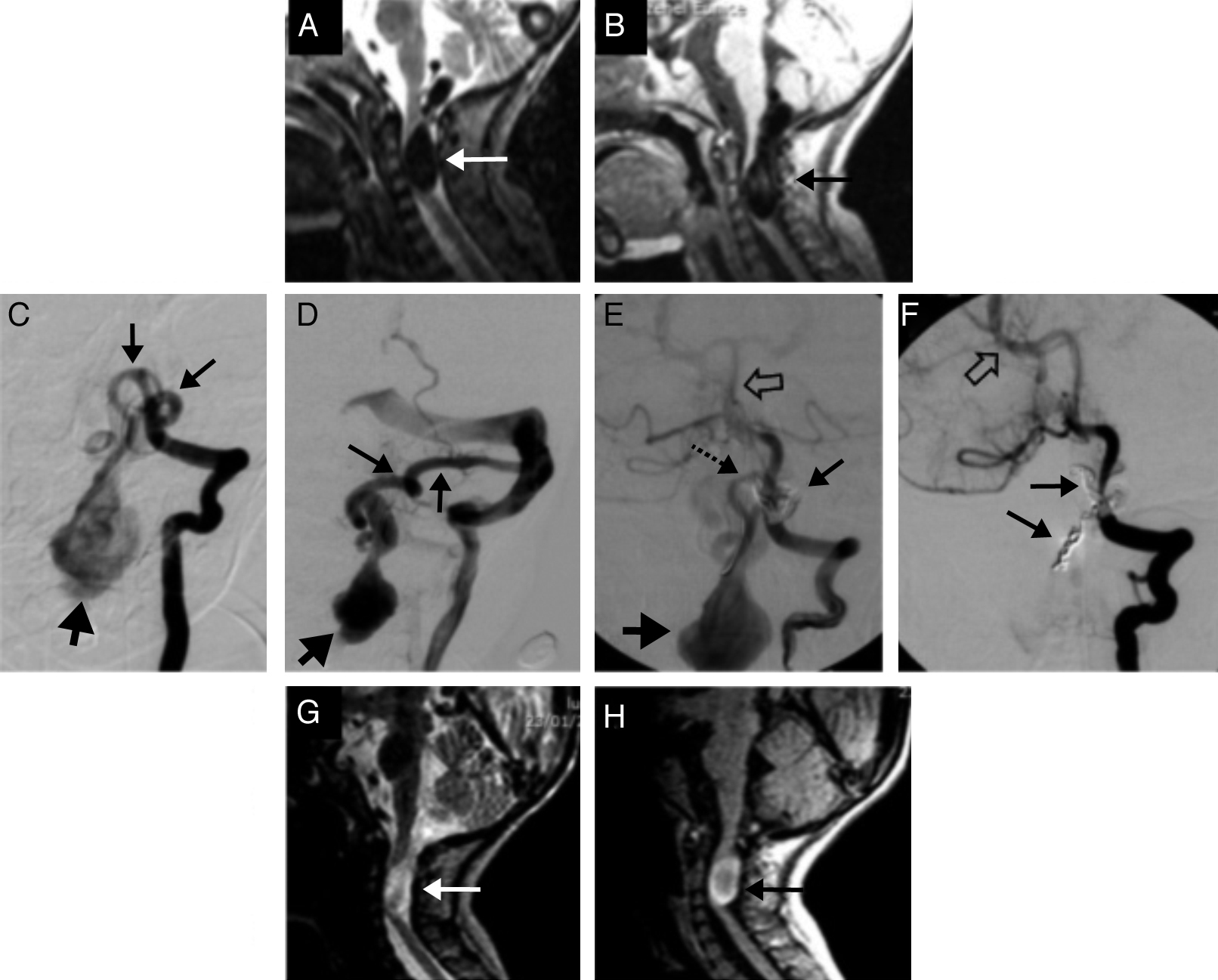
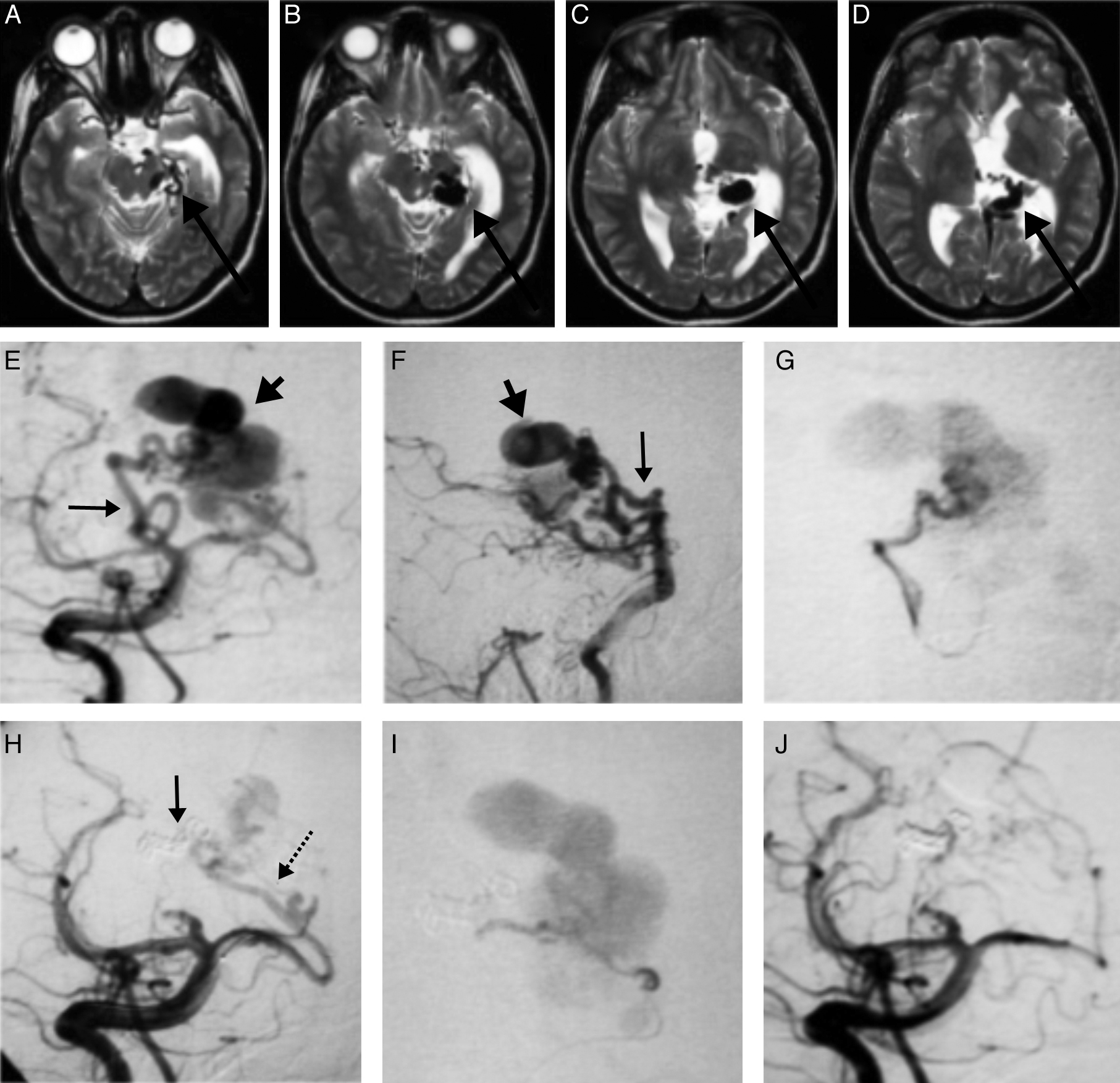
En los estudios de imagen se observaron varices intracraneales en el 83% de los casos. La angiografía cerebral mostró arterias fistulosas provenientes de la circulación anterior en el 67% (4 casos) y drenaje venoso profundo en el 50%.
En 5 casos (83%) se realizó un procedimiento, en un caso fueron 2. En 4 casos (67%) se utilizó un material embolizante y en el 33% se combinaron los materiales. En 4 casos (67%) se utilizaron coils, y en 4 (67%), onyx. Un caso requirió de stent y balón. En todos los casos se ocluyó la fístula sin complicaciones. Cinco casos (83%) fueron valorados durante un año y un caso durante 6 meses; todos se mantuvieron libres de síntomas.
ConclusionesEl manejo endovascular pude ser considerado como primera elección. Consiste en la embolización superselectiva de los pedículos arteriales con uno o varios agentes embolizantes. La embolización debe practicarse lo más cercano posible a la vena de drenaje, evitando la migración del material hacia el lado venoso.
Pial arteriovenous fistulas are infrequent vascular malformations. They are generally congenital and their natural history is ominous. The objective of this work is to describe our experience in their endovascular management and to review the existing literature.
Patients and methodsThis is a retrospective and descriptive study of patients treated by endovascular approach during 3 years at 3 Latin-American hospitals.
ResultsThe study included 6 patients with a mean age of 22 years. One case was caused by cranial trauma. In total, 50% suffered intracranial haemorrhage and 66% developed symptoms attributable to volume effect or retrograde blood flow.
Intracranial varices were identified by CT and MRI scans in 83% of cases. Digital subtraction angiography showed arteriovenous fistulas from anterior circulation in 67% of cases and deep venous drainage in 50%.
One endovascular procedure was performed in 5 cases (83%), while 2 procedures were required in one case. A single embolic agent was used to occlude fistulas in 67% of cases; whilst 33% required a combination. Coils were used in 4 cases (67%) and onyx was injected in another 4 (67%). One case required stent and balloon deployment.
The fistulas were uneventfully occluded in all cases. The follow-up period was one year in 5 cases and 6 months in one case. All patients remained symptom-free.
ConclusionsEndovascular management can be considered as the treatment of choice. It consists in the embolisation of arterial pedicles with one or more embolic agents and should be performed as close as possible to the drainage vein, avoiding migration of the embolic agent towards the venous side.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora