Los osteocondromas son tumores óseos benignos de lento crecimiento que se localizan habitualmente en los huesos largos. Aproximadamente el 1-4% de ellos se localizan en la columna vertebral. Los osteocondromas espinales solitarios pueden producir una gran variedad de síntomas, dependiendo de su localización y de su relación con las estructuras adyacentes.
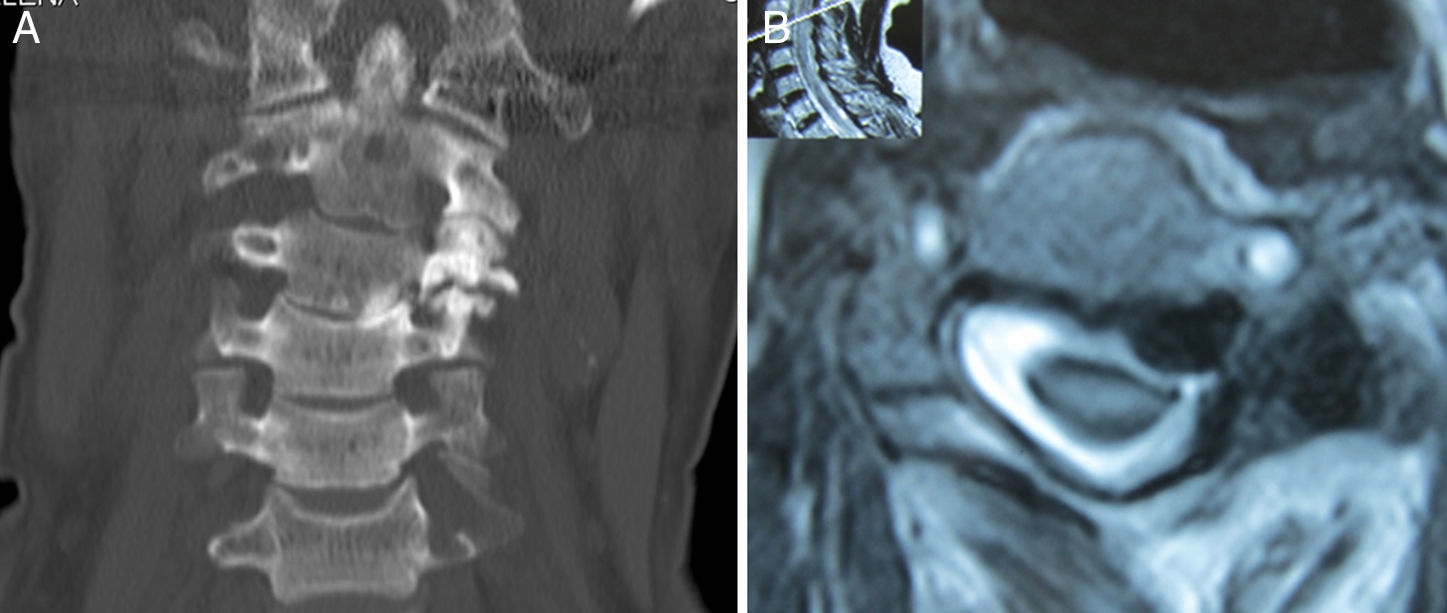
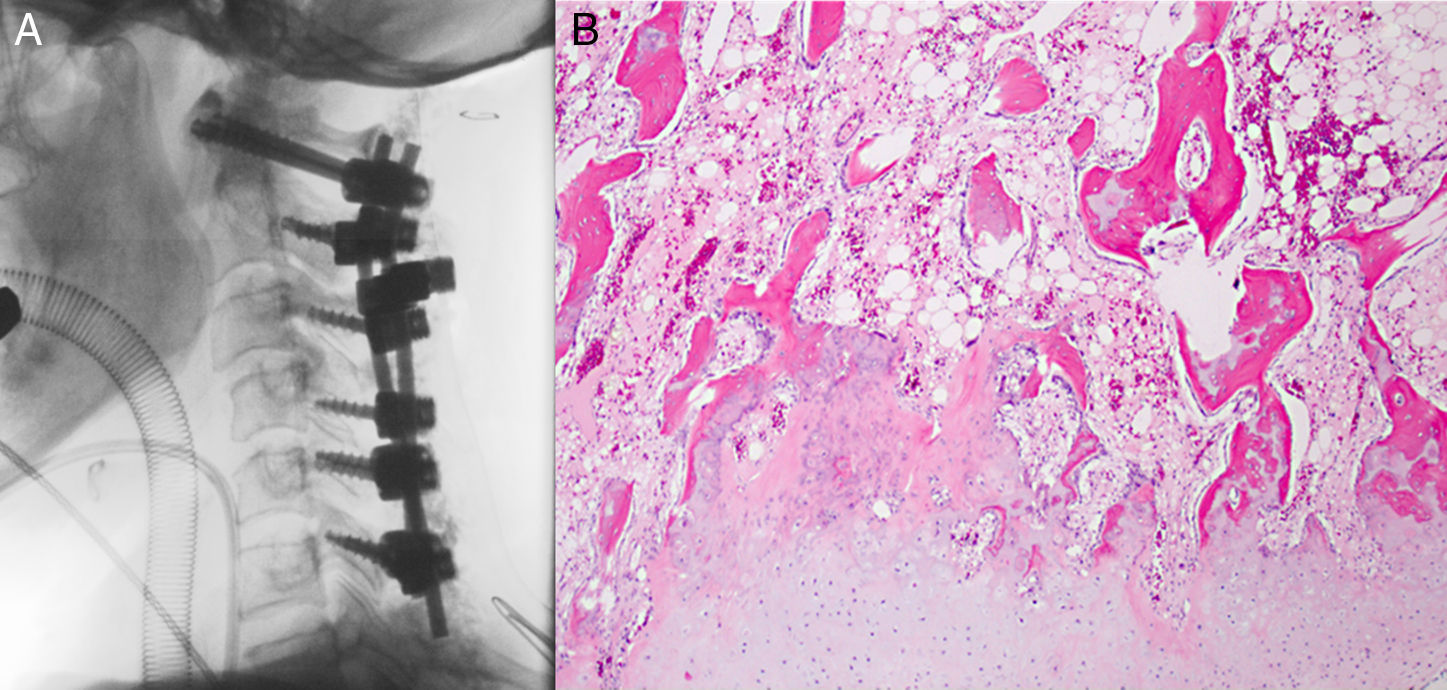
Recogemos el caso de una paciente de 74 años que fue ingresada en nuestro centro tras referir debilidad progresiva en el hemicuerpo izquierdo y dolor cervical. La exploración neurológica mostró hemiparesia izquierda leve y tortícolis izquierda. Los estudios de tomografía computarizada y resonancia magnética de la columna cervical demostraron una lesión expansiva afectando la articulación facetaria C3-C4 izquierda. Se realizó una hemilaminectomía C3 y C4, resección completa de la lesión y fijación cervical posterior instrumentada. El estudio anatomopatológico confirmó el diagnóstico de osteocondroma. Tras la intervención quirúrgica, los síntomas de la paciente mejoraron progresivamente sin secuelas neurológicas.
Osteochondromas are slow-growing benign bone tumors that are located frequently in the long bones. Approximately 1-4% of them occur in the spine. Solitary spinal osteochondromas may produce a wide variety of symptoms depending on their location and relationship to associated structures.
We report a case of a 74-year old woman who was admitted to our hospital with complaints of progressive left hemibody weakness and cervicalgia. Neurological examination disclosed mild left-sided hemiparesis and left torticollis. Computed tomography and magnetic resonance imaging of the cervical spine revealed an expansive lesion affecting the left C3-C4 facet joint. The patient underwent a posterior C3 and C4 hemilaminectomy, complete excision of the lesion and instrumented posterior cervical fixation. Histological examination confirmed the diagnosis of osteochondroma. After surgery her symptoms improved progressively with no neurological sequels.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora