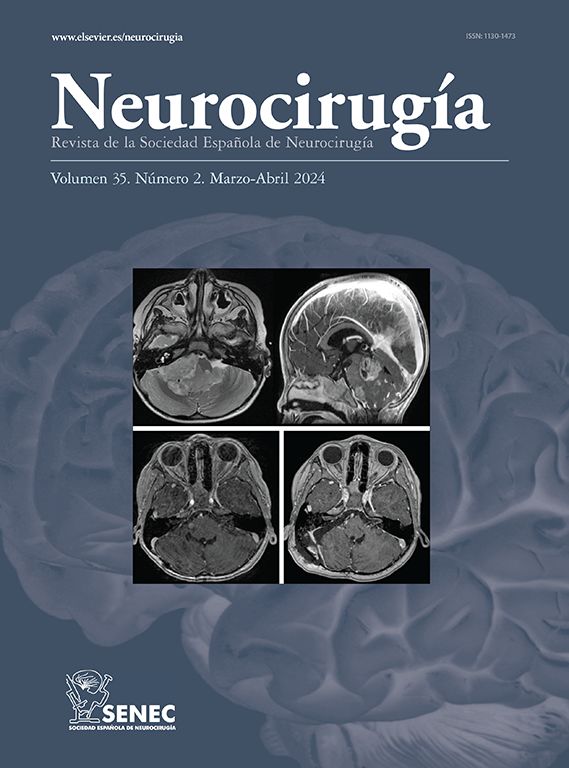
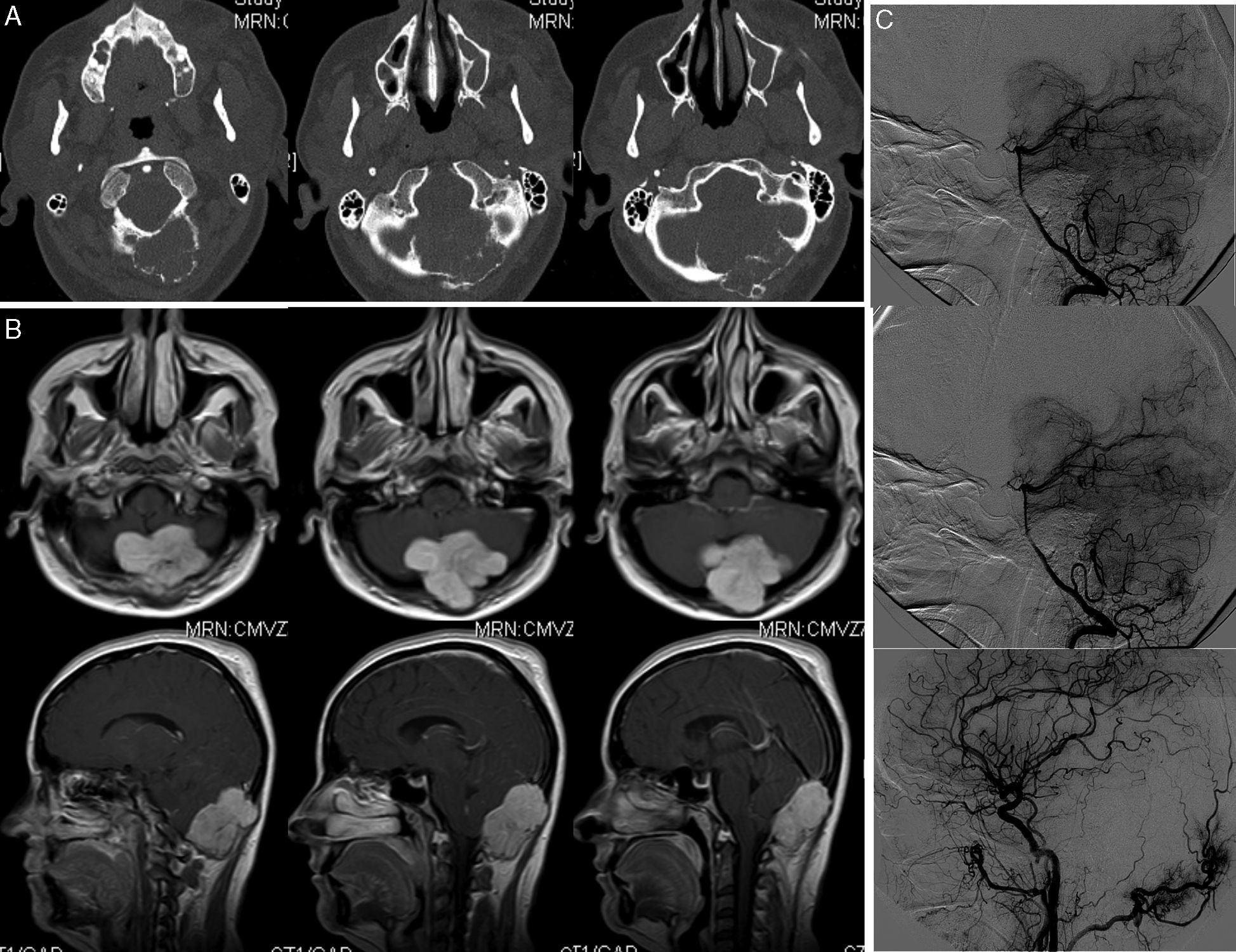
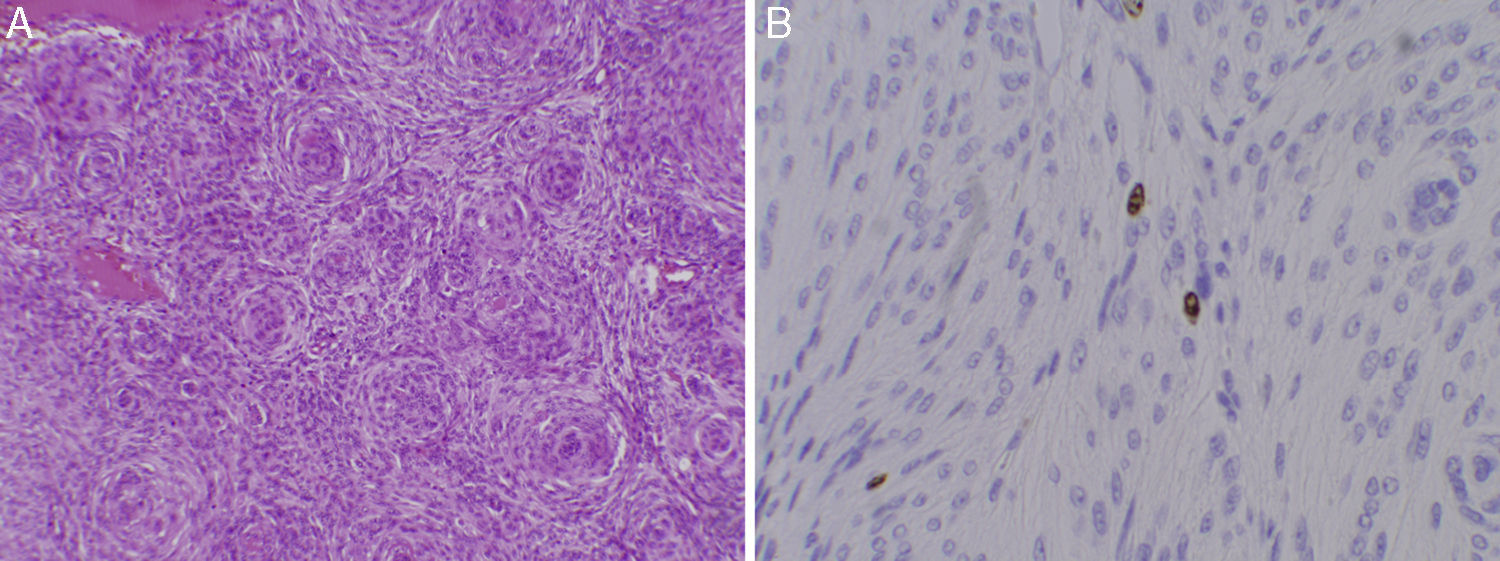
Los meningiomas intraóseos primarios son considerados meningiomas extradurales siempre que no tengan relación con la duramadre. La mayoría crecen de huesos del cráneo, pudiendo ser osteoblásticos u osteolíticos. Estos últimos son los más raros, habiendo muy pocos casos descritos en la literatura. Con mayor frecuencia tienen signos de malignidad, por lo que es importante el diagnóstico histológico precoz de una lesión osteolítica craneal para su correcto tratamiento. El tratamiento debe ser la cirugía, con resección completa siempre que se pueda. Presentamos el caso de un gran meningioma intraóseo primario osteolítico del hueso occipital tratado quirúrgicamente mediante craniectomía y sin signos de recidiva a los 5 años de seguimiento.
Primary intraosseous meningiomas are considered extradural meningiomas when no dural attachment is present. Most of them arise from the cranial bones and can present either as an osteoblastic or an osteolytic lesion. Osteolytic intraosseous meningiomas are the rarest and very few cases have been reported. Given that many of these may develop signs of malignancy, early histological confirmation is important in order to ensure appropriate treatment. The recommended therapy is surgery, with complete resection whenever possible. We present the case of a large primary intraosseous osteolytic meningioma within the occipital bone, which was completely excised five years ago, currently presenting no signs of recurrence.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora