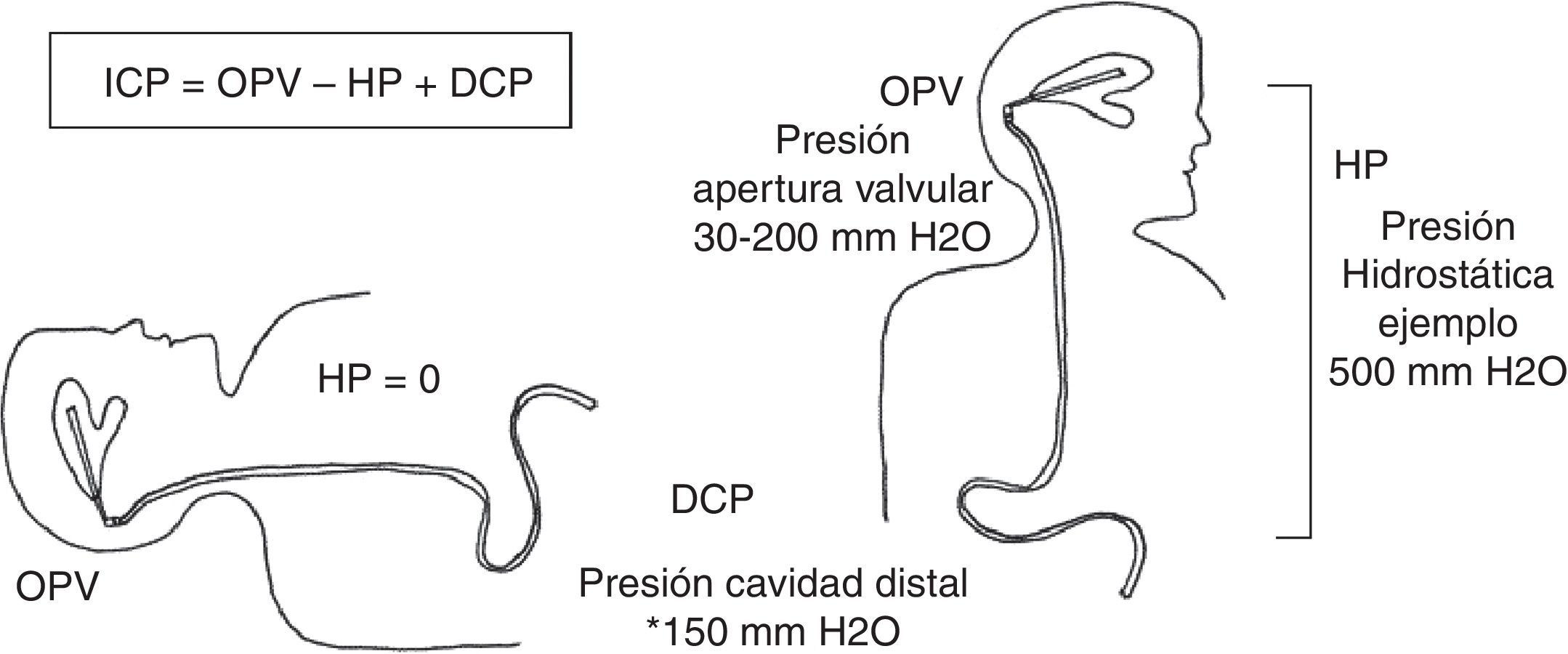
La hidrocefalia crónica del adulto (HCA) se maneja habitualmente mediante derivación de líquido cefalorraquídeo. La presión hidrostática (variable que depende de la estatura) se considera clave en el funcionamiento del sistema derivativo; no obstante, no disponemos de demostración empírica en la literatura. El objetivo de este trabajo es estudiar la influencia de la estatura como elemento modificador de la presión hidrostática en un sistema derivativo.
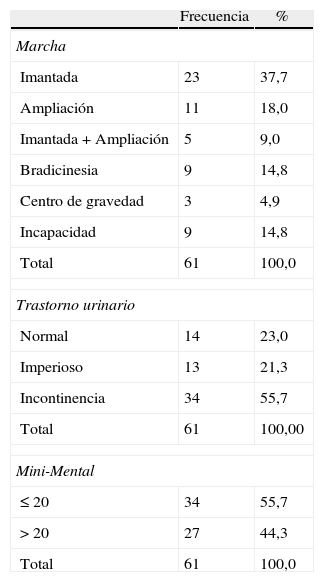
Material y métodoPresentamos una serie prospectiva de 61 pacientes con criterios diagnósticos de HCA idiopática. En todos los casos fue utilizado un mismo sistema derivativo ventriculoperitoneal (presión apertura valvular: 100mmH2O). Se registraron variables antropométricas, clínicas, radiológicas, presión intracraneal, test de infusión, respuesta a la derivación y complicaciones posquirúrgicas.
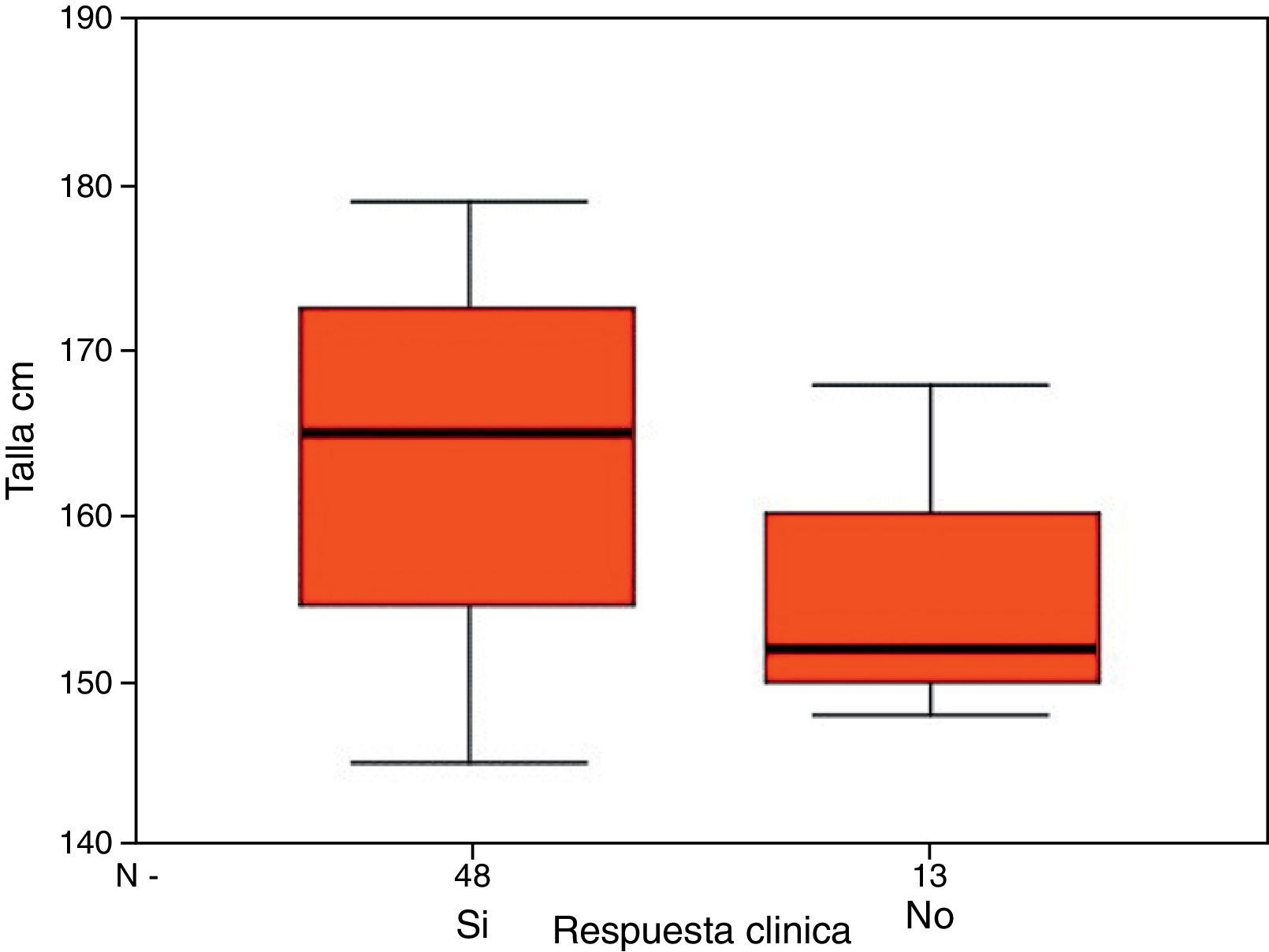
ResultadosEl 78,7% de los pacientes de la serie presentaron una respuesta clínica favorable tras la derivación. El grupo de pacientes con respuesta positiva presentaba una estatura significativamente mayor (p=0,005) que el grupo sin respuesta (mediana 165cm versus 152cm). También se apreció una correlación significativa entre estatura y disminución del tamaño ventricular.
ConclusionesEn nuestra serie, la presión de apertura valvular permanece constante (100mmHg), y con ello podemos centrarnos en el efecto de la presión hidrostática (estatura) en el sistema derivativo. Hemos obtenido un valor pronóstico positivo para los pacientes más altos, probablemente porque la presión de apertura valvular utilizada es la más adecuada para ellos.
Los actuales sistemas derivativos con dispositivo gravitacional también recomiendan contemplar la estatura al configurar el sistema. Nuestro trabajo aporta evidencia empírica a este razonamiento.
Normal pressure hydrocephalus (NPH) is a clinical entity frequently managed by means of a cerebrospinal fluid shunt. Hydrodynamic hypotheses consider hydrostatic pressure (as well as height) a very important variable for shunt system function. However, we did not find empirical studies supporting the influence of height on clinical response in the literature. Our objective was to study the prognostic value of height, as a variable related to hydrostatic pressure, when an identical shunt system is used.
Material and methodA prospective series of 61 idiopathic NPH cases was analyzed. All cases were shunted by means of a ventricle-peritoneal system with a 100mmH2O opening pressure valve. Anthropometric, clinical, radiological and pressure variables were registered, as well as delay for treatment, improvement and complications.
Results78.7% of cases improved after shunting. This group of patients was significantly taller (P=.005) than the group without response (median value 165cm versus 152cm). There was also a significant correlation between height and ventricular size decrease after the shunt.
ConclusionsIn our series opening valve pressure was a constant (100mmHg) and we could consequently focus on the effect of hydrostatic pressure (height). Moreover, we found a positive predictive value for taller patients, probably because we had selected an opening pressure especially suitable for them.
Current gravitational valve shunt systems also recommend considering patient height when customising the system. Our study empirically supports this idea.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora