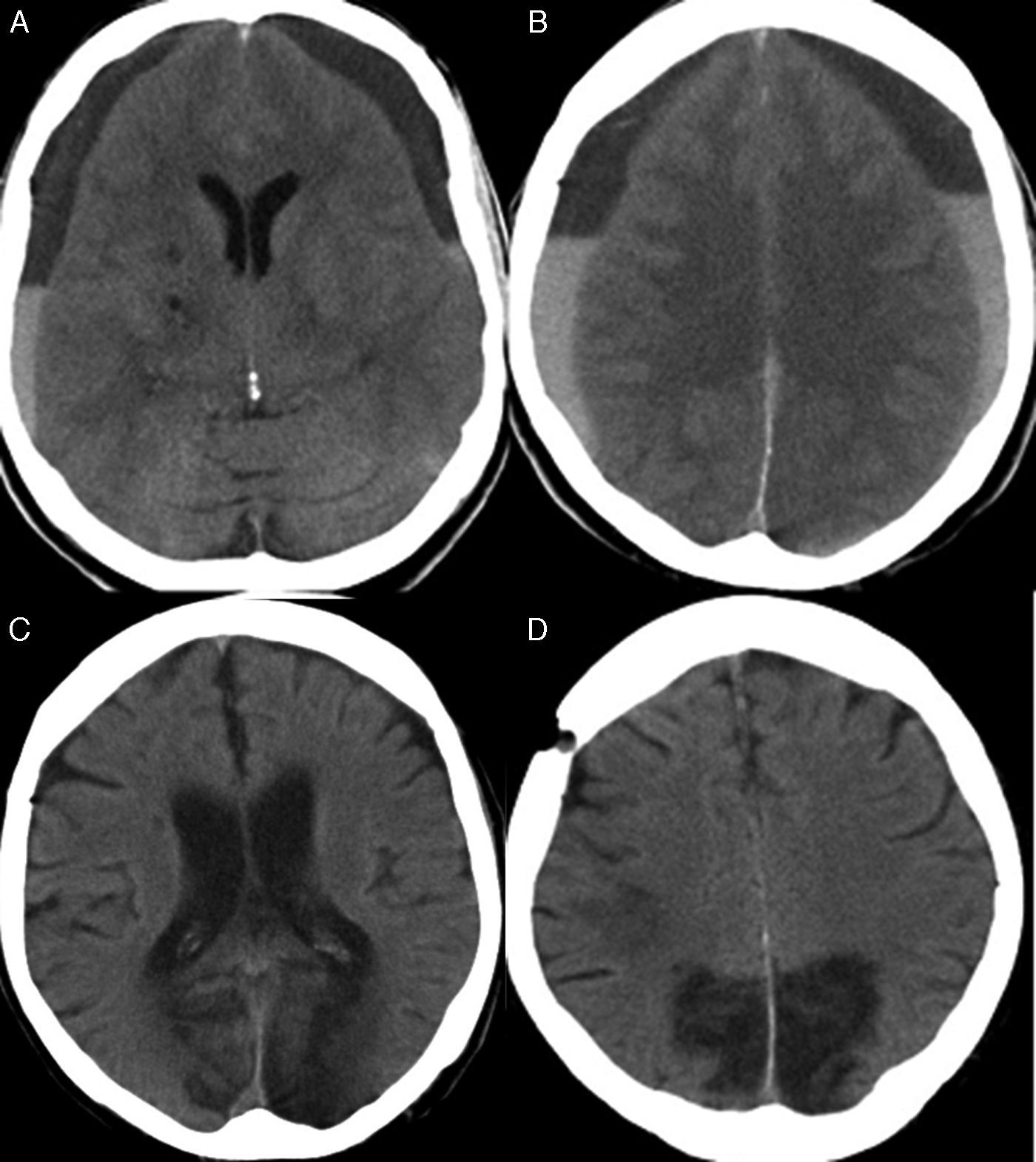
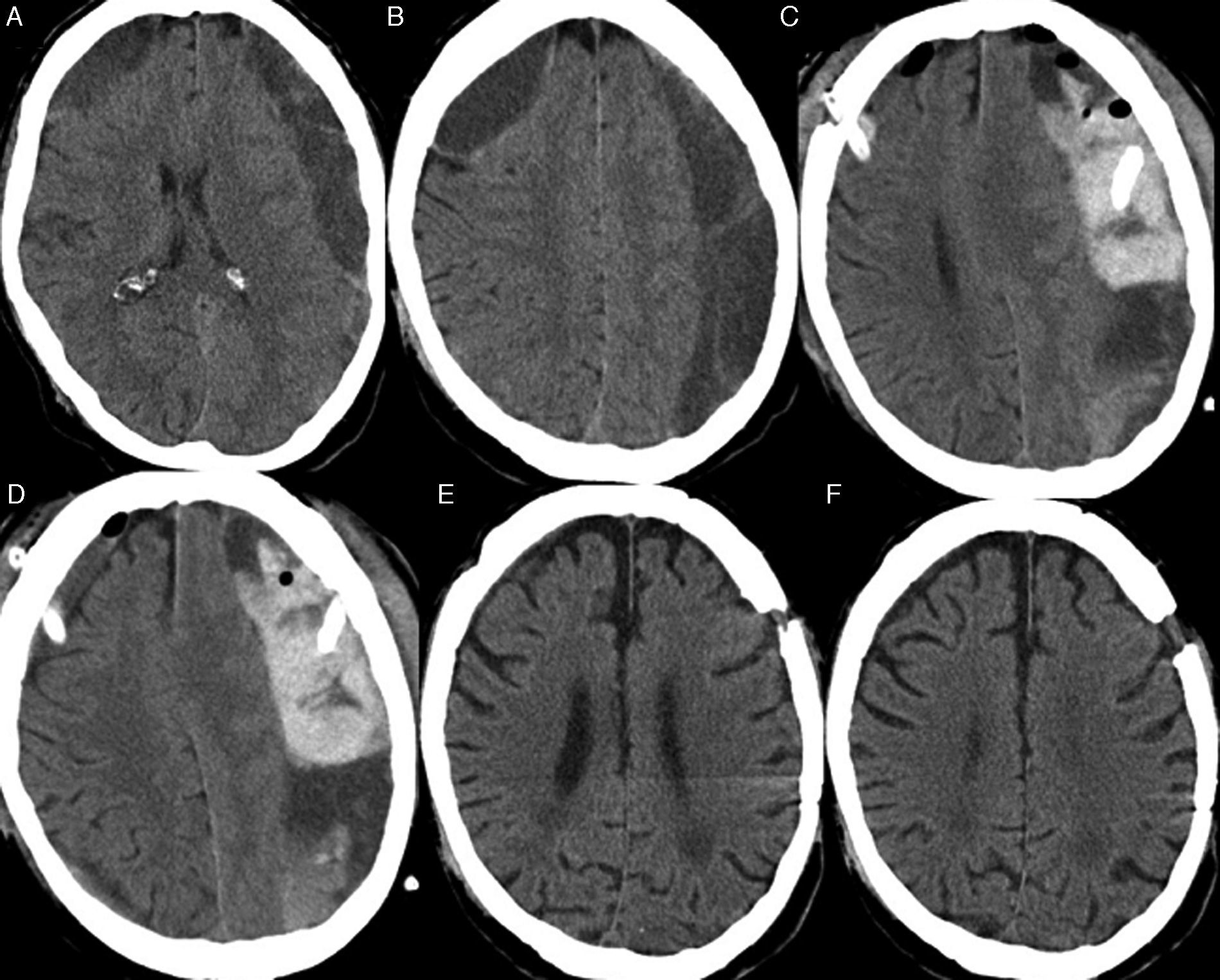
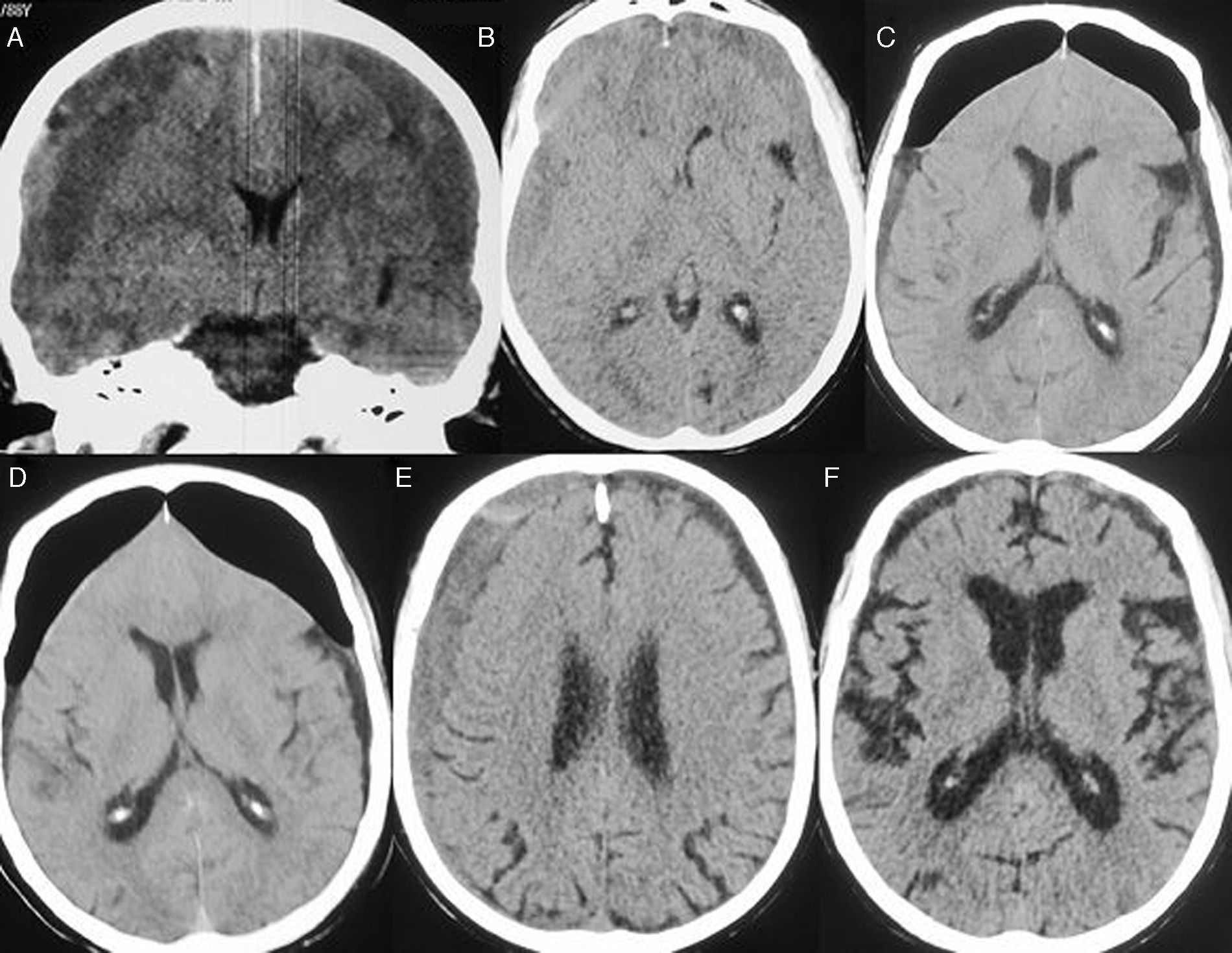
Analizar las características clínicas, los factores de recidiva y el resultado quirúrgico de un grupo de pacientes con hematoma subdural crónico bilateral (HSCB) y compararlos con una serie de hematomas subdurales crónicos unilaterales (HSCU).
Pacientes y métodosEstudio retrospectivo que incluye a 1.523 pacientes, tratados quirúrgicamente durante un período de 30 años, de un hematoma subdural crónico. Los pacientes se dividieron en 2 grupos: el de estudio formado por 190 pacientes que presentaban un HSCB y el control formado por 1.333 pacientes que presentaban un HSCB.
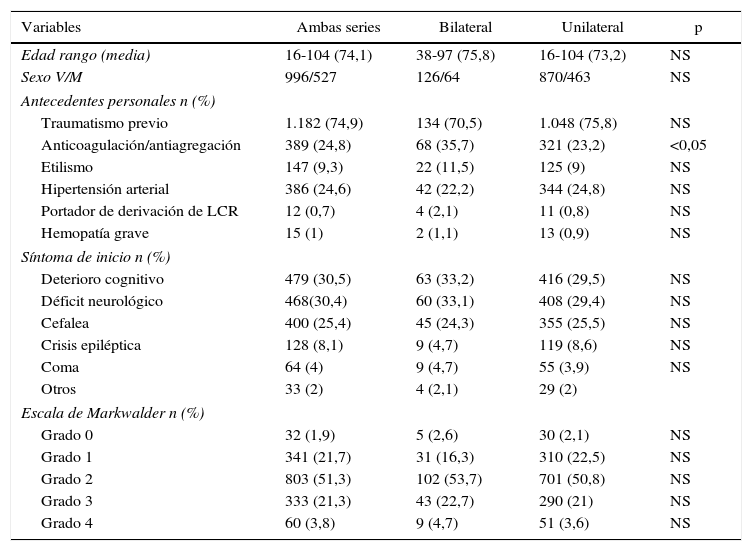
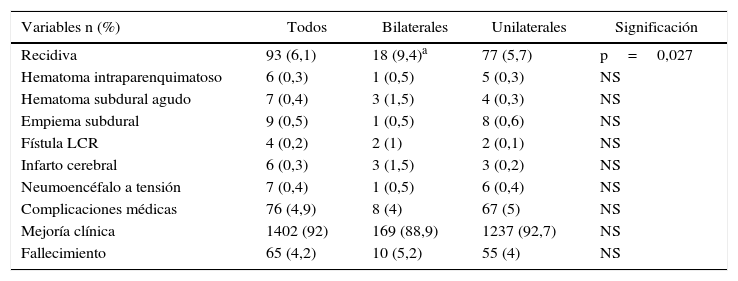
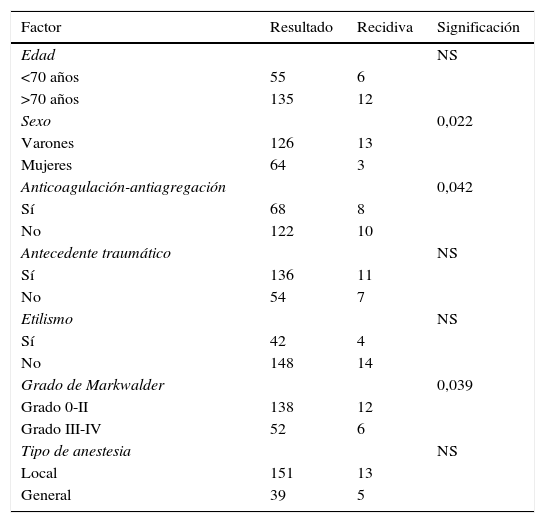
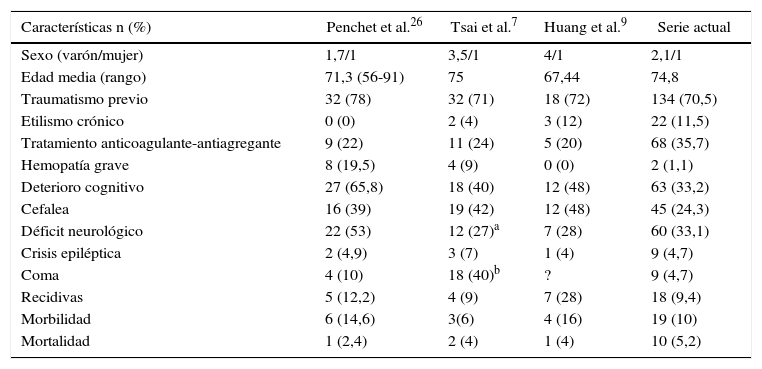
ResultadosLa serie de estudio está formada por 126 varones (66,3%) y 64 mujeres (33,7%) con una edad media de 74,8±10,2 años. En el grupo control hay 870 varones (65,2%) y 463 mujeres (34,8%) con una edad media de 73,2%±12,1. El síntoma de inicio más frecuente fue el deterioro cognitivo en 63 pacientes (33,2%) en los bilaterales y en 416 (29,5%) en los unilaterales. Se produjeron 18 casos de recidiva (9,4%) en los bilaterales y 77 (5,7%) en los unilaterales (p=0,027). La mortalidad fue de 10 casos (5,2%) en los bilaterales y de 55 (4%) en el grupo control. Se encontraron como factores significativos de recidiva: sexo masculino (p=0,022), la ingesta de fármacos anticoagulantes/antiagregantes (p=0,032) y la mala situación clínica al ingreso (p = 0,039).
ConclusionesEl HSCB afecta de manera importante a los varones y la forma de presentación más habitual es la cefalea. Los factores más importantes que influyen en las recidivas son el sexo masculino, la ingesta de fármacos anticoagulantes/antiagregantes y la peor situación clínica al ingreso. Los índices de recidiva fueron significativamente superiores a los unilaterales.
The aim of this study is to analyse the clinical findings and surgical results in a series of patients with bilateral chronic subdural haematoma (BCSDH), and compare the results with a series of patients treated for unilateral chronic subdural haematoma (UCSDH).
Patients and methodsA retrospective study was performed on 1523 patients diagnosed and surgically treated for chronic subdural haematoma over a period of 30 years. Patients were divided into 2 groups: The study group consisting of 190 patients operated on for a BCSDH and the control group consisting of patients operated on for an UCSDH (1333 cases).
ResultsThe patient series included 126 males (66.3%) and 64 females (33.7%), with a mean age at diagnosis of 74.8±10.2. The control group consisted of 870 males (65.2%) and 463 women (34.8%), with a mean age of 73.2±12.1. The most common presenting symptoms was cognitive impairment in 63 patients (33.2%) with BCSDH and 416 (29.5%) with UCSDH. Recurrence rates were 9.4% (18 patients) and 5.7% (77 patients) in unilateral and bilateral haematomas, respectively. The mortality was 10 patients (5.2%) with BCSDH and 55(4%) with UCSDH. Factors significantly related to recurrence in the univariate analysis were being male (P=.040), anticoagulant/antiplatelet therapy (P=.032), and poor neurological status at admission (P=.039).
ConclusionsThis study indicates that BCSDH is more frequent in males, and the most common presentation is headache. The most important factors influencing recurrences are being male, intake of anticoagulant-antiaggregant drugs, and worse clinical status at admission.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".