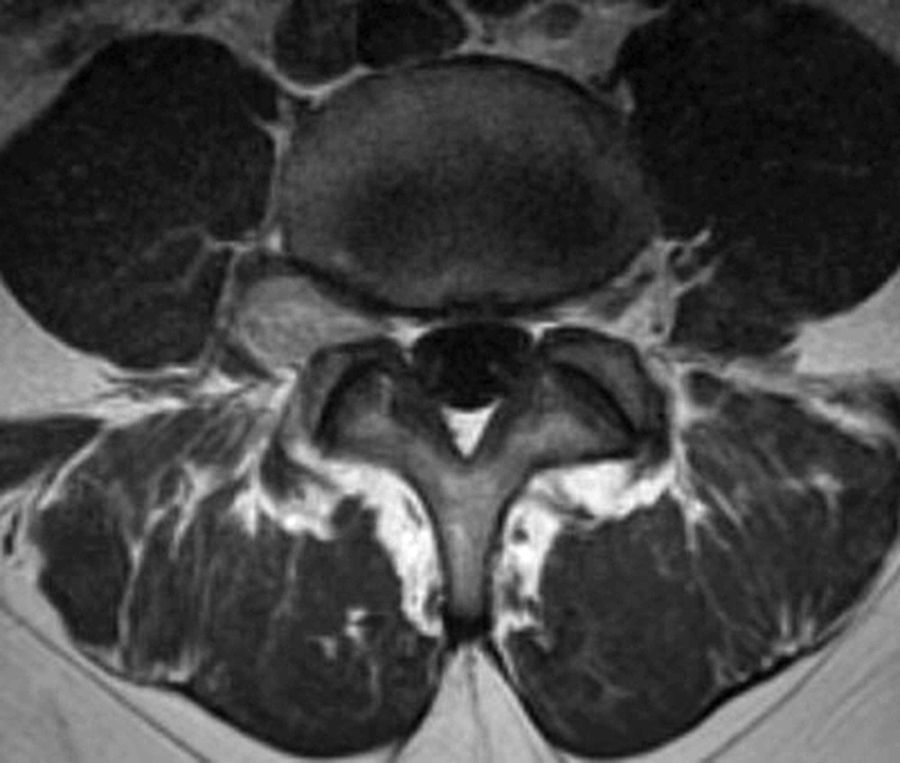
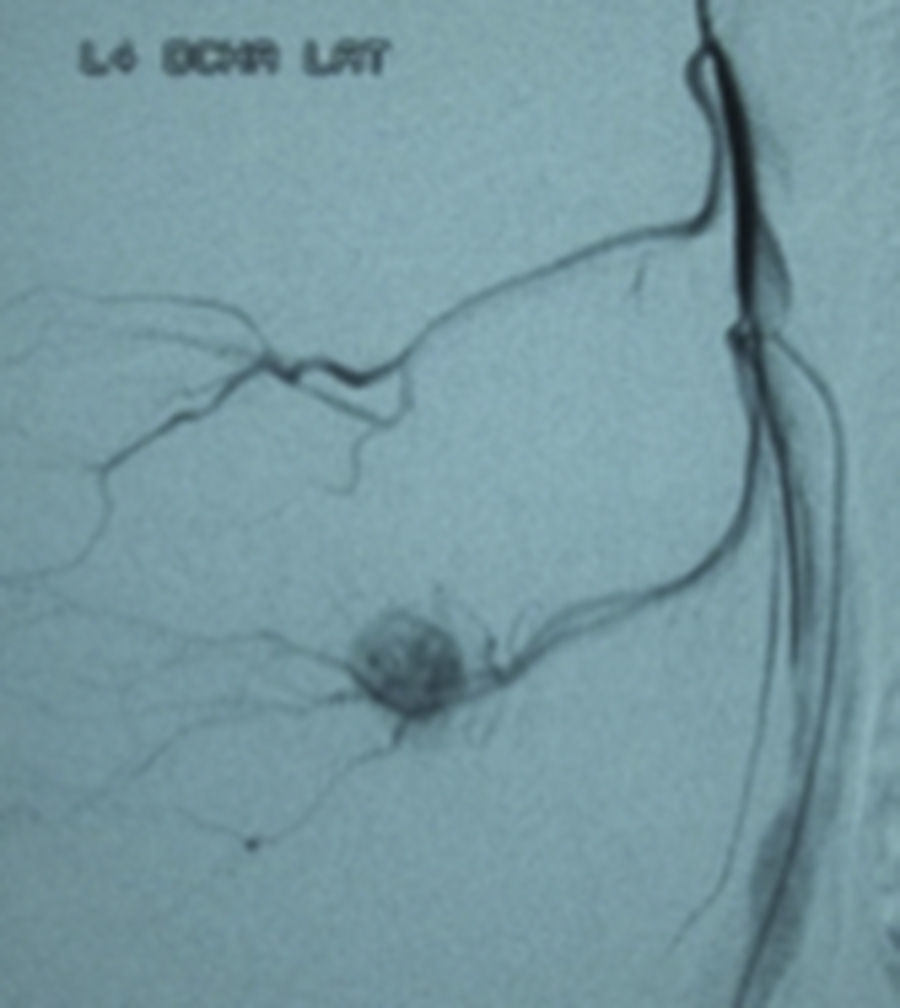
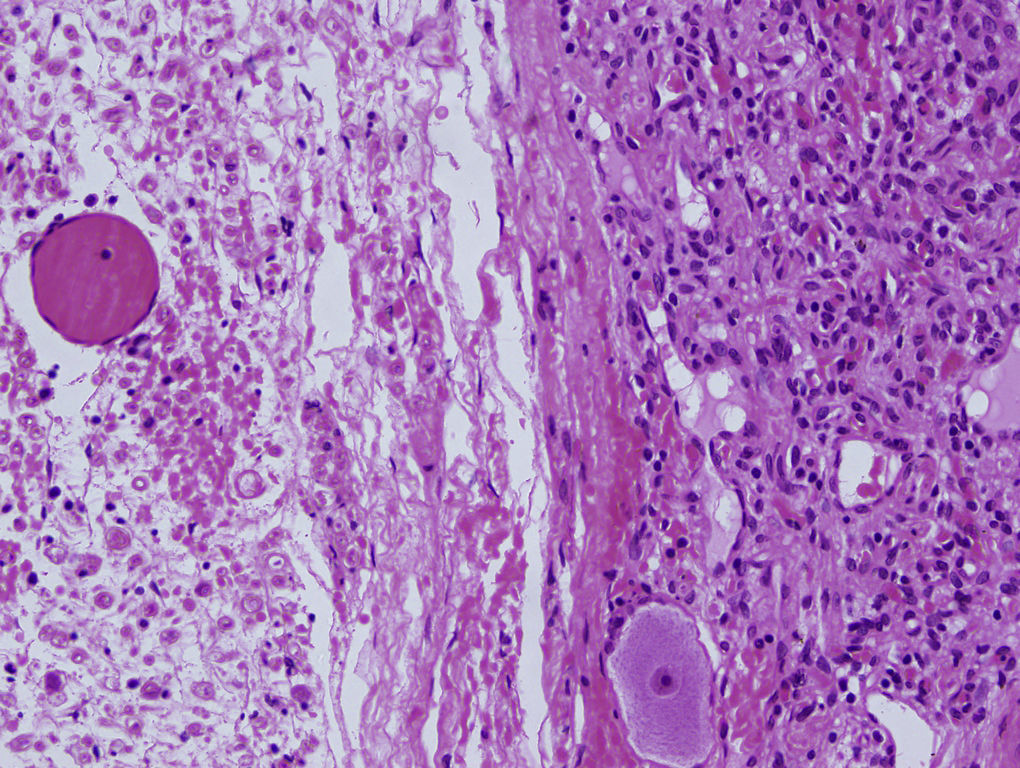
Los hemangioblastomas son tumores benignos, hipervasculares, cuya localización más frecuente es a nivel de la fosa posterior o la médula espinal. Los hemangioblastomas radiculares representan menos del 2% del total.
Presentamos el caso de un paciente con un cuadro de dolor radicular en el territorio de la raíz L4 derecha a consecuencia de un hemangioblastoma radicular dependiente de dicha raíz.
El diagnóstico primario de esta patología suele ser erróneo, sospechándose esta entidad únicamente durante el acto quirúrgico. Dada la gran vascularización que presentan, es aconsejable intentar una embolización prequirúrgica para disminuir así el sangrado intraoperatorio y evitar lesiones en raíces elocuentes.
En nuestro caso, tras la devascularización del tumor y bajo control neurofisiológico, se consiguió una extirpación completa de la lesión sin evidenciarse déficit neurológico posterior.
Hemangioblastomas are benign hypervascular tumours, which are frequently located at the posterior fossa or the spinal cord. Nerve root hemangioblastomas account for less than 2% of total cases. Sometimes the initial diagnosis can be inaccurate and the final diagnosis is not reached until the surgical procedure is performed. Given the high vascularisation of this particular kind of tumour, preoperative embolisation of the tumour is recommended to reduce surgical bleeding and minimise the risk of injuries to motor nerve roots.
In this particular case, the patient presented with radicular pain in the right L4 nerve root territory originated by a radicular extraforaminal hemangioblastoma. After tumour devascularization and under neurophysiological control, total excision of lesion was achieved without posterior neurological deficit.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora