La ventriculostomía premamilar endoscópica (VPME) en edad pediátrica tiene tasas de éxito publicadas variables, que hacen controvertida su recomendación. Factores como la falta de consenso en la definición de éxito de la VPME, la etiología de la hidrocefalia o la edad del paciente podrían influir en el resultado del procedimiento.
El objetivo del trabajo consiste en el análisis de una serie propia y el estudio de los factores relacionados con el éxito de la VPME.
Estudio retrospectivo de 45 pacientes tratados entre 2003 y 2009 mediante VPME en nuestro hospital infantil. Se definió éxito de VPME como mejoría o estabilidad clínica acompañada de al menos un parámetro radiológico indicativo de buen pronóstico y se analizó la relación de la edad, la etiología de la hidrocefalia, la existencia o no de shunt previo y el tipo de procedimiento endoscópico con el pronóstico de la VPME.
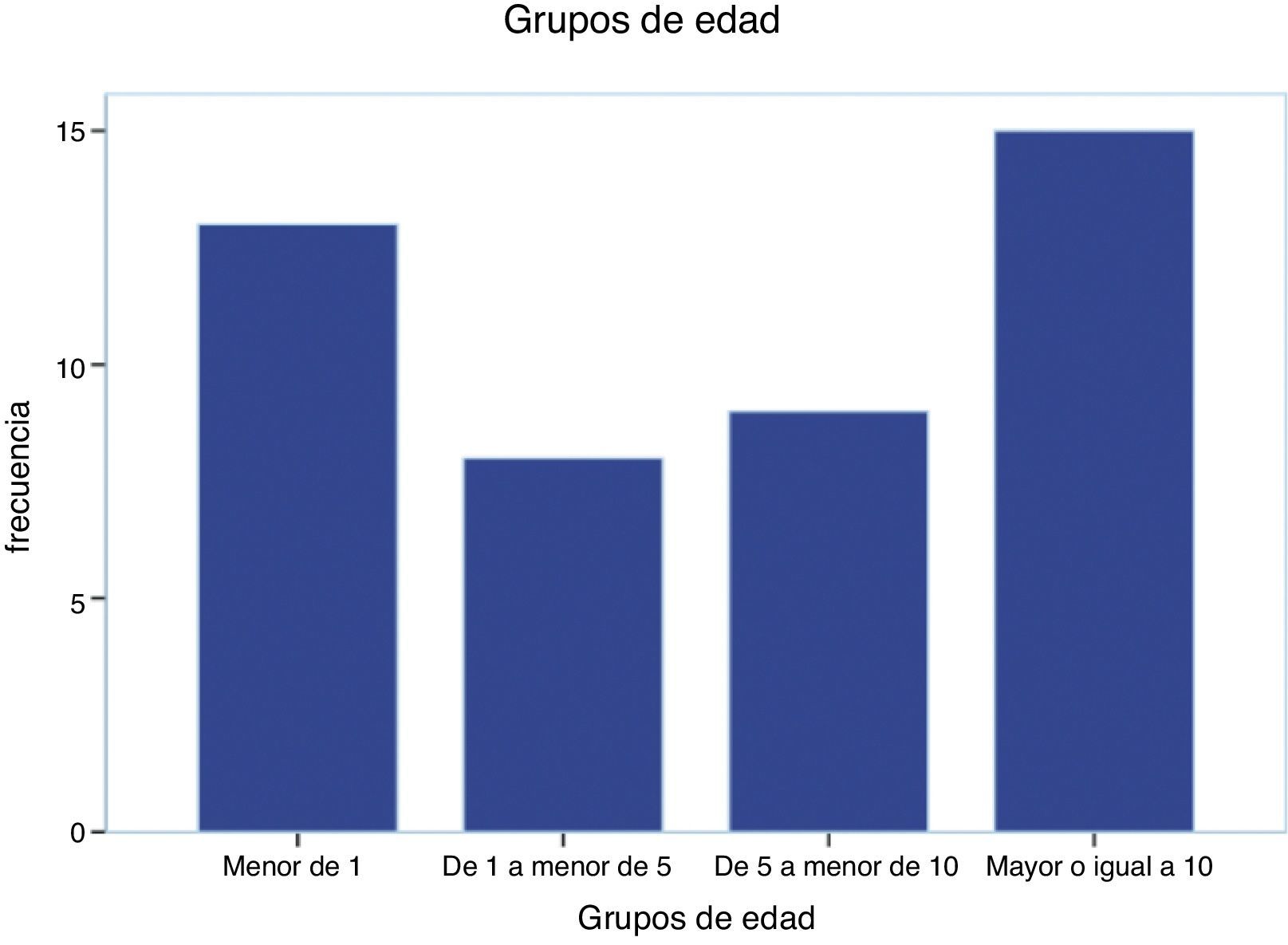
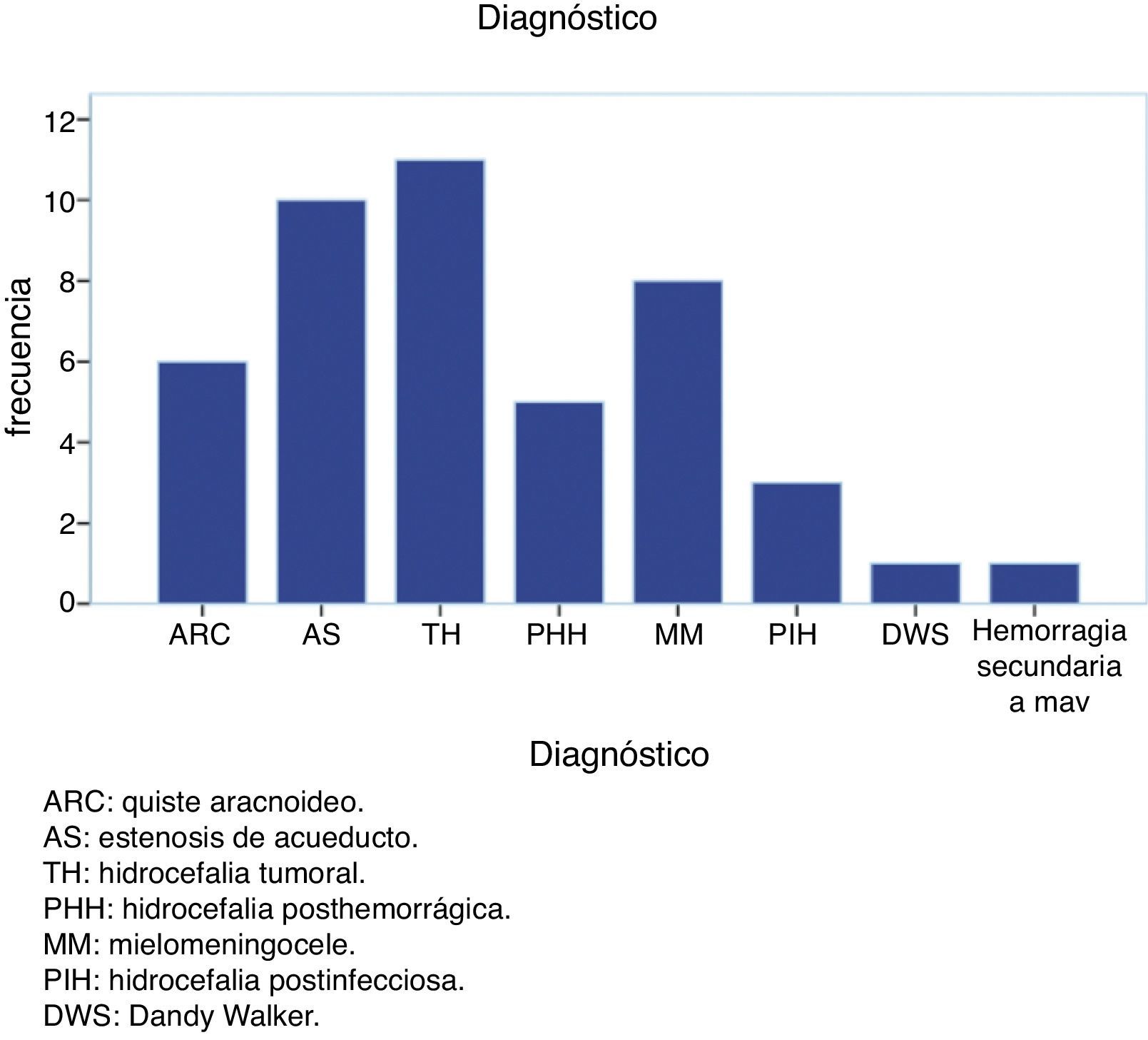
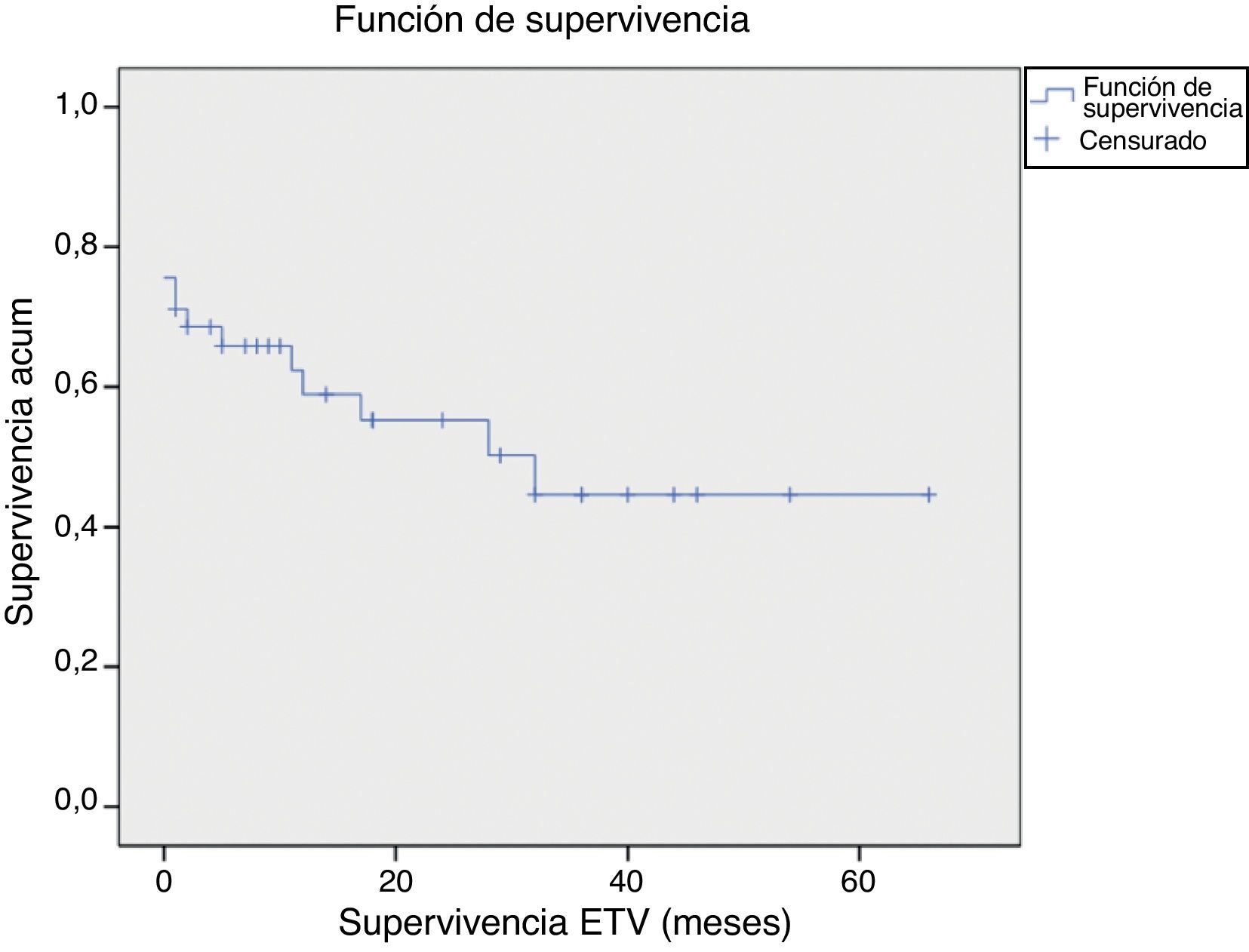
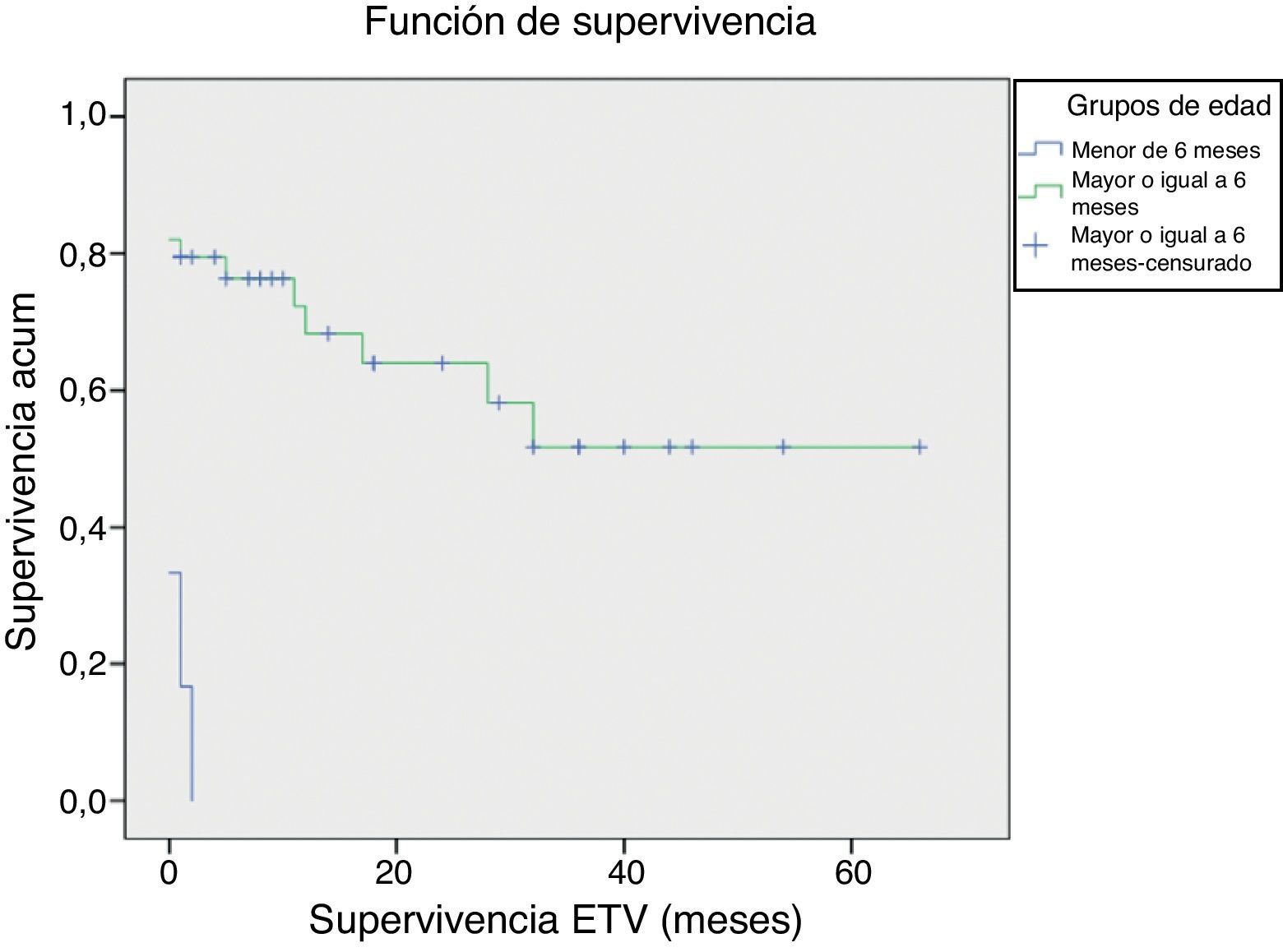
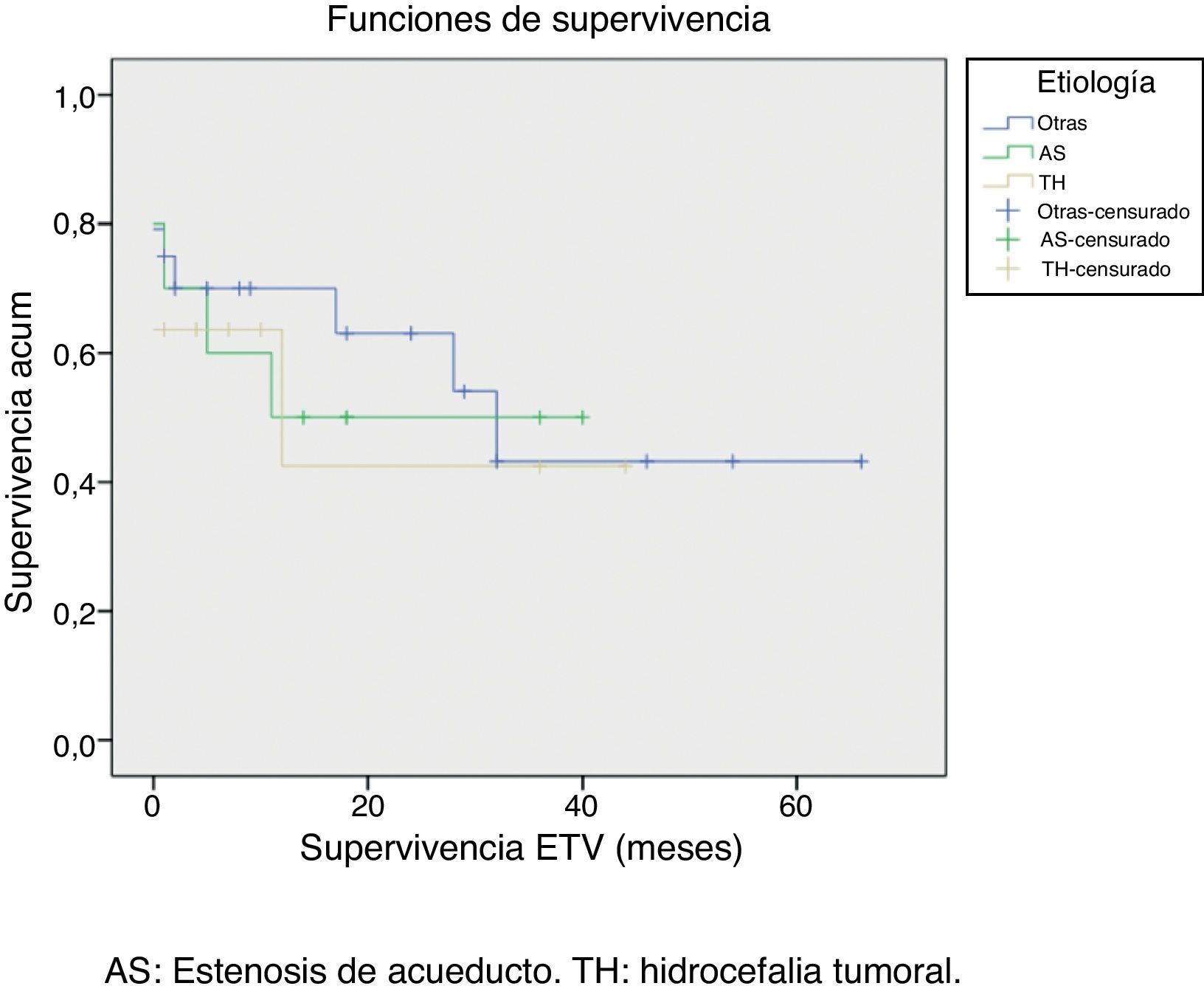
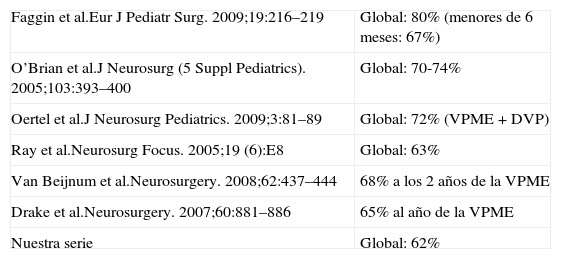
Un 29% de los pacientes eran menores de un año. Las causas más frecuentes de hidrocefalia fueron: tumores, estenosis de acueducto y mielomeningocele. El éxito de la VPME se obtuvo en un 69% de casos, con un seguimiento medio de 26 meses y una supervivencia media de la VPME de 14 meses. Se obtuvieron diferencias significativas en el éxito de la VPME según la edad del paciente fuera superior o inferior a 6 meses.
La tasa de éxito de la VPME en nuestro medio la hacen recomendable para el tratamiento de la hidrocefalia en edad pediátrica. La VPME es más efectiva en pacientes de edad mayor o igual a 6 meses.
Endoscopic third ventriculostomy (ETV) for paediatric patients has different success rates between the published series, making its recommendation controversial. Different definitions of ETV success, hydrocephalus aetiology or patient age at diagnosis may influence the outcome of the ETV procedure.
The aim of this work was to analyse our clinical series and to examine the influence of different factors on ETV outcome.
This was a retrospective study of 45 patients who had undergone ETV at our Paediatric Hospital between 2003 and 2009. Successful outcome was defined as a combination of features including clinical improvement or stability, with at least 1 positive radiological parameter. The influence of age, hydrocephalus aetiology, existence or not of previous shunt and the type of endoscopic procedure were analysed in relation to ETV outcome.
Up to 29% of patients were younger than 1 year. The most frequent causes of hydrocephalus were: brain tumour, aqueductal stenosis and myelomeningocele. The overall success rate was 69%, with a mean follow-up period of 26 months and mean ETV survival of 14 months. We obtained statistically significant differences in ETV success between patients aged over and under 6 moths.
Our ETV success rate can be considered safe and effective for the treatment of paediatric hydrocephalus. To our knowledge, ETV is most effective in patients aged 6 months and over.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".