En los últimos años la radiocirugía (RC) se ha postulado como una buena alternativa terapéutica, por lo general de segunda línea, en el manejo de los adenomas hipofisarios productores de ACTH. Se realiza un estudio retrospectivo para evaluar la eficacia y la seguridad de dicho tratamiento en estos pacientes.
Material y métodosSe recogieron datos de los pacientes tratados mediante RC por adenoma hipofisario productor de ACTH entre 1996 y 2008, con al menos un año de seguimiento, analizando la tasa de normalización hormonal y mejoría clínica (estigmas del síndrome de Cushing, hipertensión arterial), así como la aparición de efectos adversos y de recidiva. Se consideró normalización hormonal —y por tanto curación— como una tasa normal de cortisol libre urinario (CLU) en 24h (<100μg/día).
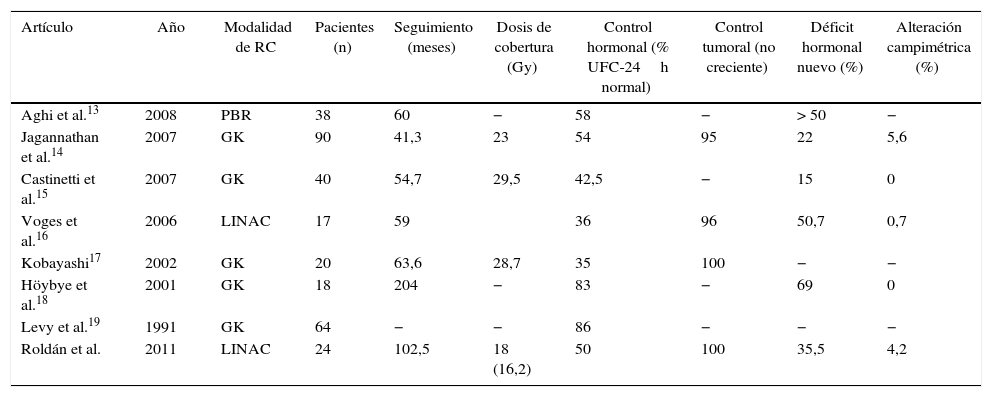
ResultadosTreinta pacientes fueron tratados, de los que 24 entraron en el estudio. Todos ellos tenían cifras elevadas de CLU previamente al tratamiento con RC. La curación se consiguió en 12 (50%), en un promedio de 28meses, y en otros 3 pacientes se normalizaron las cifras de CLU con tratamiento con ketoconazol posterior. En todos mejoraron los estigmas de Cushing, y en 13 (de 14) mejoró la HTA. No se evidenció ningún caso de recidiva una vez instaurada la curación. Entre las complicaciones destacan 9 déficits hormonales nuevos (siendo el más frecuente el hipotiroidismo), una radionecrosis y un empeoramiento de la campimetría previa. No se encontró ningún caso de tumor radioinducido.
ConclusionesLa RC es un tratamiento efectivo para aquellos pacientes con adenoma productor de ACTH en que la cirugía ha fallado o que no son candidatos a la misma, consiguiéndose buenas tasas de normalización hormonal y de control clínico de la enfermedad, con un bajo porcentaje de efectos adversos.
In the past few years, stereotactic radiosurgery (SRS) has been suggested as a good alternative, second line therapy for the management of patients with ACTH-secreting pituitary adenomas. A retrospective study has been conducted in order to evaluate the efficacy and safety of this treatment in these patients.
Material and methodsData were collected on all patients treated with SRS for an ACTH-secreting pituitary adenoma between 1996 and 2008, and with at least one year of follow-up. An analysis was carried out by analysing the return to normal of the hormone levels and clinical improvement rates (including Cushing signs, arterial hypertension), as well as adverse effects, and disease relapse. A return to normal of the 24hour urinary free cortisol (24-UFC) levels (<100μg/day) without any ACTH-secretion suppressor drug treatment, was considered as cure or improvement.
ResultsA total of 30 patients were treated with SRS, of which 24 were included in the analysis. They all had high 24-UFC levels before the treatment. Cure was achieved in 12 (50%) in a mean of 28months, and in other 3 patients 24-UFC levels returned to normal with treatment with ketoconazole after the SRS. Cushing signs improved in all cases, as well as arterial hypertension in 13 out of 14 cases. There were relapses after cure consolidation. As far as adverse effects, it should be mentioned that there were 9 cases of new pituitary hormonal dysfunction (the most frequent being hypothyroidism), one radionecrosis, and one case of visual field defect impairment. Radiation-related neoplasm was not detected in any of the cases.
ConclusionsSRS is an effective treatment for those patients with ACTH-secreting pituitary adenoma in whom surgery has failed, or in those that are not good candidates for it. It showed good rates of hormone levels returning to normal, as well as clinical disease control and a low level of adverse effects.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora