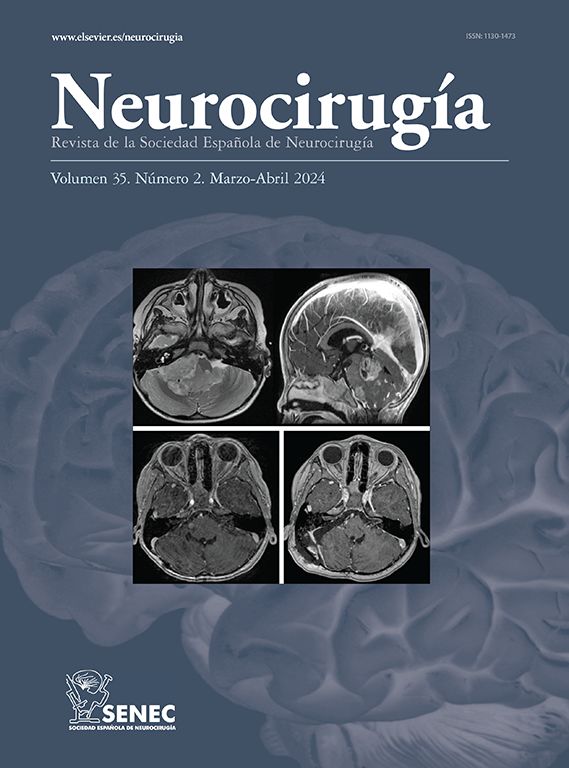
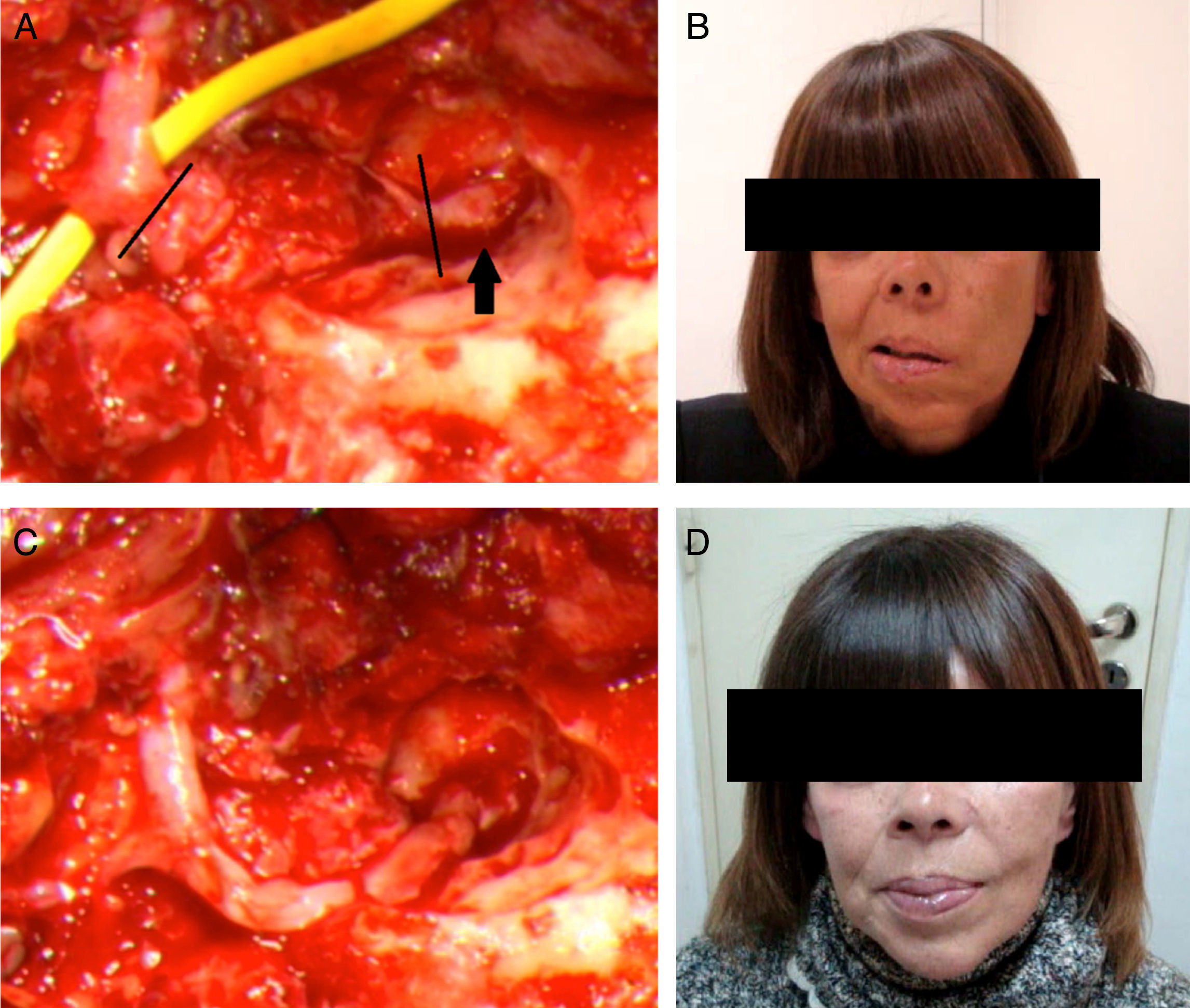
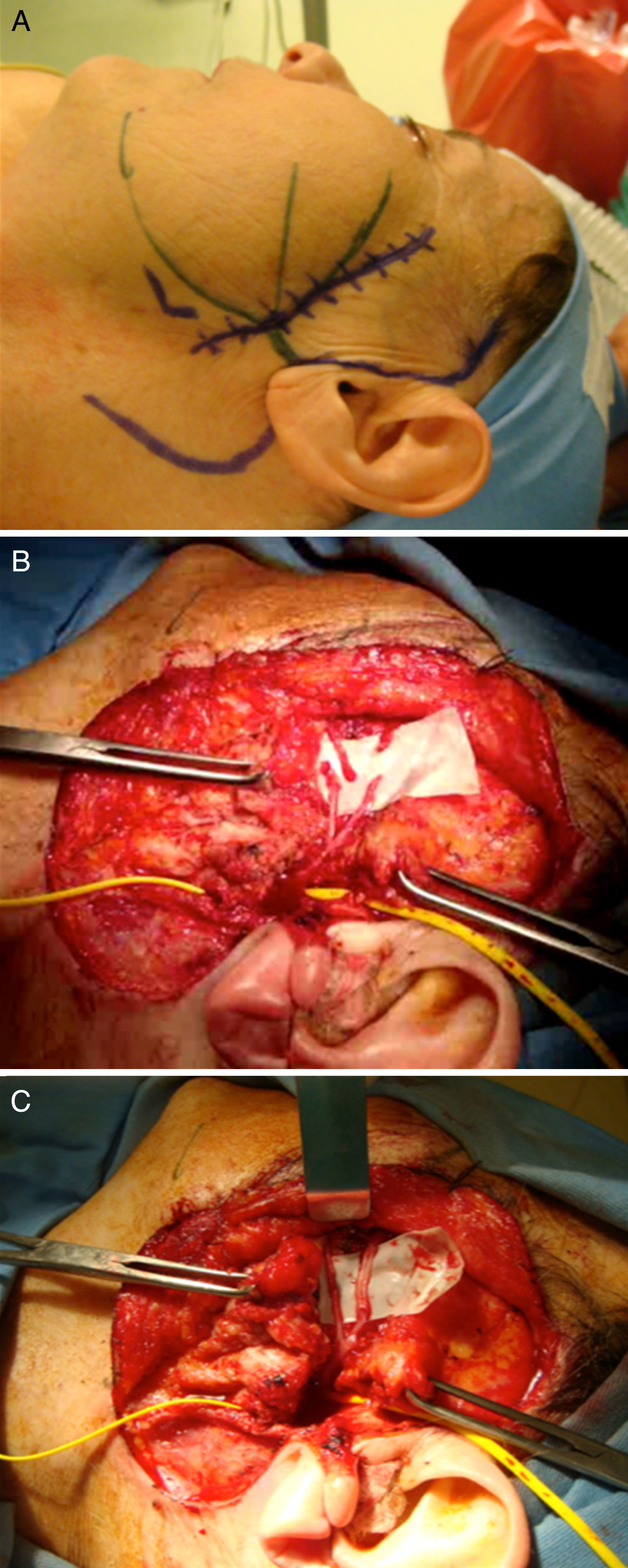
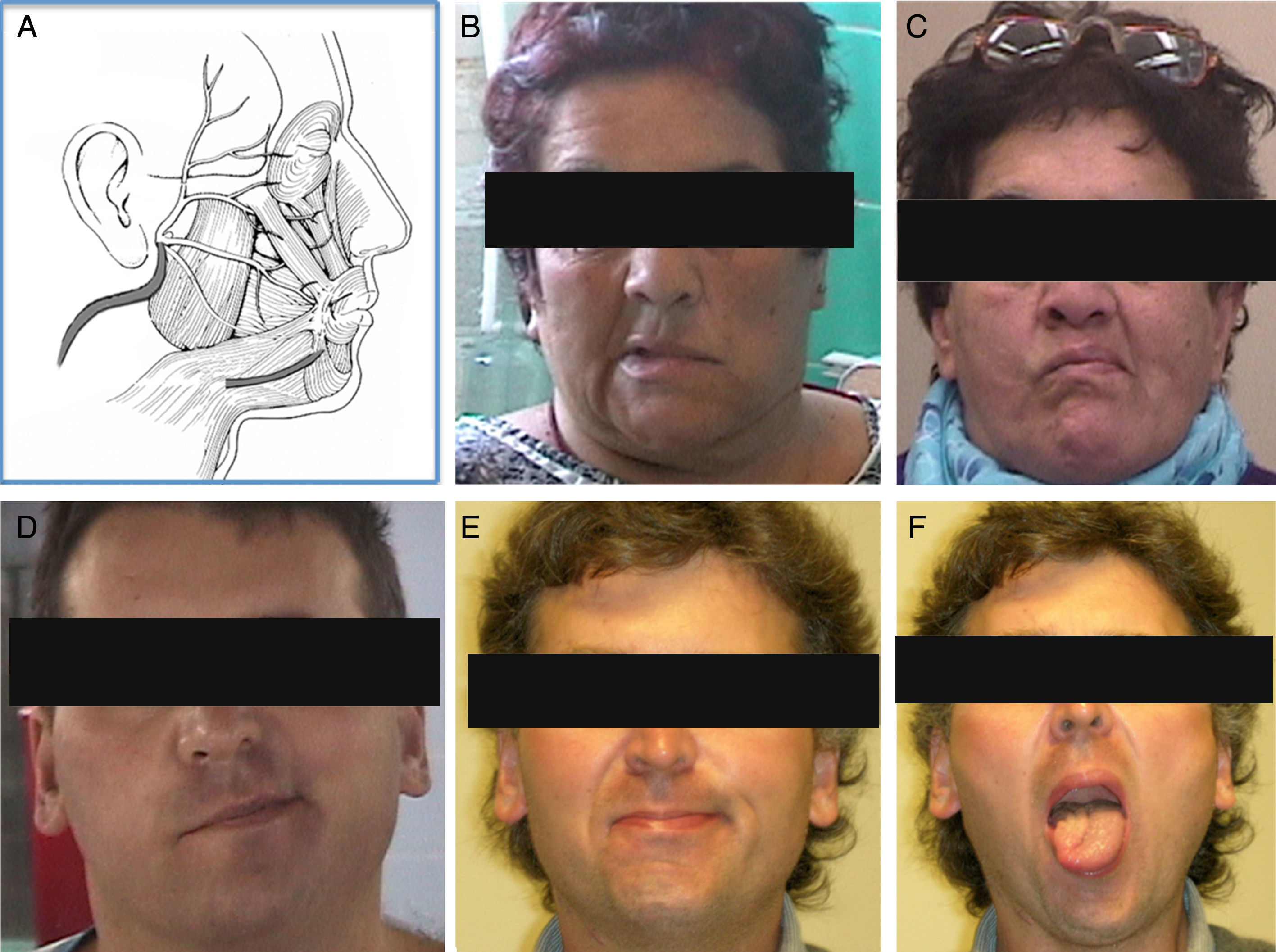
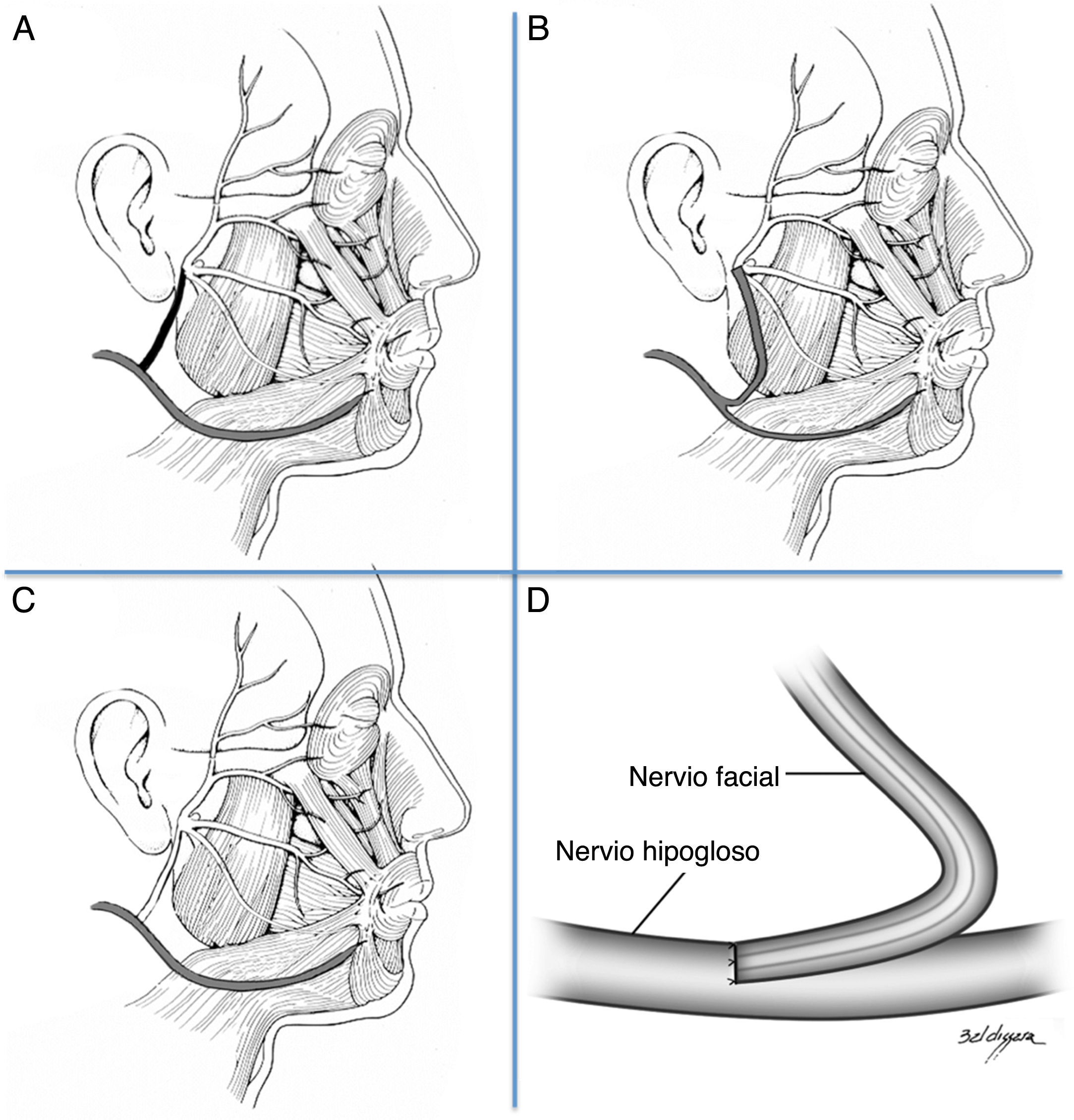
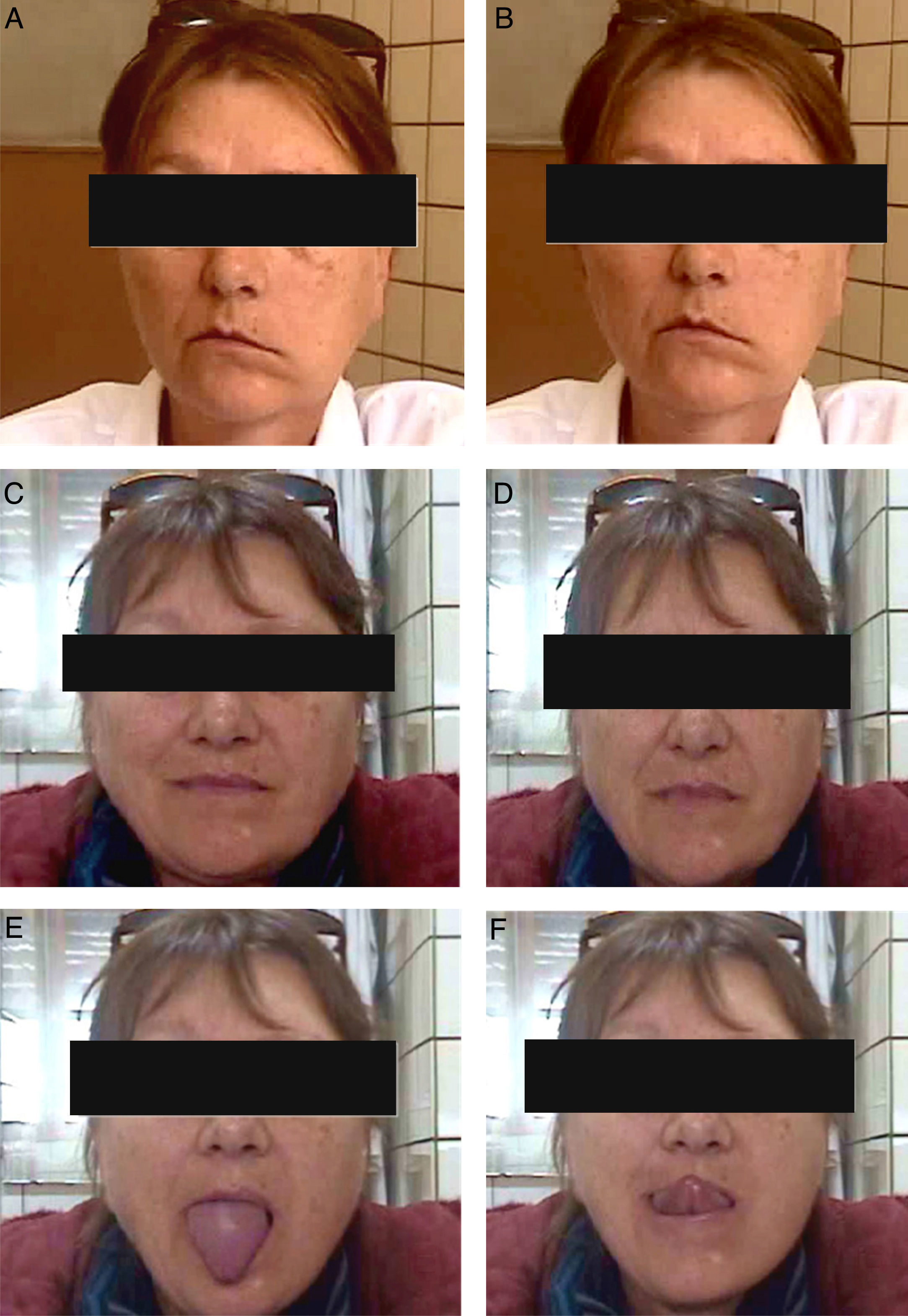
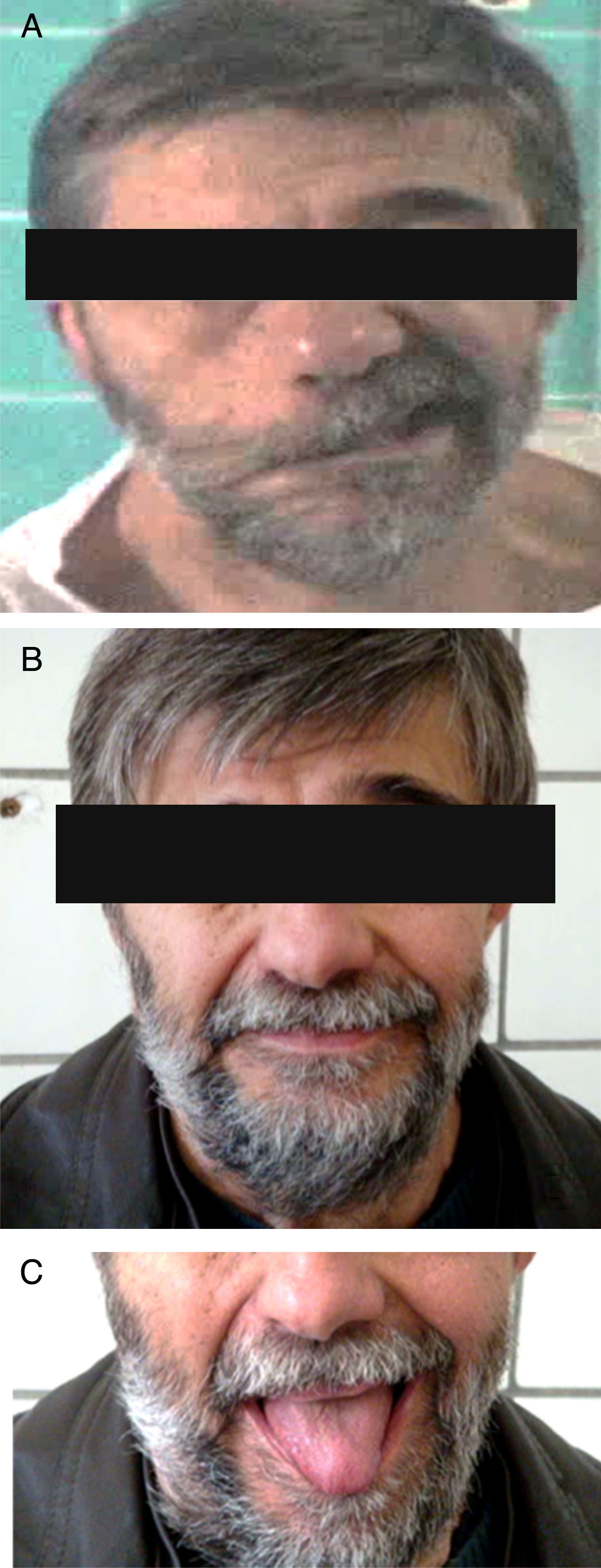
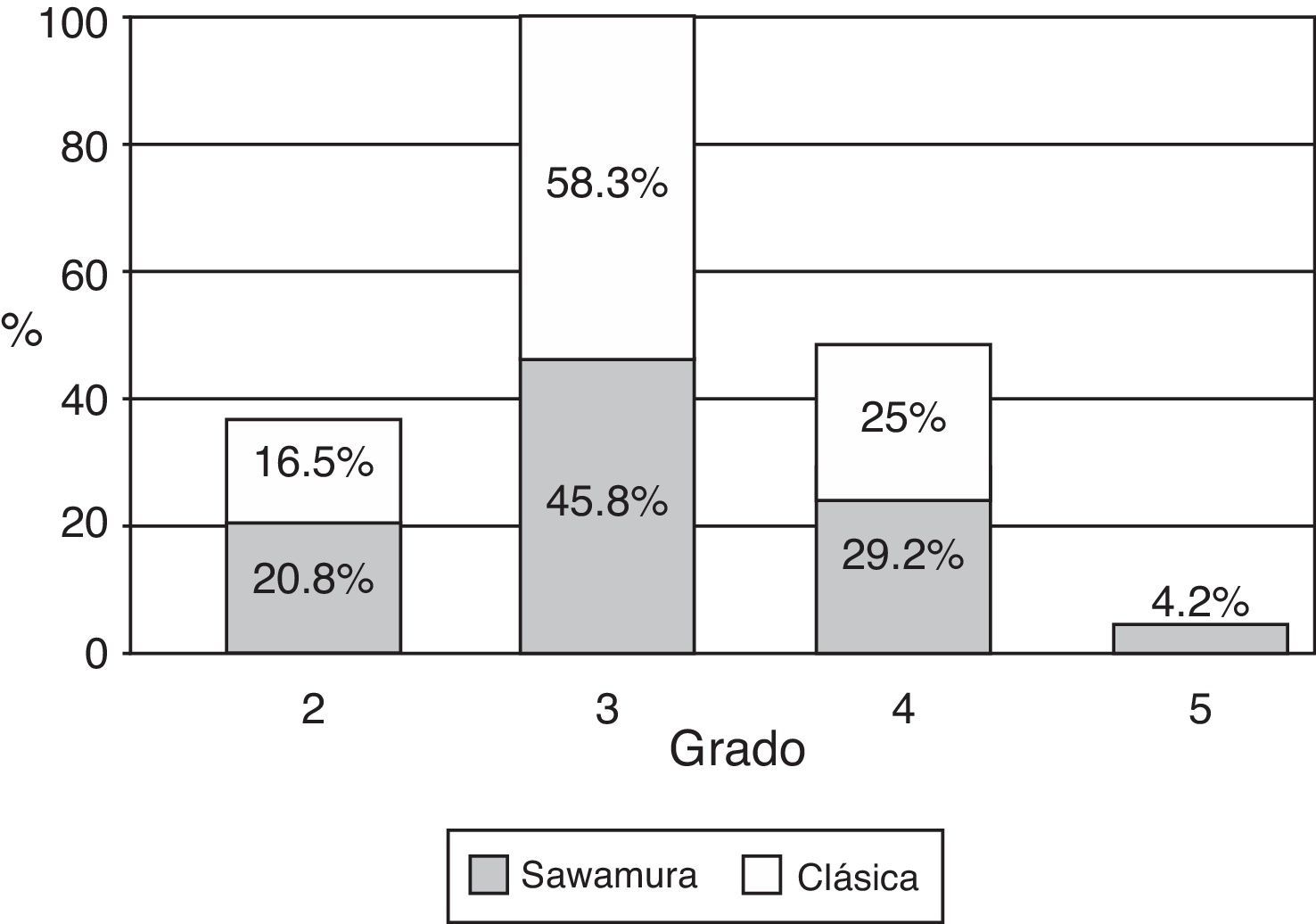
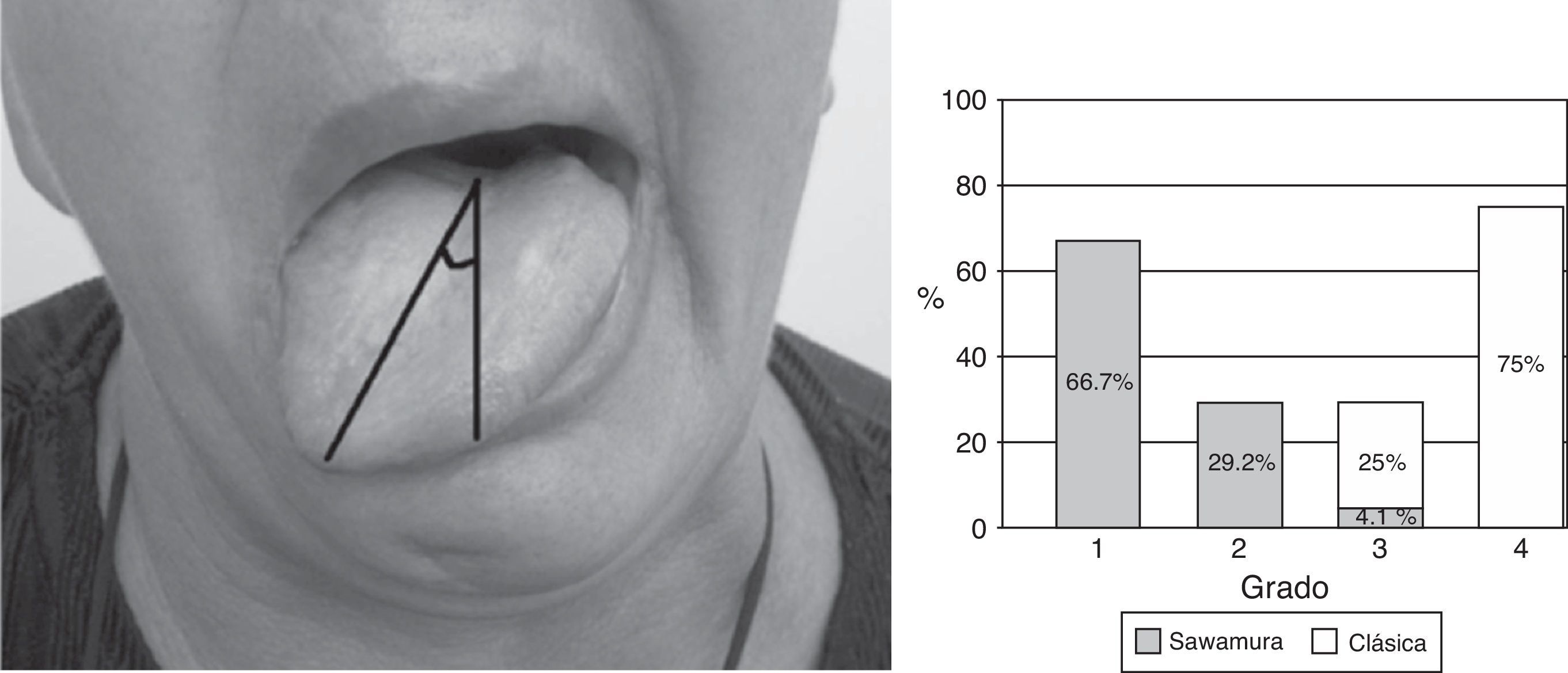
La parálisis facial es una afección relativamente común que en la mayor parte de los casos se recuperan espontáneamente. Sin embargo, cada año se presentan 127.000 nuevos casos de parálisis faciales irreversibles. Esta patología produce consecuencias devastadoras estéticas, funcionales y psicológicas en los pacientes que la padecen. Se han descrito diversas técnicas reconstructivas al respecto, no existiendo consenso en cuanto a su utilización. Si bien los resultados que dichas técnicas ofrecen no son perfectos, muchos de ellos otorgan un muy buen resultado estético y funcional, favoreciendo la reinserción psicológica, social y laboral del paciente. El objetivo de este artículo es describir las indicaciones en las que se emplea cada técnica, sus resultados y el momento ideal en que cada una de ellas debe ser aplicada.
Facial palsy is a relatively common condition, from which most cases recover spontaneously. However, each year, there are 127,000 new cases of irreversible facial paralysis. This condition causes aesthetic, functional and psychologically devastating effects in the patients who suffer it. Various reconstructive techniques have been described, but there is no consensus regarding their indication. While these techniques provide results that are not perfect, many of them give a very good aesthetic and functional result, promoting the psychological, social and labour reintegration of these patients. The aim of this article is to describe the indications for which each technique is used, their results and the ideal time when each one should be applied.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora