El objetivo de este estudio fue evaluar las variables que condicionan el rendimiento diagnóstico de la BSTsm y las complicaciones de esta técnica.
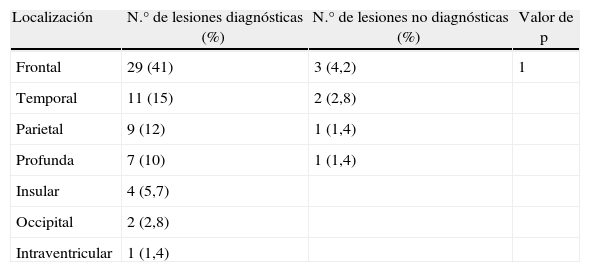
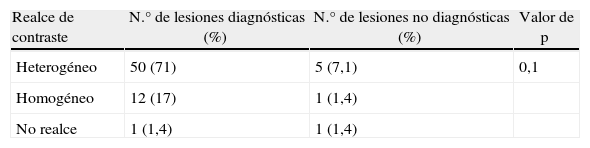
Material y métodoEstudio retrospectivo de las BSTsm realizadas entre julio del 2008 y diciembre de 2011 en el Hospital Universitario Donostia. En el que estudiamos las variables tamaño, distancia al córtex, captación de contraste y localización.
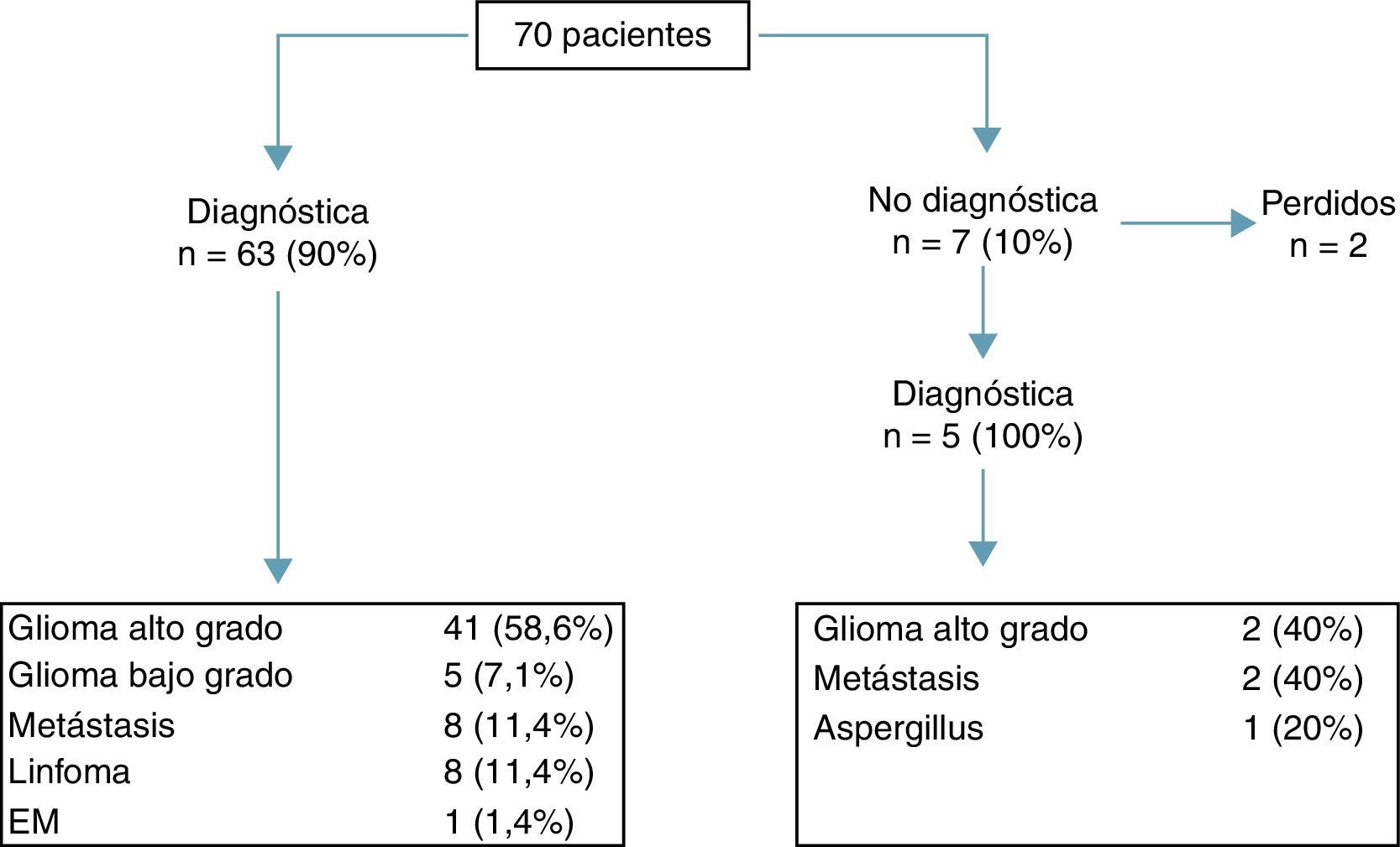
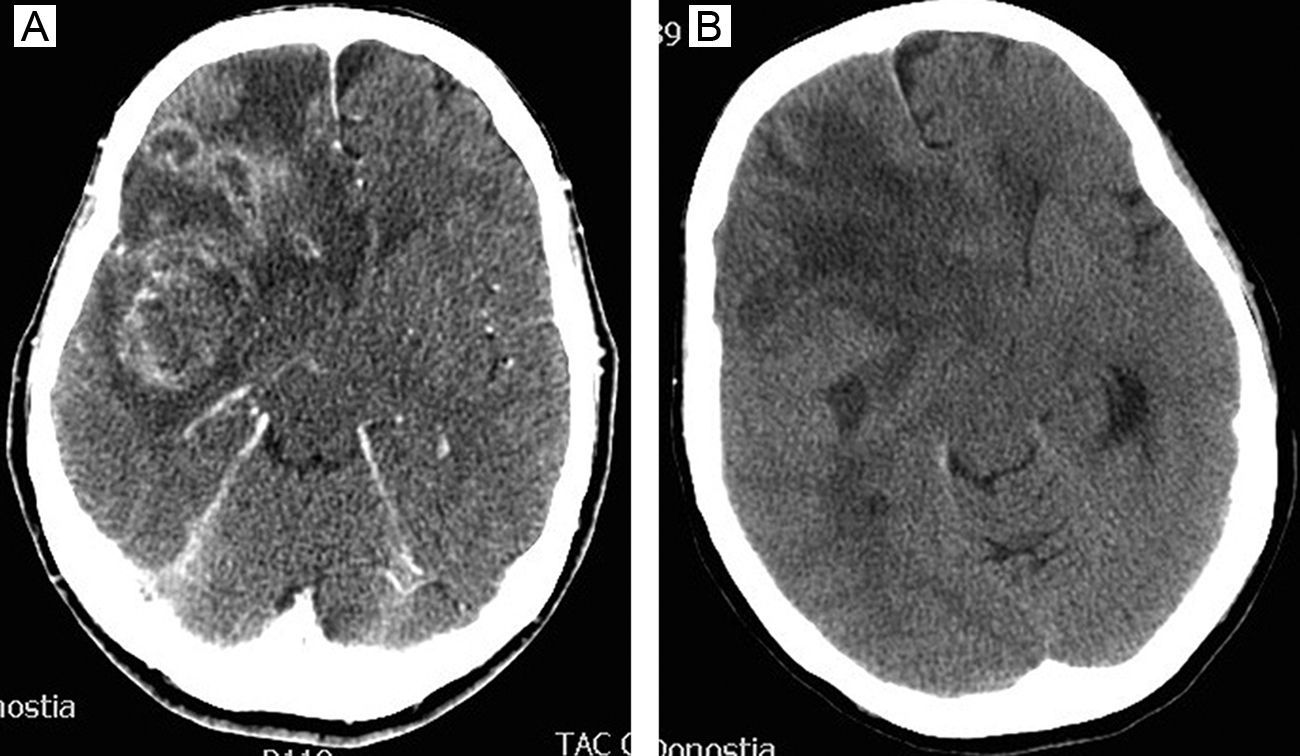
ResultadosIncluimos 70 pacientes (75 biopsias), 39 varones y 31 mujeres con un rango de edad entre 39 y 83 años.
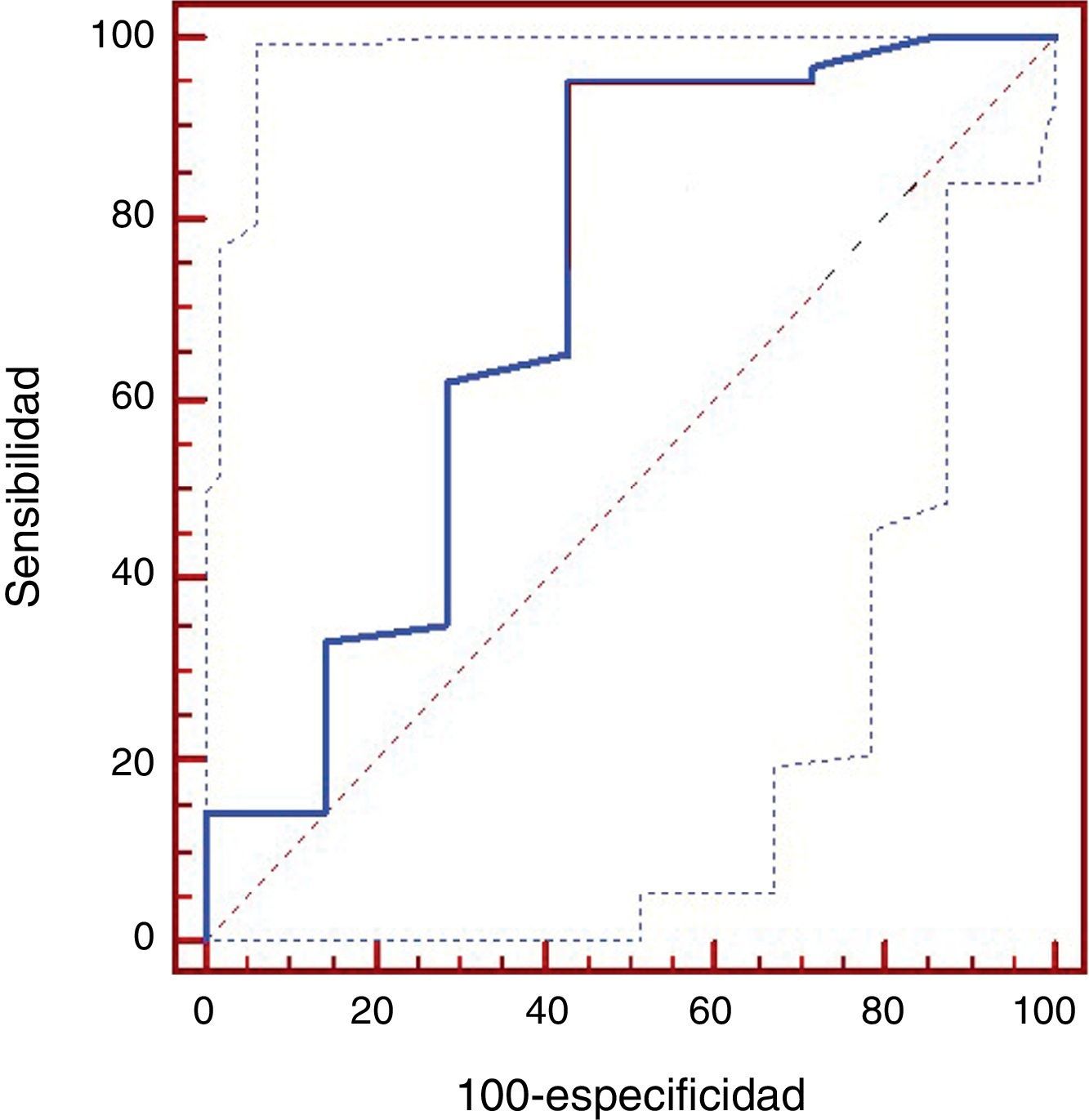
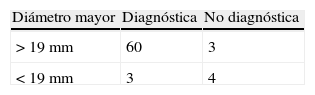
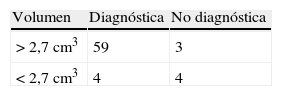
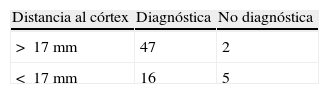
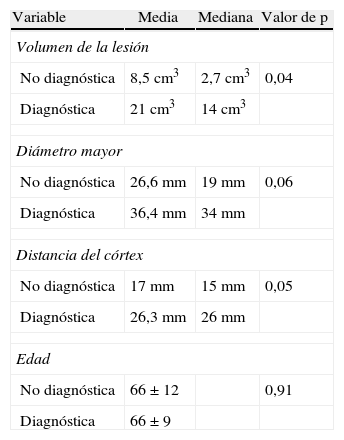
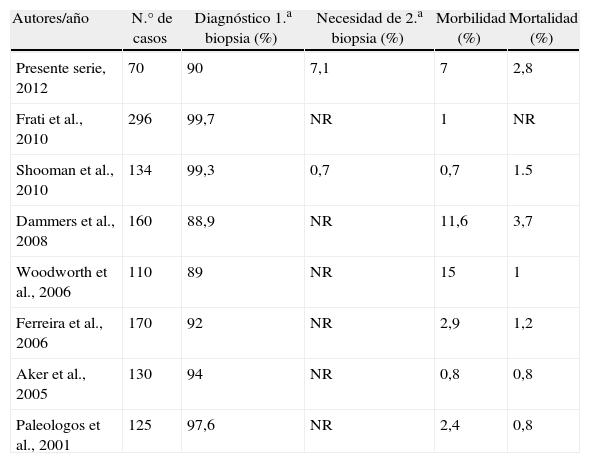
El rendimiento diagnóstico total de nuestra serie fue del 97,1%. El punto de corte de la variable tamaño, a partir del cual encontramos el rendimiento más alto fue de 19mm; así para las lesiones >19mm se obtuvo una sensibilidad del 95,2% (IC 95%: 86,9-98,4) y una especificidad del 57,1% (IC 95%: 25,0-84,2). Las lesiones localizadas a menos de 17mm del córtex mostraron un rendimiento menor, con una sensibilidad del 74,6% (IC 95%: 62,1-84,7) y una especificidad del 71,4% (IC 95%: 29,0-96,3).
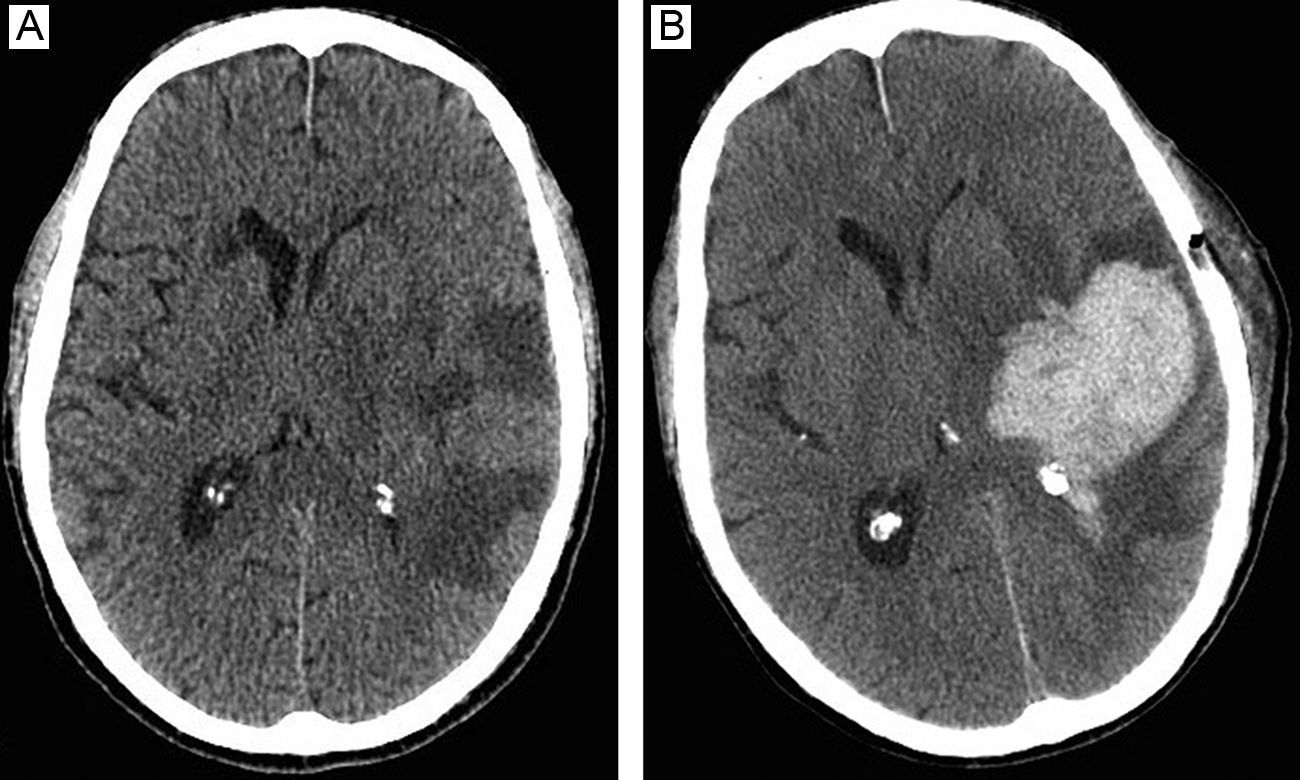
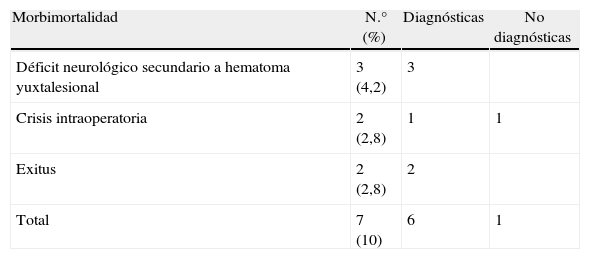
Siete (10%) pacientes desarrollaron complicaciones después de la primera biopsia y ninguno tras la segunda.
ConclusionesEl rendimiento diagnóstico fue menor en las lesiones menores de 2cm de diámetro y superficiales (<17mm del córtex).
En esta serie no observamos un aumento de las complicaciones después de realizar una segunda biopsia.
The aim of this study was to evaluate the variables that could modify the diagnostic yield of frameless stereotactic biopsy, as well as its complications.
Materials and methodThis was a retrospective study of frameless stereotactic biopsies carried out between July 2008 and December 2011 at Donostia University Hospital. The variables studied were size, distance to the cortex, contrast uptake and location.
ResultsA total of 70 patients were included (75 biopsies); 39 males and 31 females with an age range between 39 and 83 years.
The total diagnostic yield in our series was 97.1%. For lesions >19mm, the technique offered a sensitivity of 95.2% (95% CI: 86.9-98.4) and specificity of 57.1% (95% CI: 25.0-84.2). The yield was lower for lesions within 17mm of the cortex: sensitivity of 74.6% (95% CI: 62.1-84.7) and specificity of 71.4% (95% CI: 29.0-96.3).
Seven (10%) patients developed complications after the first biopsy and none after the second.
ConclusionsThe diagnostic yield was lower for lesions less than 2cm in size and located superficially.
In this series we did not observe an increased rate of complications after a second biopsy.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora