Analizar la seguridad y efectividad del abordaje unilateral microquirúrgico en el tratamiento mínimamente invasivo de las lesiones espinales intradurales extramedulares.
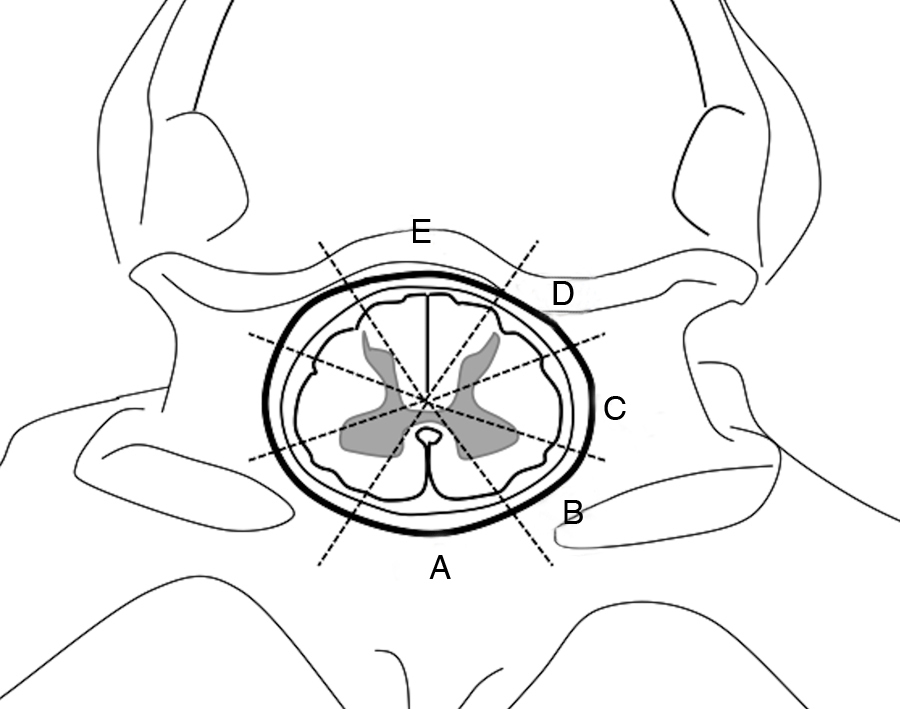
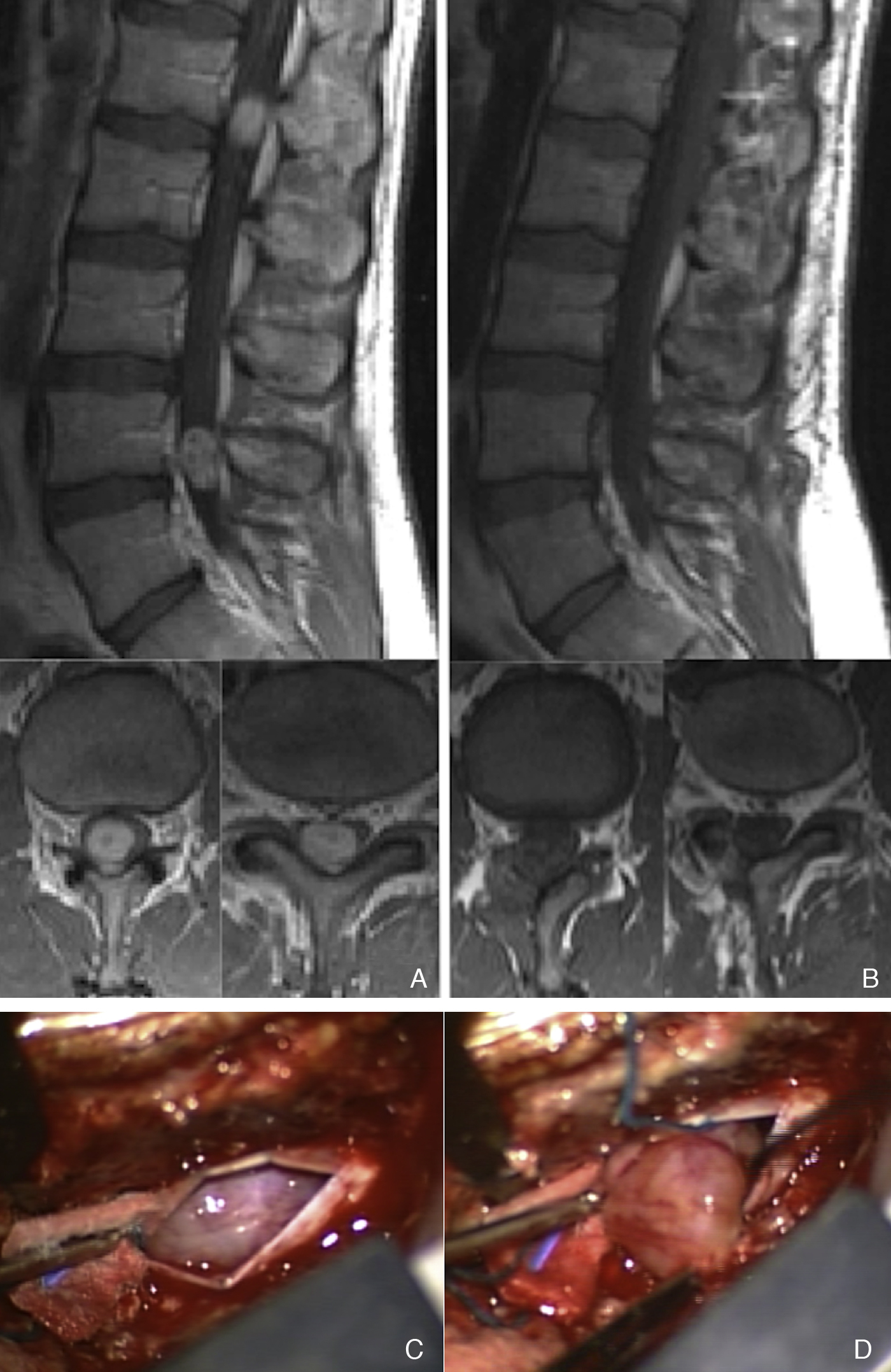
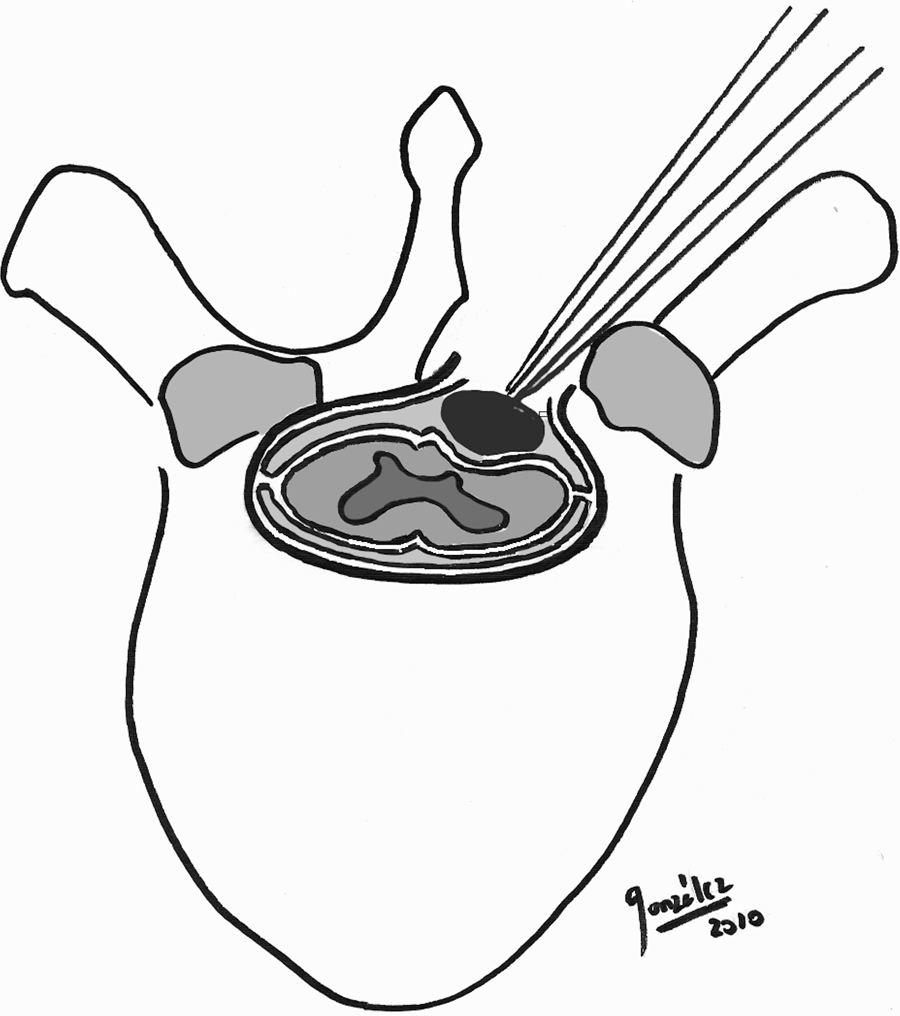
Material y métodosEstudio retrospectivo de 29 pacientes con 30 lesiones espinales intradurales extramedulares abordados mediante laminectomía unilateral microquirúrgica —hemilaminectomía—. Fueron evaluados datos epidemiológicos, localización e histología de las lesiones y evolución clínica y radiológica de los pacientes. La escala Nurick fue utilizada para la valoración funcional pre y postoperatoria realizada en la última revisión de seguimiento. La edad media de los pacientes era de 60 años, con predominio del sexo femenino. El tiempo medio de evolución clínica preoperatoria fue de 11,6 meses, y los síntomas sensitivos y motores fueron los más frecuentes. El diagnóstico histológico más común fue meningioma, seguida de neurinoma y ependimoma. El nivel más frecuente afectado fue el dorsal, seguido del lumbar y del cervical.
ResultadosLa resección total fue posible en todos los casos excepto en un neurinoma cervical con extensión extraforaminal. Tres pacientes presentaron complicaciones postoperatorias —fístula de líquido cefalorraquídeo, seudomeningocele asintomático y empeoramiento funcional postoperatorio— que se resolvieron mediante tratamiento conservador. El tiempo medio de seguimiento clínico y radiológico fue de 33,4 meses, sin que se observara recidiva de la lesión excepto en 2 pacientes con meningiomas que recurrieron tardíamente. Al finalizar dicho periodo, los pacientes sin trastorno funcional preoperatorio permanecían estables, y todos los pacientes con trastorno funcional habían presentado mejoría de al menos un punto en la escala de Nurick.
ConclusionesConsideramos que el abordaje unilateral microquirúrgico es una técnica segura y eficaz en la resección de la mayoría de las lesiones espinales intradurales.
To analyse the safety and effectiveness of a microsurgical unilateral approach in minimally invasive surgery of extramedullary, intradural spinal tumours.
Materials and methodsThis was a retrospective study of 29 patients with 30 extramedullary, intradural spinal tumours approached through unilateral laminectomy —hemilaminectomy. Epidemiological data, location and histology of the lesions and radiological and clinical evolution of the patients were recorded. The Nurick scale was used in the preoperative and postoperative functional assessment conducted during the last follow-up consultation. The mean age of patients was 60 years and there was a predominance of the female gender. The mean time elapsed from the onset of symptoms to diagnosis was 11.6 months. Sensitive and motor deficits were the most common symptoms. Meningioma was the most frequent lesion, followed by neurinoma and ependymoma. The most commonly affected level was the dorsal, followed by the lumbar and cervical.
ResultsTotal resection was performed in all cases except for one cervical neurinoma with extraforaminal extension. Three patients presented postoperative complications —cerebrospinal fluid fistula, asymptomatic pseudomeningocele and postoperative functional worsening— which were resolved with conservative treatment. The mean time of clinical and radiological follow-up was 33.4 months, with no tumoural recurrences being observed except for two cases of meningiomas. After the follow-up period, patients without functional disorders remained stable and all patients with functional disorders presented a clinical improvement of at least one point in the Nurick scale.
ConclusionsWe consider that the microsurgical unilateral approach is a safe and effective technique for the resection of most extramedullary, intradural spinal tumours.
Artículo

Si es la primera vez que accede a la web puede obtener sus claves de acceso poniéndose en contacto con Elsevier España en suscripciones@elsevier.com o a través de su teléfono de Atención al Cliente 902 88 87 40 si llama desde territorio español o del +34 932 418 800 (de 9 a 18h., GMT + 1) si lo hace desde el extranjero.
Si ya tiene sus datos de acceso, clique aquí.
Si olvidó su clave de acceso puede recuperarla clicando aquí y seleccionando la opción "He olvidado mi contraseña".